Такое заболевание, как агрессивный пародонтит, способно поражать людей, возраст которых не превышает 30 лет, однако иногда это могут быть пациенты и более старшего возраста.
Пародонтит агрессивного типа отличается от разновидности той же болезни хронического типа возрастом начала болезни, а также ускоренным развитием, составом и характером микрофлоры.
Одним из самых больших влияний этой болезни является расовый признак, причем наблюдается это на территории США, так как заболевание больше всего распространено у афроамериканцев. Недуг агрессивного типа отличается тремя различными формами, которые немногим ранее были идентифицированы и описаны. К таковым относят:
1. Локализованный агрессивный пародонтит (ЛАП), ранее локализованный ювенильный пародонтит
2. Генерализованный агрессивный пародонтит (ГАП) ранее он назывался генерализованный ювенильный пародонтит
3. Быстро прогрессирующий пародонтит (БПП)
Локализованный агрессивный пародонтит. История вопроса
В 1923-ем году один из немецких ученых, Gottlieb, рассказал об одном пациенте, который скончался в результате эпидемии гриппа, а также такого заболевание, которое сам он назвал как «диффузная атрофия альвеолярной кости». Такая болезнь охарактеризуется потерей волокон в периодонтальной связки, а также заменой всех их на рыхлую соединительную ткань. Как итог, такое заболевание привело к серьезному увеличению периодонтального пространства. При всем при этом десна в подобные процессы не вовлекается, это является одной из характеристик данного заболевания.
Через 5 лет, а именно в 1928-ом году этот же ученый объяснил подобное состояние таким процессом, как ингибирование непрерывного появления цемента, которое было отмечено как один из необходимых моментов для того, чтобы поддерживать волокна периодонта в целостности. После этого он обозначил это заболевание как «глубокая цементопатия». Gottlieb отметил, что эта самая болезнь относится к недугам прорезывания, а также то, что цемент в данной ситуации создал ответную реакцию на инородные тела.
Как итог, все эти наблюдения привели к тому, что было предложена следующая концепция – «организм при этом заболевании пытался как бы самостоятельно отслоить зуб, что становится главной предпосылкой резорбции костей и формирования так называемого десневого кармана». И уже через 10 лет Wannenmacher решил описать подобное распространение заболевания на участках начиная от резцов и заканчивая первыми молярами.
Также родилось несколько различных объяснений и интерпретаций этиологии и патогенеза подобного заболевания. Часть авторов относили этот недуг к дегенеративным процессам невоспалительного характера. По этой причине болезнь названа пародонтозом. Однако были и те исследователи, которые отрицали само наличие болезни, поэтому они охарактеризовали болезнь как травму, вызванную типом окклюзии.
И, под конец, а именно в 1966-ом году, во время Всемирной практической и научной конференции в области пародонтологии, стало известно, что самая по себе концепция такой болезни, как «Пародонтоз» в качестве дегенеративной болезни не является достаточно обоснованной. По этой же причине подобный термин необходимо исключить из официальной номенклатуры болезни пародонта. На комитете было отмечено, что клинически пародонтит взрослых способен появиться у больных, принадлежащих у подростковой группе.
Определение «ювенильный пародонтит» ввел Chaput и несколько его коллег в 1967-ом году, а также его же ввел Butler два года спустя. А еще через два года, в 1969-ом году, Baer описал данный термин как заболевание с убылью костной ткани в районе двух или более зубов среди исследуемых пациентов подросткового возраста. При этом объемы деструкции не коррелируют с количество раздражителей.
А в 1989-ом году во время том же самом мероприятии данное заболевание классифицировали как ювенильный пародонтит, то есть один из типов этого недуга в подростковом возрасте.
Согласно с данной классификацией, возраст появления и локализация поражений отличаются первостепенным значением в процессе диагностики пародонтита ювенильного типа. И лишь недавно такую болезнь переименовали в ЛАП.
Практические аспекты
ЛАП всегда в начале поражает резцы среди пациентов подросткового возраста, причем проявляется это заболевание глубокими карманами, а также увеличенной потерей тканей костного типа. Причем все это происходит не больше, чем у одного процента подростков. Этиология в точности пока что не известна, однако есть некоторая связь между этим заболеванием и идентификацией таких бактерий, как Aggregatibacter actinomycetemcomitans.
При всем при этом скорость потери тканей может становиться больше в 3-4 раза, чем в случае хронического течения заболевания, однако иногда такая скорость может быть заметно снижена, особенно когда пациентам больше 20 лет. ГАП проявляется и дает о себе знать у молодых людей, причем он уже может появиться у 8 процентов взрослых граждан.
Некоторую роль играют такие привычки и поведенческие модели, такие как курение, у курящих с генерализованным агрессивным пародонтитом обнаруживается большее количество карманов, чем у некурящих пациентов.
Клинические аспекты агрессивного пародонтита
ЛАП чаще всего проявляется во время полового созревания, причем клинически такое заболевание охарактеризовано локализацией в районе первых резцов с потерями некоторого количество интерпроксимальных связок на двух или большем количестве зубов, исключая первые моляры и резцы.
Следует отметить, что характерные параметры и места поражений в случае ЛАП не могут быть на этом этапе объяснены. Для того, чтобы прояснить ситуацию, было введено несколько причин ограничения уровня деструкции пародонта на 2 или более зубах:
1. После того, как начали образовываться постоянные первые зубы и до момента прорезывания этих же самых зубов (другими словами, речь идет о первых резцах и первых молярах), Aggregatibacter actinomycetemcomitans начинает уклоняться от каких-либо проявлений защиты хозяина самыми разнообразными и интенсивными механизмами, включая также такие моменты, как производство тех факторов, которые ингибируют хемотаксис нейтрофилов. При этом имеются токсины (лейотоксины и коллагеназы), а также некоторые другие факторы, которые дают возможность бактериям распространяться и размножаться в карманах для последующей инициации деструкции тканей пародонтов. При всем при этом после того, как была инициирована первоначальная атака, происходит стимулирование адекватной иммунной защиты. Это необходимо для того, чтобы производить и поддерживать уровень создания антител организмом хозяина и для дополнительного увеличения концентрации фагоцитов. Также это необходимо для того, чтобы нейтрализовать проявления и вырабатывание лейкотоксинов. В этом случае колонизация каких-либо иных участков может остановиться или быть преждевременно остановлена. Одна из основных характеристик ЛАП – это сильный ответ от иммунной системы на любые агенты инфекционного характера;
2. Все те бактерии, которые являются антагонистами для A. actinomycetemcomitans, способны не только захватывать и использовать для осуществления своих собственных нужд ткани пародонта, но также и заниматься колонизацией A. actinomycetemcomitans на различных участках и областях пародонта в ротовой полости. Все это дает возможность граничить и ограничивать действие инфекции A. actinomycetemcomitans, а также блокировать или замедлять возможное разрушение тех тканей, которые есть в ротовой полости;
3. Инфекция, названная A. actinomycetemcomitans, по некоторым неизвестным на данный момент причинам способна лишиться способностей к такому элементу действий, как продуцирование лейкотоксина. В том случае, если это случается, возможное развитие болезни может значительно ослабляться или же угнетаться, и она может быть завершена. Это автоматически предотвращает процессы колонизации участков активности в тканях пародонта;
4. Дефекты формирования цемента способны стать одной из главных причин ограничения течения болезни. На корнях тех зубов, которые удалены у человека с ЛАП, была отмечена аплазия (гипоплазия) цемента. Этот момент можно считать и называть справедливым как по отношению к оголенным корневым элементам, так и по отношению к тем корням, которые окружены пародонтом.
Одна из отличительных особенностей и уникальных характеристик болезни ЛАП характера – это полное отсутствие каких-либо диагностируемых и определяемых клинических воспалений даже с учетом наличия пародонтальных карманов и потери тканей и костных структур.
Помимо этого, чаще всего количество, концентрация или цвет налета на зубах, пораженных болезнью, минимально, причем этот момент является по своему содержанию и смыслу прямым противоречием из-за очень сильного и масштабного разрушения пародонта. Бляшки формируют тонкие биопленки на зубах, причем в редких случаях эта же самая бляшка минерализуется с появлением зубного камня.
И пускай суммарное количество бляшек нельзя назвать слишком большим, практически все они в большинстве встречающих клинических случаев содержат в себе большое количество A. actinomycetemcomitans. При этом у некоторых из пациентов может быть отмечено также еще и содержание Porphyromonas gingivalis. Следует отметить, что о потенциальной значимости микрофлоры в процессе формирования пародонтита локализованного и агрессивного типа рассказано в очень многих материалах.
Из самого термина можно отметить, что ЛАП т очень быстро прогрессирует. Как отмечается в материалах исследований, скорость разрушения и последующая потеря тканей кости выше в 3-4 раза, чем в случае пародонтита хронического типа. К иным клиническим признакам можно ЛАП можно отнести такие, как:
1 Дисто-лабиальное смещение верхнечелюстных резцов с дополнительным формированием диастемы;
2. Увеличение общей подвижности и смещение резцов и первых моляров как на нижней, так и на верхней челюсти;
3. Увеличение показателей чувствительности тех поверхностей корней, которые оказались обнажены. При всем при этом речь идет о повышенной чувствительности к таким видам раздражителей, как тепловые и тактические, то есть присутствует боль при изменении температуры или при прикосновении;
4. Глубокая, иррадиирущая и тупая боль в процессе жевания, причем эта боль в различных ее проявлениях вызывается раздражением ключевых структур тех зубов, которые подвижны или же которые являются подвижными при жевании.
Часто при этом формируются абсцессы пародонтального типа, воспаление может сопровождаться реакцией лимфоузлов. В ряде случаев заболевание может поддаваться самостоятельной регрессии и не приводит к тотальной потери структур периодонта.
Клинико-рентгенологическая картина агрессивного пародонтита локализованного типа у девочки 15 лет
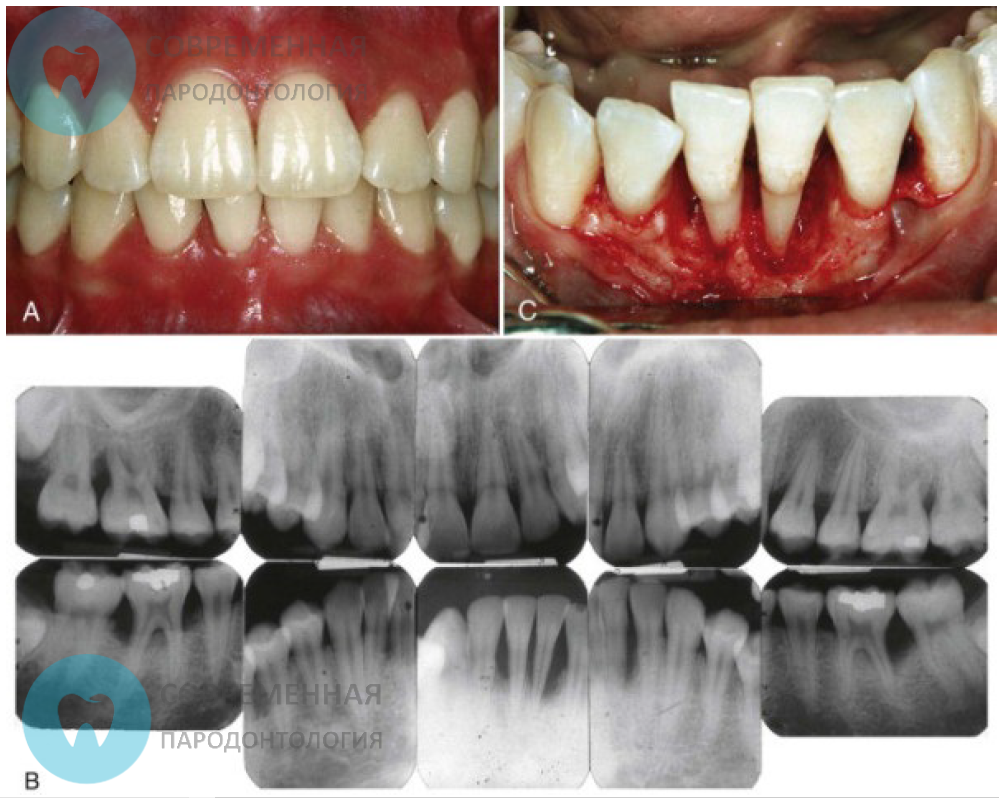
Некоторые рентгенологические показатели
Вертикальные уменьшения уровня альвеолярных костей, расположенных вокруг первых резцов и моляров в пубертатном периоде относятся к одному из классических диагностических признаков ЛАП.
На рентгенограмме есть вероятность появления и обнаружения «дугообразной потери альвеолярной кости, распространяющаяся от дистальной поверхности 2 премоляра к мезиальной поверхности 2 моляра». При всем при этом костные дефекты при ЛАП чаще всего намного шире, чем те дефекты, которые обнаруживаются в процессе хронического пародонтита.
Распространенность заболевания
Распределение и распространение ЛАП среди подростков – 1 процент, однако чаще всего описывается уровень в 0,2 процента.
Пара исследовательских групп, проводимых в Швейцарии и Финляндии, отметили, что уровень распространения болезни – 0,1 процента.
В Англии проходили исследования, причем в нем участвовали 7,3 тысячи подростков между 15-19 годами. Распространенность при этом составляет лишь 0,1 процент. В США такие же исследования среди детей 14-17 лет показали уровень в 0,53%.
При этом у чернокожих подростков риск заболеть выше, а у юношей – выше в 2,9 раза, нежели у девушек. И, если говорить о белых подростках, то тут все совсем не так – у девушек с белой кожей вероятность заболеть выше, чем у парней с тем же цветом кожи.
В целом ряде различных случаев и исследований также была найдена одна из самых высоких распространенностей ЛАП среди чернокожих мужчин, далее у чернокожих женщин, а затем у белых людей обоих полов. Наиболее высокая встречаемость отмечается у обоих полов в возрасте от начала пубертатного периода и до 20 лет.
Генерализованный пародонтит агрессивного характера. Базовые клинические параметры
ГАП – это то заболевание, которое поражает пациентов до 30 лет, однако иногда оно может проявляться также у пожилых людей. Главное отличие ГАП заключается в том, что у людей с таким недугом был ослабленный ответ иммунитета на некоторые патогены.
Клинически ГАП охарактеризован потерей интропроксимальной части костной ткани у 3 и более зубов постоянного типа, даже если не брать в расчет резцы и моляры.
Деструкция при этом проявляется временами, с временными промежутками разрушения и временными промежутками ремиссии с несколькими различными сроками. Чаще всего это сроки от пары-тройки недель до 2-3 месяцев или даже лет.
Если сделать рентгенограмму, то можно отметить прогрессирующее разрушение тканей костного типа, и эти изменения прослеживаются уже с первоначальных исследований.
Те пациенты, у которых отмечается ГАП, как и пациенты с ЛАП, чаще всего имеют некоторое количество налета на пораженных зубах. Количество налета не соответствует выраженности деструкции тканей. Биопленка включает P. gingivalis, A. actinomycetemcomitans, и Tannerella forsythia и другие виды микроорганизмов.
При ГАП можно отметить два вида реакции десен:
1. Острое, осложненное воспаление десны, с кровотечением и нагноением, часто изъявлением.
2. Десны будут бледно- розовыми, без явлений отека и кровоточивости.
Но, вне зависимости от мягкого или более тяжелого клинического течения, при помощи зондирования есть возможность выявить глубокие пародонтальные карманы. Такие авторы как Page и Schroeder считают, что такой ответ тканей совпадает с периодом покоя или ремиссии, и уровень кости остается без изменений.
У части пациентов с ГАП могут проявиться системные изменения, среди которых было недомогание, угнетенное состояние, а также депрессивность и уменьшение веса. У тех, у кого есть предполагаемый диагноз ГАП, следует пересматривать и обновлять историю заболеваний. Эти пациенты должны находиться под наблюдением, чтобы была возможность предотвращения системного процесса патологического характера. Как и при ЛАП при ГАП известны случае самостоятельного подавления процесса без лечения.
Клинико-рентгенологическая картина агрессивного пародонтита генерализованного типа у мужчины 22 лет
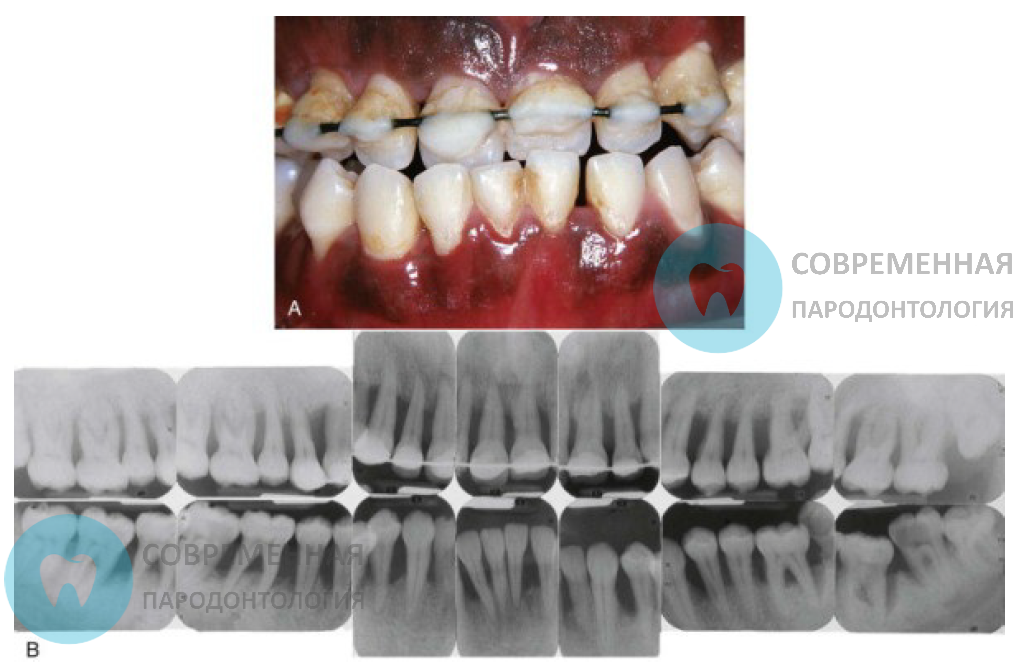
Рентгенологические признаки
Что же касается рентгенологии, то ГАП может начинаться с уменьшения и разрушения тканей только у части зубов и заканчиваться полной потерей костей. В целом же картина вариабельна. Сравнение рентгенограмм, сделанных в разное время, определяет типы деструкции и степень влияния заболевания. Отмечено, что у людей с ГАП участки поражения показали деструкцию костной ткани в среднем на 20-60 процентов за 2-2,5 месяца. Несмотря на большую потерю кости, другие участки этих же пациентов не проявили разрушение кости.
Эпидемиология заболевания
В 1986 году Löе в своей работе по изучению нелеченного пародонтита, проведенном на Шри-Ланке , показал ,что 8 процентов населения имели быстропрогрессирующий пародонтит с ежегодной потерей прикрепления от 0,1 до 1,0 мм.
Далее выявлены следующие особенности распространения ГАП:
1. Среди подростков 14-17 лет ГАП есть у 0,13 процентов;
2. У чернокожих риск заболеть выше;
3. У юношей ГАП проявляется чаще.
Основные факторы риска. Микробный аспект и агрессивный пародонтит
В данном случае можно сделать следующие замечания:
1. Специализированный микроорганизм А. actinomycetemcomitans отмечается с самой большой вероятностью (около 90 процентов) при тех поражениях, которые характерны для ЛАП;
2. Те участки, которые свидетельствуют и показывают прогрессивность болезни, очень часто отмечают высокий уровень концентрации и содержания бактерии А. actinomycetemcomitans;
3. У большинства пациентов, у которых есть клинические проявления ЛАП, есть существенное повышение сывороточной титры антител к микроорганизму А. actinomycetemcomitans;
4. В клинических исследования отмечается тесная взаимная связь между тем, как уменьшается показатель содержания А. actinomycetemcomitans в поддесневой части, и положительными, то есть успешными клиническими ответами в процессе лечения;
5. Микроорганизм А. actinomycetemcomitans производит несколько различных факторов вирулентности, причем это те, что могут поспособствовать процессам заболевания.
Следует отметить, что далеко не в каждом исследовании отмечается тесная или какая-либо другая связь между A. Actinomycetemcomitans и ЛАП. А иногда A. Actinomycetemcomitans или вообще не идентифицировался и не обнаруживался среди пациентов, или же обнаруживался с очень маленькой частотой. Однако были и другие исследования, в рамках которых были обнаружены другие виды и разновидности микроорганизмов.
Помимо всего прочего, у многих пациентов, даже со здоровыми и беспроблемными тканями пародонта идентифицировался A. Actinomycetemcomitans. На основании всего этого можно отметить, что микроорганизм способен быть одной из составляющих частей микрофлоры, нормальной у большинства людей.
Как показали электронные и микроскопические исследования, была выявлена различная степень бактериальной инвазии, причем она часто достигала костных поверхностей.
Микрофлора при этом была описана в качестве смешанной, и в основном она состояла из бактерий грамотрицательного типа, среди которых были палочки, кокки, а также спирохеты и нитевидные виды.
Применение самых разных методов, среди которых есть иммуноцитохимия, дает возможность устанавливать то, что теми организмами, которые проникают в ткани, были прежде всего A. Actinomycetemcomitans, а также Capnocytophaga Sputigena, микоплазмы и спирохеты.
Иммунологические факторы в развитии агрессивного пародонтита
Что же касается патогенеза болезни, то в него вовлечено несколько разновидностей и дефектов иммунной системы. Главными маркерами и основными показателями такого заболевания являются, согласно компетентным мнениям, выявленным в ходе исследований, лейкоцитарные человеческие антитела, или, если сокращенно, HLA. Именно эти тела занимаются регулированием иммунных ответов. И пускай не каждое HLA антитело идентифицируется и отмечается в процессе болезни, так антигены, как В15 и HLAA9 связаны с заболеванием больше всего.
Многие исследования отметили, что у исследуемых, у кого был или идентифицировался пародонтит агрессивного типа, отмечались некоторые функциональные дефекты лейкоцитов полиморфноядерного вида, а также дефекты моноцитов или же сразу же обоих форм. Следует отметить, что эти дефекты способны значительно ухудшить процесс хемотаксиса этих лейкоцитов к инфекционным участкам или же ухудшить их возможность фагоцитировать и заниматься уничтожением опасных для человеческого тела микроорганизмов. Текущие научные работы продемонстрировали гиперреактивность моноцитов у больных с ЛАП, включая производство ими простагландина E2 (PGE2) в ответ на липополисахариды. Этот гиперчувствительный фенотип может спровоцировать разрастание соединительной ткани или/и потерю кости , вызванной сверхбольшим образованием катаболических показателей. Также слабо функциональные наследуемые формы моноцита FcãRI, рецептор антител иммуноглобулина G2 (IgG2) человека, обнаруживаются у пациентов с ЛАП. Эти особенности полиморфноядерных лейкоцитов и моноцитов могут быть вызваны бактериальной инфекцией и/или иметь генетическое происхождение. По работам Anusaksathien и Dolby, при ГАП важную роль играют аутоиммунные процессы, при которых обнаруживаются антитела к собственному коллагену, ДНК и IgG. При этом возможные механизмы включают:
1.увеличение экспрессии главного комплекса гистосовместимости (MHC) класса II, HLADR4
2. изменения функции Т-хелперов и Т-супрессоров
3. поликлональная активация В-клеток микробным налетом
4. генетическая предрасположенность.
Агрессивный пародонтит и генетика
Некоторые исследования выдвинули такие результаты своих работ, которые полностью подтверждают определенные концепции. К примеру, концепцию о том, что не все люди восприимчивы к агрессивному пародонтиту одинаково. Один из авторов такой концепции отмечал семейную особенность уменьшения или полной потери альвеолярной кости и прямой связи между факторами генетического характера и агрессивным типом болезни.
Анализ сегрегационного типа, а также анализ семей, у которых отмечается предрасположенность к ЛАП по генам в США отмечают, что главный ген или их набор играет очень важную роль в болезни, причем болезнь способна переходить от человека к другому человеку по правилам наследования, а именно по аутосомно-доминантному типу. Отмечается, что в подавляющем большинстве исследований испытуемыми были афроамериканцы.
Однако данные показали, что дефекты, имеющие связь с болезнью агрессивного характера, могут быть наследованы. К примеру, Van Dyke и другие отмечают семейную аномалию кластеризации нейтрофилов при ЛАП. Данная кластеризация показывает, что дефекты подобного типа способны наследоваться. Исследования также показали, что гуморальная реакция на пародонтопатогены, находится под контролем генов, и способность повышать титр антител против A. Actinomycetemcomitans зависит от расы.
На основании всех перечисленных моментов следует отметить – все информационные и результативные данные так или иначе поддерживают основные концепции о том, что один из самых больших результатов оказывают именно генные типы признаков. Причем самый большой эффект оказывается на появление агрессивного вида заболевания. Информационные данные, помимо этого, поддерживают генетические основы для ряда иммунологических дефектов у тех, у кого идентифицирован пародонтит агрессивного типа.
Тем не менее, маловероятным является тот факт, при котором у всех людей с агрессивным типом заболевания отмечается одинаковый или идентичный остальным дефект генетического характера.
Tonetti и Mombelli отметили, что уникальные в своей специфичности гены могут отличаться в зависимости от этнических группировок и популяций. Это говорит о том, что есть гетерогенность и предрасположенность к болезни.
Влияние внешних факторов
Одни из самых важных факторов, которые, так или иначе, оказывают влияние на болезнь, ее развитие и распространенность – это курение и количество выкуриваемый каждый день сигарет. Все это оказывает влияние на показатель деструкции, который был отмечен и идентифицирован среди подростков. Те, у кого есть ГАП и вредная привычка курить, имеют намного больше поврежденных и/или пораженных зубов, а также более выраженные показатели потери клинического прикрепления, чем те, кто не курит. Но в тоже время курение может не оказывать такого же воздействия у молодых пациентов с локализованной формой агрессивного пародонтита.
Перевод выполнен авторами проекта «Современная пародонтология» Оригинал материала «Aggressive Periodontitis» Karen F. Novak, M. John Novak
