Данный материал посвящен вопросам лечения дефектов фуркации. Первая часть, где освящены вопросы морфологии, классификации и диагностики, доступна по ссылке
Дефекты фуркаций, а именно лечение фуркационного дефекта многокорневого зуба преследует две цели:
- Устранение микробного налета с открытых поверхностей корневого комплекса.
- Восстановление анатомии пораженных поверхностей, это облегчает надлежащий самоконтроль зубного налета.
Рекомендуются следующие методы лечения:
- Вовлечение фуркации класса I: удаление зубных отложений и сглаживание поверхностей корней (SRP); фуркационная пластика;
- Вовлечение фуркации II класса: фуркационная пластика; туннельное препарирование; резекция корня; удаление зуба; направленная регенерация тканей на нижнечелюстных молярах;
- Вовлечение фуркации класса III: туннельное препарирование; резекция корня; удаление зуба.
Удаление зубных отложений и сглаживание поверхности корня
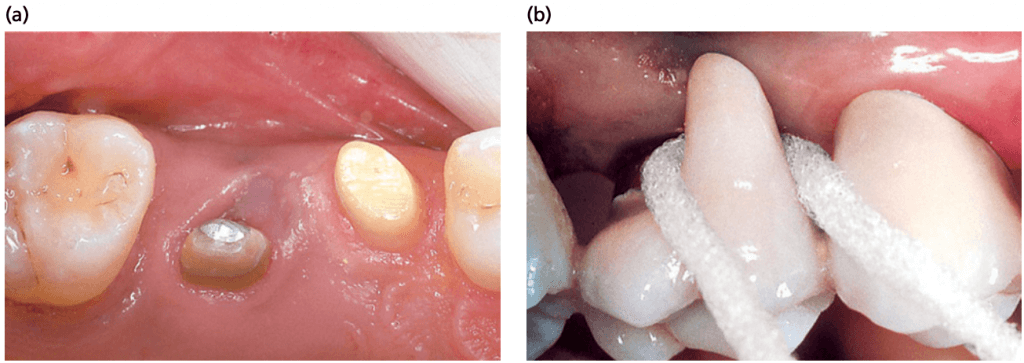
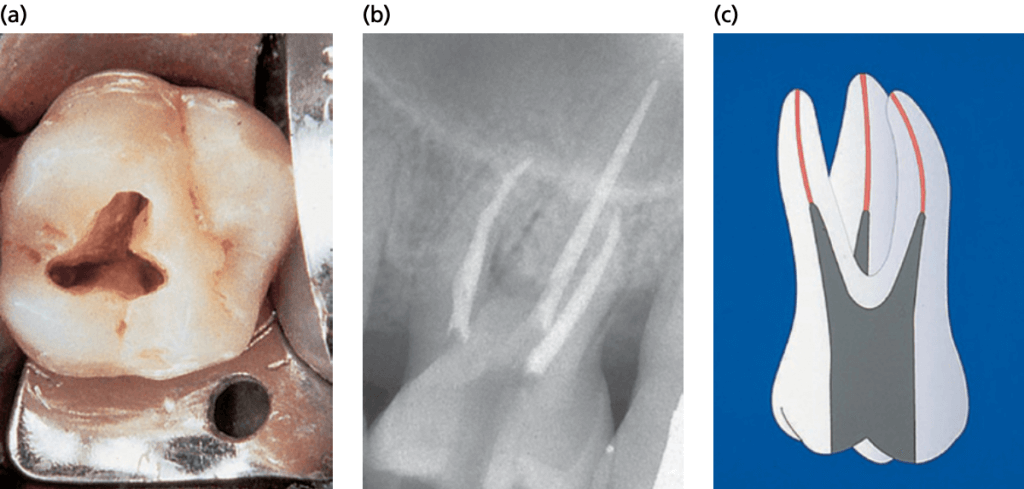
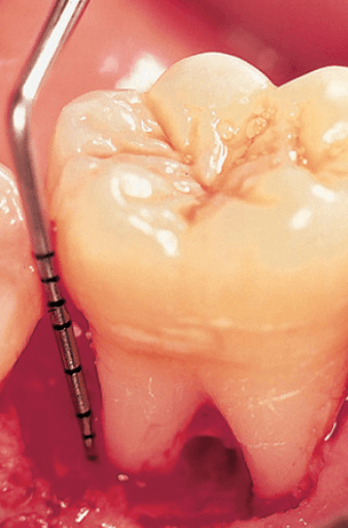
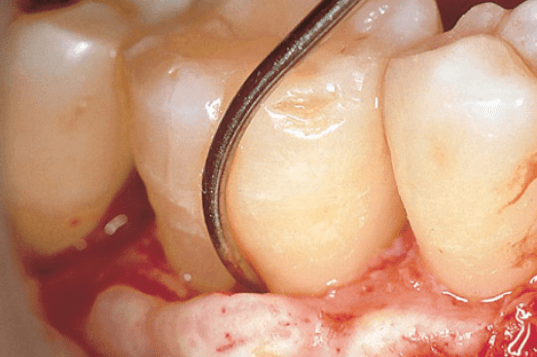
Удаление зубных отложений и сглаживание поверхностей корней в фуркационном входе I класса в большинстве случаев приводит к разрешению воспалительного поражения десны. Заживление восстановит нормальную анатомию десны с мягкими тканями, правильно адаптированными к твердым тканям стенок фуркационного входа (рис.ниже).
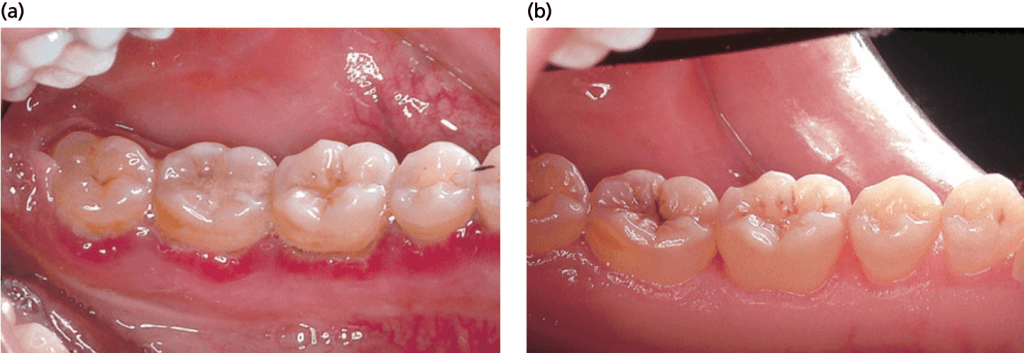
На фото показано разрешение воспалительного процесса после процедуры SRP и восстановление морфологии межкорневой зоны при наличии дефекта фуркации I класса. А — до лечения, В — через 6 месяцев после лечения.
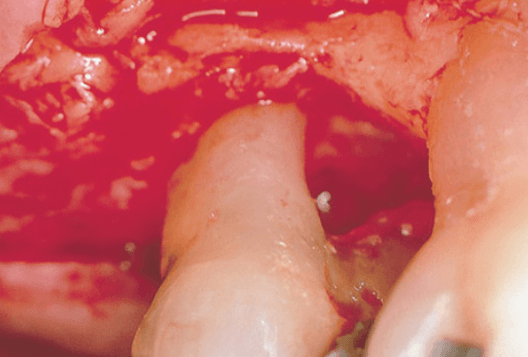
Фуркационная пластика
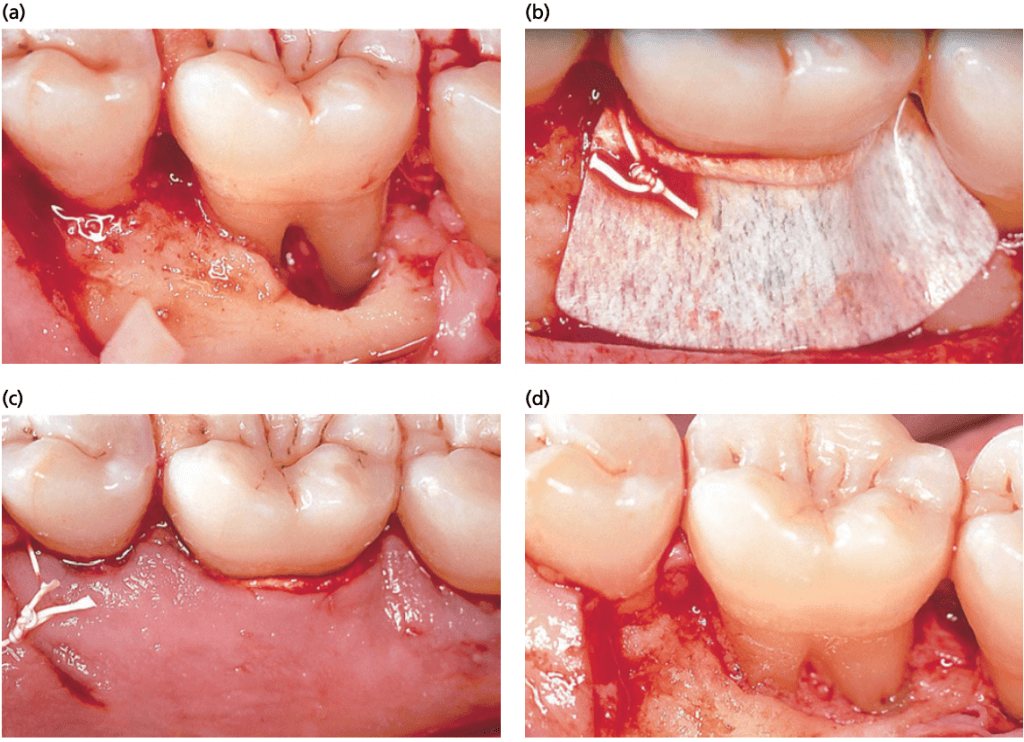
Фуркационная пластика (рис. ниже) является соответствующим методом лечения, который должен привести к устранению межрадикулярного дефекта. Удаляют часть зуба (одонтопластика) и реконструируют гребень альвеолярной кости (остеопластика) на уровне входа в фуркацию. Фуркационная пластика применяется преимущественно при щечных и язычных фуркациях. На апроксимальных поверхностях доступ часто слишком ограничен для этой обработки. Фуркационная пластика включает в себя следующие процедуры:
- Рассечение и отслоение лоскута мягких тканей для получения доступа к межрадикулярной области и окружающим костным структурам.
- Удаление воспаленной мягкой ткани из зоны фуркации с последующим тщательным удалением зубных отложений и сглаживанием открытых поверхностей корней.
- Удаление части коронки зуба и корня в области фуркации (одонтопластика) для устранения или уменьшения горизонтального компонента дефекта и расширения входа фуркации.
- Реконтурирование гребня альвеолярной кости с целью уменьшения щечно-язычного размера костного дефекта в области фуркации.
- Позиционирование и сшивание слизистых лоскутов на уровне альвеолярного гребня для того, чтобы закрыть вход в фуркацию мягкой тканью; после заживления “сосочковидная” ткань должна закрыть вход в фуркацию.
При проведении одонтопластики витальных зубов необходимо соблюдать осторожность. Чрезмерное удаление структуры зуба повышает риск возникновения повышенной чувствительности корней.
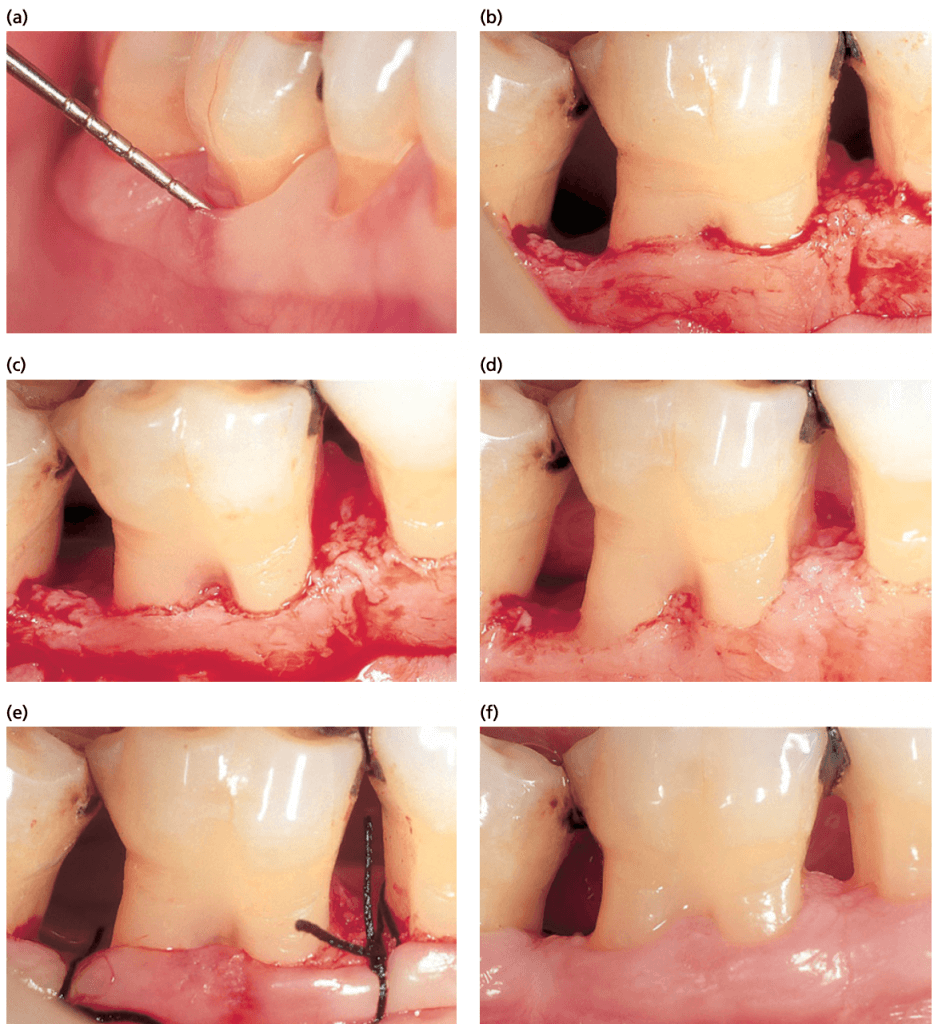
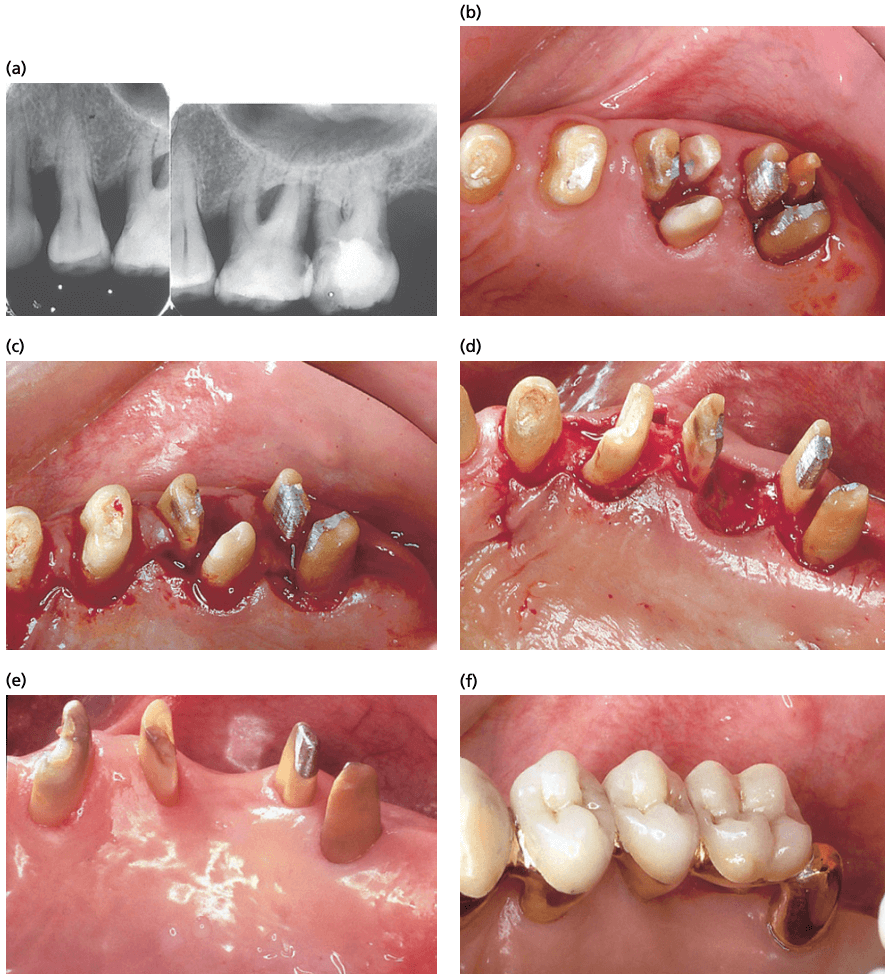
Пластика фуркации представлена на примере щечной поверхности моляра нижней челюсти. A — картина до лечения, дефект фуркации II класса; B — картина после того, как откинут лоскут, произведено удаление грануляций и обработана поверхность корня; C — после одонтопластики; D — после остеопластики; E — апикально смещенный лоску удерживается в должном положении поднадкостичными швами; F — картина после лечения показывает устранение дефекта и достижение необходимой морфологии тканей.
Туннельное препарирование
Туннельное препарирование — это метод, используемый для лечения глубоких дефектов фуркации II и III классов в нижнечелюстных молярах. Этот вид резекционной терапии может быть предложен в области нижнечелюстных моляров, которые имеют короткий корневой ствол, широкий угол сепарации и длинную дивергенцию между мезиальным и дистальным корнем. Процедура включает в себя хирургическое вмешательство и воздействие на всю область фуркации пораженного моляра.
После отслоения щечных и язычных слизистых лоскутов грануляционная ткань в дефекте удаляется, удаляются зубные отложения и сглаживаются поверхности корней
Область фуркации расширяется за счет удаления части межрадикулярной кости. Гребень альвеолярной кости реконтурируются; часть межрадикулярной кости мезиально и дистально также удаляют, чтобы получить плоский контур кости. После резекции твердых тканей в области фуркации будет создано достаточное пространство, чтобы обеспечить доступ для очищающих устройств, которые будут использоваться во время самостоятельных мероприятий по борьбе с налетом (рис.ниже). Лоскуты позиционируются апикально к хирургически установленному межрадикулярному и межпроксимальному уровню кости.
Во время процедуры открытые поверхности корней должны быть обработаны раствором хлоргексидина диглюконата и препаратами фтора. Это хирургическое вмешательство следует проводить с осторожностью, так как существует высокий риск возникновения повышенной чувствительности корней и развития кариозных поражений на оголенных поверхностях корней (Hamp et al. 1975).
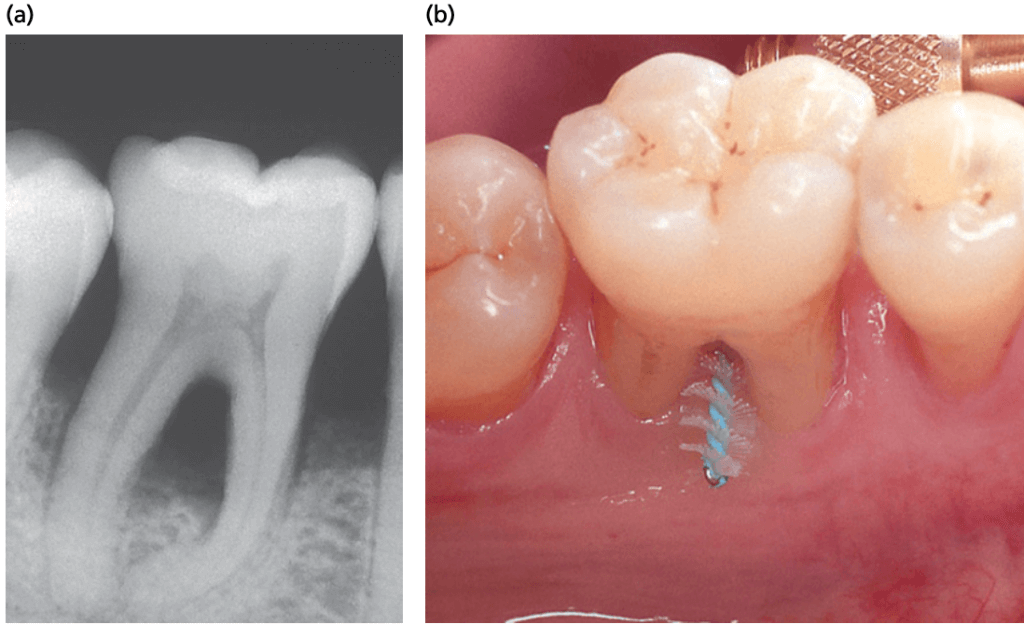
Пример туннельного препарирования при наличии дефекта фуркаций III класса на моляре нижней челюсти. А — показана рентгенологическая картина; B — на снимке показана картинка широкого межкорневого пространства для обеспечения самостоятельного контроля гигиены по средством межзубных ершиков.
Сепарация и ампутация корней
Сепарация корней включает в себя разделение корневого комплекса и сохранение всех корней. Резекция корня включает в себя разделение и удаление одного или двух корней многокорневого зуба. Сепарация и резекция корня (RSR) часто используется в случаях серьезных поражений фуркаций моляров класса II и класса III.
Перед проведением RSR необходимо учитывать следующие факторы:
- Длина корневого ствола. У пациента с прогрессирующим заболеванием пародонта зуб с коротким корневым стволом может иметь раннее вовлечение фуркации (Larato 1975; Gher & Vernino 1980). Зуб с коротким корневым стволом является хорошим кандидатом для RSR; количество оставшихся пародонтальных тканей после RSR часто достаточно для обеспечения стабильности оставшегося корневого конуса. Если корневой ствол длинный, вовлечение фуркации происходит позже, но, как только установлено, количество пародонтальных тканей, оставшихся апикально по отношению к фуркации, может быть недостаточным для проведения RSR.
- Дивергенция корневых конусов. Необходимо учесть расстояние между корневыми конусами. Корни с короткой дивергенцией технически сложнее отделить, чем корни, которые широко расставлены. Кроме того, чем меньше дивергенция, тем меньше также межрадикулярное (фуркационное) пространство. В тех случаях, когда расхождение между двумя корнями невелико, существует возможность увеличения межрадикулярного расстояния при ортодонтическом перемещении зуба (рис. ниже). Фуркационное пространство может также быть увеличено путем одонтопластики, выполняемой во время операции. На рис. ниже показано, что одонтопластика выполнялась на (1) дистальной части мезиального корня и (2) мезиальной части дистального корня с глубокими финишными линиями, подготовленными для последующего восстановления (Di Febo et al. 1985).
- Длина и форма корневых конусов. После сепарации образуются короткие и мелкие корневые конусы (рис. ниже), как правило, с разделительной линией между мезиобуккальными (или дистобуккальными) и небные корнями верхнечелюстного моляра или верхнечелюстного первого премоляра с узким корневым комплексом. В таких ситуациях часто приходится отслаивать мягкотканый лоскут, для получения правильного доступа к апроксимальным поверхностям зуба. Мезиальный (или дистальный) вход фуркации должен быть прозондирован на глубину 3-5 мм, чтобы убедиться в отсутствии сращения между корнями, запланированными для RSR.
- Количество оставшейся опоры вокруг отдельных корней. Это должно быть определено путем зондирования всей окружности отделенных корней. Следует отметить, что локализованная глубокая потеря прикрепления на одной поверхности одного конкретного корня (например, на щечной поверхности небного корня или дистальной поверхности мезио-буккального корня верхнечелюстного моляра) может поставить под угрозу долгосрочный прогноз.
- Устойчивость отдельных корней. Это должно быть оценено после сепарации корней. Эмпирическое правило состоит в том, что чем более подвижен корневой конус, тем меньше остается поддержки тканей пародонта.
- Доступ для проведения гигиены полости рта. После завершения терапии участок должен иметь анатомию, которая облегчает адекватную самостоятельную чистку зубов.
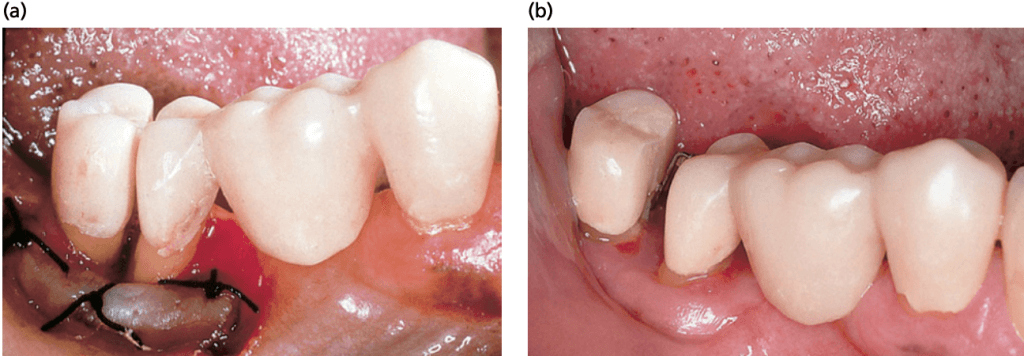
На рисунке показан результат ортодонтичесого лечения после сепарации корней моляра. А — ситуация сразу после сепарации; В — после ортодонтического лечения.

На рисунках показана одонтопластика разделенных корней, проводимая в процессе хирургического лечения для увеличения межзубного пространства. А — ситуация после откидывания лоскута и обнажения костной ткани, видно, что пространство между корней очень мало; В, С — в процессе хирургии проведено препарирование межкорневого пространства для увеличения этого расстояния и создание условий для самостоятельного контроля гигиены в межкорневом пространстве.
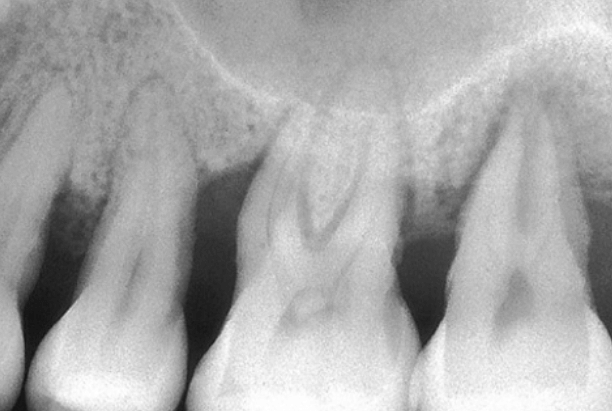
На рентгенограмме показаны короткие, тонкие, конические корни моляров верхней челюсти.
Моляры верхней челюсти
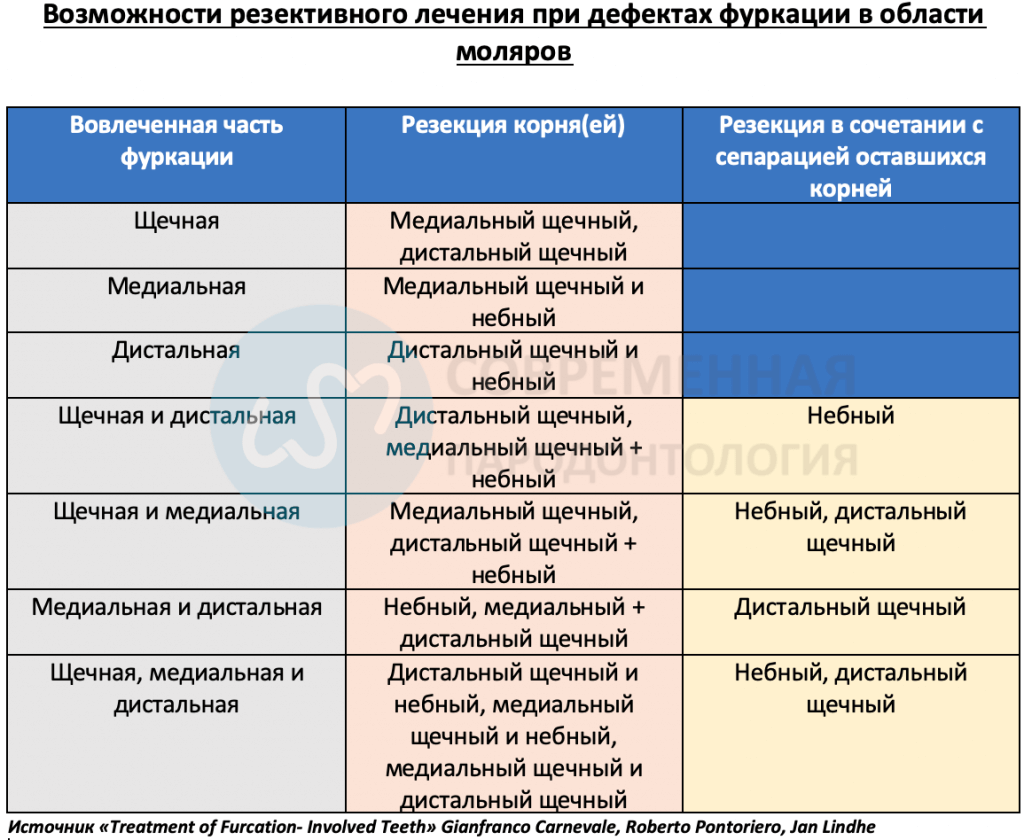
При планировании RSR в области моляра верхней челюсти с поражением фуркации необходимо принять несколько решений. Поскольку такие зубы имеют три корневых конуса, один или два конуса могут быть сохранены после сепарации. Существуют различные варианты лечения (таблица ниже).
Перед проведением RSR необходимо тщательно проанализировать морфологию отдельных корней, а также площадь поверхности каждого корня. Дистально-щечный корень верхнечелюстного моляра — самый короткий из трех корней, но его корневой ствол сравнительно длинный. Таким образом, дистальный корень имеет небольшое количество костной опоры и после сепарации корень может проявлять повышенную подвижность. Поэтому дистально-щечный корень часто удаляется как часть RSR (Rosenberg 1978; Ross & Thompson 1980).
Мезиально-щечный корень имеет широкий щечно-небный размер и поперечное сечение формы песочных часов, а следовательно, большую площадь поверхности корня. На самом деле, мезиально-щечный корень часто имеет общую площадь поверхности корня, которая равна или больше, чем площадь небного корня. Мезиально-щечный корень расположен в центре альвеолярного отростка, параллельно с верхнечелюстными премолярами, и находится в идеальном положении, чтобы функционировать как отдельный блок (рис. ниже).По этим причинам мезиально-щечный корень может быть предпочтительным для сохранения, когда врач выбирает между мезиально-щечным или небным корнем. Однако следует помнить, что корневые каналы мезиально-щечного корня узкие и более трудны для лечения, чем единственный и широкий канал небного корня.
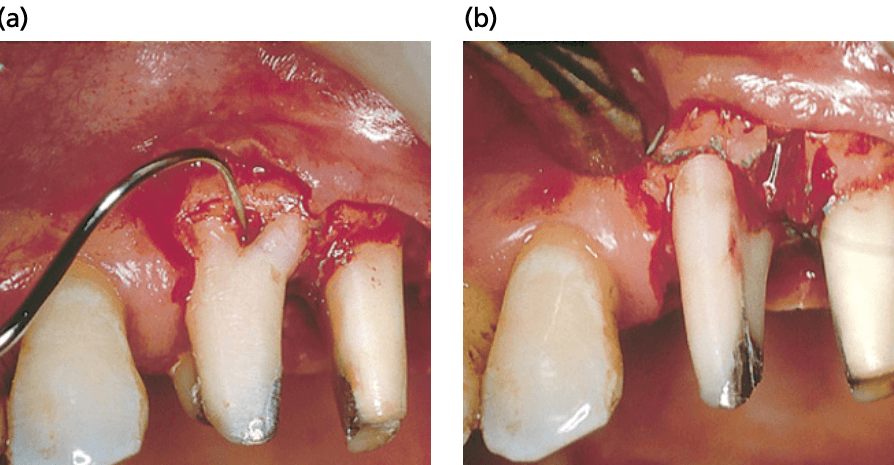
Деструкция тканей в области фуркации часто вызывает глубокую потерю прикрепления и кости на дистальной небной поверхности мезиально-щечного корня. В таких ситуациях небный корень остается единственным кандидатом для сохранения (рис. ниже
Серия изображений, представленных на рис. ниже, демонстрирует два левых моляра верхней челюсти (зубы 26 и 27) с вовлечением класса III всех шести фуркационных входов. После детального обследования и постановки диагноза было решено провести лечение RSR в области двух зубов.
Отметим, что в данном случае второй премоляр отсутствовал. В случаях прогрессирующего пародонтального заболевания на верхнечелюстных молярах часто необходимо отделить все три корня, чтобы получить доступ к межрадикулярной области для оценки высоты оставшейся кости на (1) щечной поверхности небного корня и (2) небной поверхности щечных корней. На рис. ниже показаны два моляра верхней челюсти с разделенными шестью корнями. Из-за анатомических соображений и повышенной подвижности были удалены дистально-щечные корни зубов 26 и 27 (рис. ниже). Небный корень первого моляра имел глубокую локализованную потерю прикрепления прикрепления на щечной поверхности, являлся плохим кандидатом в качестве опоры мостовидного протеза, и был удален. Мезиально-щечный корень первого моляра, а также мезиально-щечный и небный корни второго моляра (зуб 27) были стабильны и демонстрировали умеренную глубину зондирования. Предполагалось, что на всех трех корнях анатомия позволит адекватно контролировать зубной налет после заживления. Три корня были сохранены (рис. ниже). На рис. ниже показана область после 3 месяцев заживления и рис. ниже иллюстрирует восстановленный сегмент. Поскольку в этом сегменте отсутствовал один премоляр, мезиально-щечный корень первого моляра использовался в качестве второго премоляра при протезировании, а два корня второго моляра служили абатментами для восстановления коронки в положении моляра.
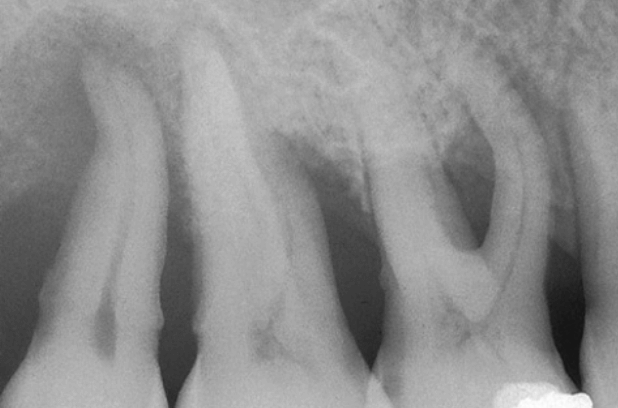
Рентгенологическая картина, показывающая дефект фуркации III класса в области первого моляра на верхней челюсти. Возможно проведение резекции корней.
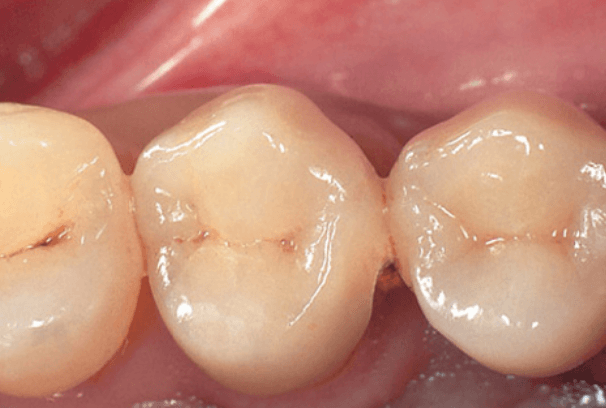
Окклюзионный вид реставрации с опорой на медиальный корень моляра верхней челюсти. Обратите внимание на соответствие и прилегание к соседнему премоляру.
А — показан небный корень резецированного моляра на верхней челюсти, который будет использован в качестве опоры для рестарвации; В — реставрация медиального щечного корня для восстановления эстетики.
Показаны последовательные стадии сепарации и резекции корней (RSR) двух моляров на верхней челюсти с дефектами III класса. А — рентгенологическая картина до RSR; B — разделение корней до откидывания лоскута; C, D — дистальные корни обоих моляров и небный первого моляра были удалена, а зубы отпрепарированы; E — через 3 месяца после лечения; F — вид после окончательной реставрации.
Премоляры верхней челюсти
Резекция корней первых премоляров верхней челюсти возможна только в редких случаях из-за анатомии корневого комплекса (Joseph et al. 1996) (рис. ниже). Фуркация премоляра часто располагается на таком апикальном уровне, что сохранение одного корня нецелесообразно. Поэтому в большинстве случаев наличие глубокого фуркационного поражения II или III класса в первом премоляре верхней челюсти требует удаления зуба.
Показана резекция дистального щечного корня у трехкорневого первого премоляра верхней челюсти.
Моляры нижней челюсти
Если RSR необходимо применить в области фуркации нижнечелюстного моляра, существуют три варианта лечения:
- Сепарация двух корней, но сохранение обоих корней (премоляризация).
- Сепарация и удаление мезиального корня.
- Сепарация и удаление дистального корня.
В некоторых ситуациях оба корня могут быть сохранены после сепарации. Если один корень должен быть удален, необходимо учитывать следующие факты:
- Мезиальный корень имеет значительно большую площадь поверхности корня, чем дистальный. Мезиальный корень, однако, имеет поперечное сечение в форме песочных часов, что может затруднять самостоятельный контроле бляшек и при проведении восстановительных мероприятий. Кроме того, мезиальный корень часто имеет два узких корневых канала. Корневые каналы часто расположены близко к наружной поверхности корня. Это может осложнить подготовку корней при последующей восстановительной терапии.
- Дистальный корень имеет овальное сечение и, как правило, только один, широкий корневой канал. Дистальный корень сравнительно большой, имеет большую массу дентина, что дает сопротивление перелому корня (Langer et al. 1981); хороший кандидат для размещения штифта. Также при резекции нижнечелюстного моляра образуется терминальный абатмент.
- Для мостовидного протеза, сохранение дистального корня приводит к формированию более длинной зубной дуги, чем в случае сохранения мезиального корня (рис. ниже).
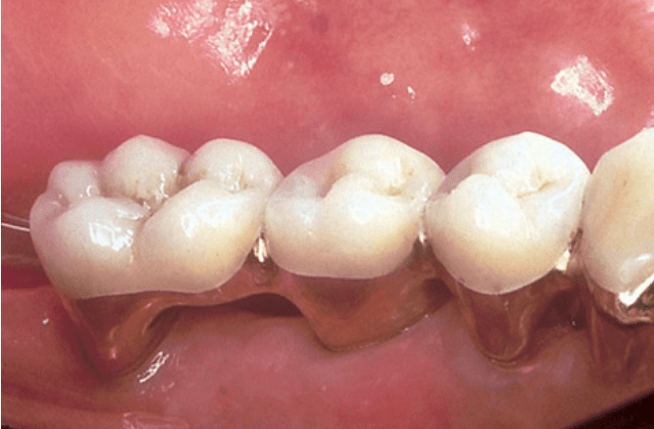
Результат лечения и реставрации в области моляров нижней челюсти, дистальный корень был сохранен.
Последовательность лечения
После того, как были задокументированы анатомические и патологические характеристики корневых комплексов многокорневых зубов, лечение должно проводиться согласно логическому плану.
Эндодонтическое лечение
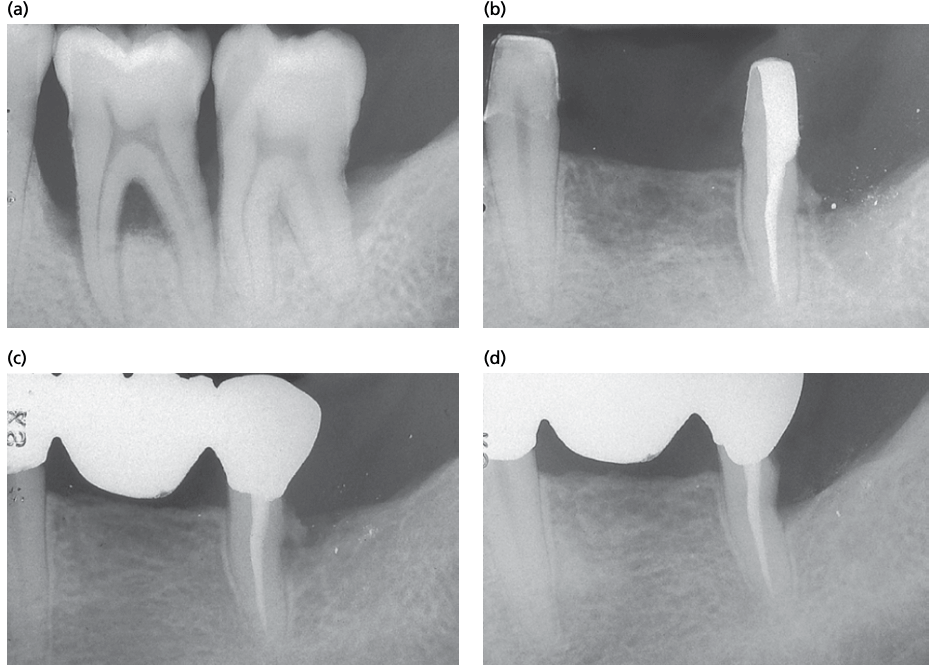
Если подлежащий резекции зуб витальный или если требуется повторное пломбирование корневого канала, RSR начинается с эндодонтической терапии. Устанавливается раббердам, и таким образом создаются оптимальные условия для важных процедур ( механическая обработка и создание формы) в корневом канале. Необходимо поддерживать структурную целостность корня и удалять минимальное количество корневого дентина (рис. ниже). Прямое восстановление зуба амальгамой или композитом химического отверждения эндодонтически обработанного зуба должно быть выполнено до RSR (рис. ниже). Каждый корень должен иметь индивидуальную ретенцию для восстановления, которая не должна ломаться или отсоединяться во время RSR, удаления и повторной фиксации временных реставраций, оттисков и протезирования. Эндоканальные штифты используются только в том случае, если естественная ретенция нуждается в улучшении.
Иногда во время хирургического вмешательства на пародонте впервые выявляется вовлечение фуркации. В этой чрезвычайной ситуации RSR может быть завершена, но вход(ы) корневого канала оставшегося корня(ей) должен быть должным образом запломбирован. Окончательная терапия корневых каналов должна быть завершена в течение 2 недель (Smukler & Tagger 1976).
Временное протезирование
Снимаются альгинатные оттиски обрабатываемой области и отправляются в лабораторию вместе с восковым регистрационным оттиском центрального соотношения. Изготавливаются временные коронки.
Сепарация и резекция корней
RSR может быть выполнена в рамках подготовки сегмента к ортопедической реабилитации (“ортопедическая подготовка»), то есть до операции на пародонте (Carnevale et al. 1981). Во время ортопедической подготовки важно избегать:
- чрезмерная механическая травма межрадикальной кости (рис.ниже);
- оставление частей фуркационного свода (рис.ниже);
- перфорация корневых каналов;
- подготовка вертикальных поверхностей оставшихся корней с острыми углами (рис. ниже).
Ситуация 1: нижнечелюстной моляр. После сепарации сохраняются оба корня. Дистальная поверхность дистального корня и мезиальная поверхность мезиального корня должны быть подготовлены параллельно друг другу, чтобы увеличить ретенцию для последующего восстановления.
Мезиальная поверхность дистального корня и дистальная поверхность мезиального корня должны быть подготовлены с расходящимися углами, чтобы увеличить пространство, доступное между отделенными корнями (рис.ниже).
Ситуация 2: верхнечелюстной моляр. После сепарации удаляется дистально-щечный корень. Дистальная поверхность коронки препарируется со скошенным срезом таким образом, чтобы исключить вогнутую кривизну (в апикокорональном направлении) (рис.ниже). Если мезиально-щечный и небный корни этого моляра должны быть разделены, но сохранены, важно, чтобы щечная поверхность мезиально-щечного корня и небная поверхность небного корня были подготовлены параллельно друг другу. Это усилит сохранение последующего восстановления. Небная поверхность мезиально-щечного корня и щечная поверхность небного корня должны быть подготовлены с расходящимися углах для увеличения свободного пространства между отделенными корнями (рис.ниже). На этом этапе временная реставрация изготавливается из пластмассы холодного отверждения и фиксируется после RSR.
Пародонтальная хирургия
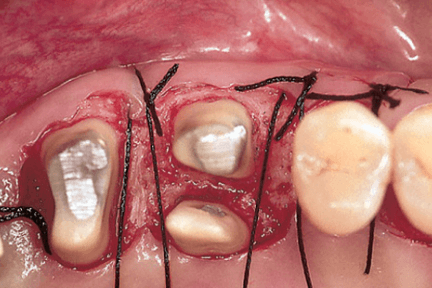
После отслоения лоскута используются костные резекционные методы для устранения угловых костных дефектов, которые могут существовать вокруг сохраненных корней. Резекция кости также может быть выполнена для уменьшения щечно-язычного размера альвеолярного отростка в месте экстракции. Оставшийся корень(ни) можно подготовить с помощью препарирования со скосом до уровня опорной кости (Levine 1972; Ramfjord & Nissle 1974; Carnevale и др. 1983). Эта дополнительная подготовка может служить целью устранения остаточных мягких и твердых отложений, а также устранения существующих поднутрений для облегчения проведения окончательного оттиск (рис.ниже).
Корректируется временная коронка. Края временной коронки должны заканчиваться венчиком костного гребня диаметром ≥3 мм. Лоскуты мягких тканей фиксируются швами на уровне костного гребня. Временную коронку цементируют и накладывают пародонтальную повязку, чтобы покрыть область операции. Повязку и швы снимают через 1 неделю. Проводится снятие зубных отложений с поверхностей корня и накладывается новая повязка. Еще через неделю повязку, наконец, снимают, и пациент получает инструкции по правильной технике контроля зубного налета.
Постоянное протезирование
Поскольку препарирование корней завершается во время операции, требуются только незначительные корректировки со стороны врача. Отпрепарированные края расположены супрагингивально, что повышает точность постоянной коронки. Каркас коронки должен быть жестким, чтобы компенсировать препарированные корни с ослабленной тканевой поддержкой пародонта. Окклюзия должна быть сконструирована таким образом, чтобы свести к минимуму латеральные деформирующие силы (рис.ниже).
На фото показаны: а — фото создания эндодонтического доступа к пульповой камере; b — рентгенограмма после проведенного эндодонтического лечения; с — картинка врменной реставрации после лечения.
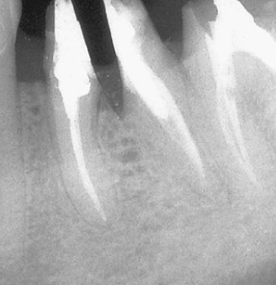
На снимке показано повреждение межкорневой перегородки при проведении сепарации корней.
а — рентгенологическая картина первого и второго моляра на нижней челюсти до вмешательства; b — в процессе гемисекции дистальнее зоны фуркации был сформирован навес; с — вид после реставрации данного участка, как видно в месте навеса сформировался угловой костный дефект, этот навес был удален после вмешательства; d — картина через 2 года.
Сохранение сросшихся щечных корней 1 моляра верхней челюсти.Эти корни были отделены от небного корня. Обратите внимание на закругленные линии и широкое пространство между корней.

Картина после сепарации моляра нижней челюсти. Обратие внимание на дивергенцию, созданную для увеличения межкорневого пространства и параллельные аппроксимальные стенки.
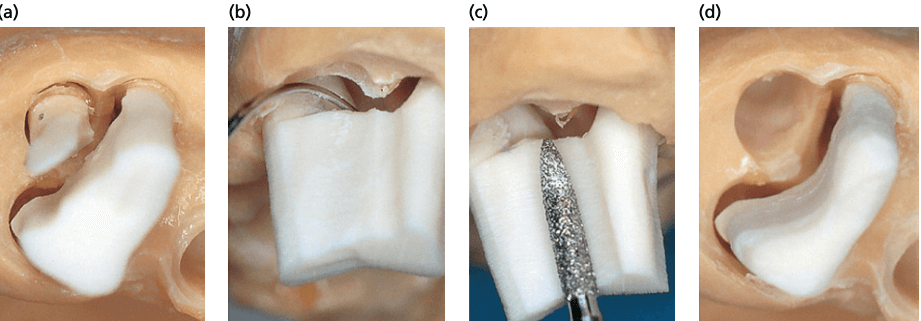
a, b — показаны последовательные стадии резекции дистального корня моляра верхней челюсти. Для того чтобы свести к минимуму вогнутый контур режущих поверхностей, разделение должно выполняться с помощью прямых режущих движений. c, d — после удаления корня было выполнено препарирование межкорневой зоны с целью ликвидации поднутрений.
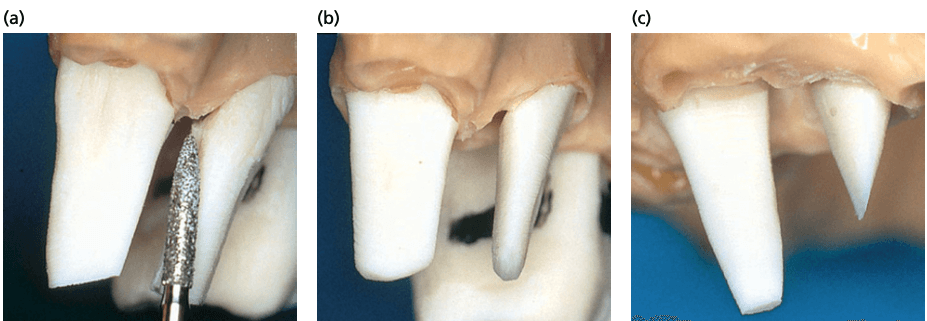
a, b — препарирование во время сепарации медиального щечного и небного корней после того как дистальный корень моляра верхней челюсти уже удален. Важно, что внутренние поверхности зоны фуркации препарируются с дивергенцией, чтобы увеличить межкорневую зону, а внешние стенки препарируются параллельно, чтобы увеличить ретенцию будущей реставрации. c — если небная поверхность небного корня не делается параллельной, она укорачивается и не входит в зону ретенции конструкции.
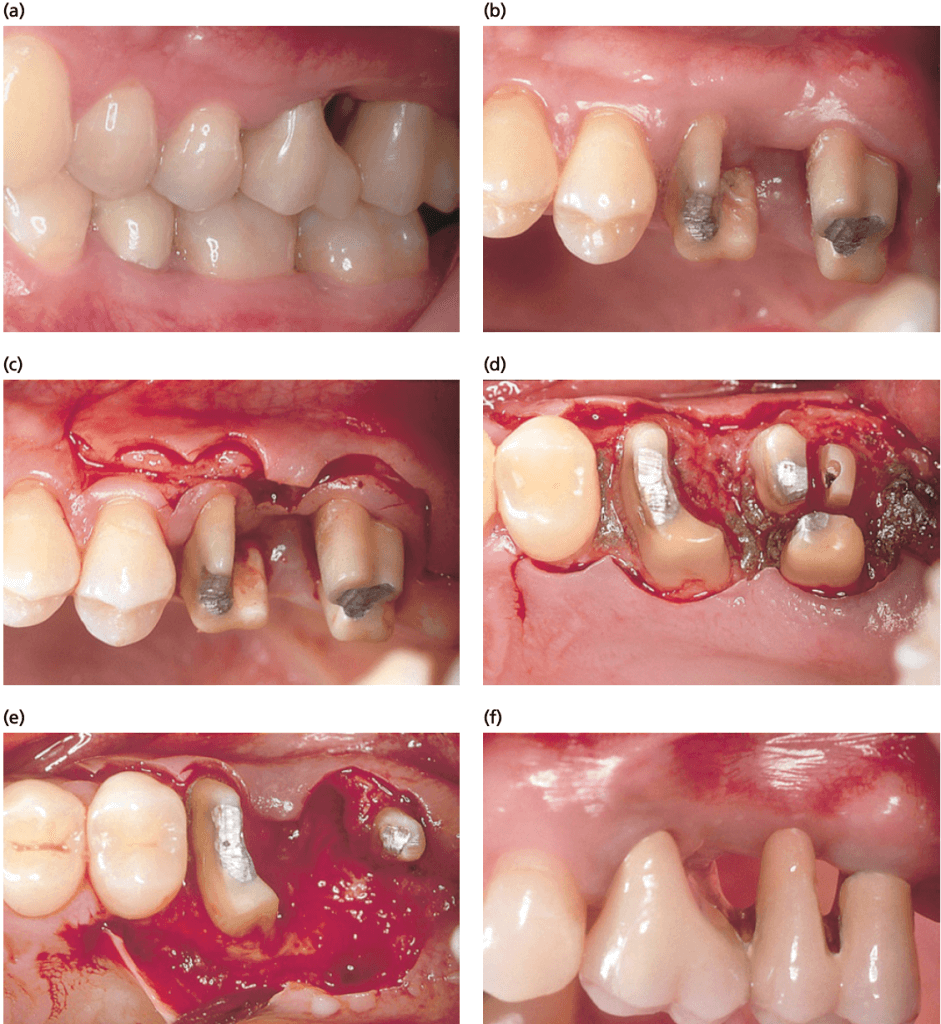
a, b — последовательные фазы резекции корней первого и второго моляров на верхней челюсти. Дистальный корень первого моляра был удален в процессе препарирования и до установки провизорной конструкции. c-e — показаны стадии хирургического вмешательства, после того, как лоскут был откинут, проведена сепарация зоны фуркации второго моляра, удалены небный и медиальный корни, костный дефект бы устранен. f — результат лечения после фиксации конструкции.

a — заживление мягких тканей после проведенного вмешательства — сепарация зоны фуркации первого моляра и удаления корней второго моляра. b — картина после фиксации конструкции и восстановления окклюзионной поверхности.
Регенерация фуркационных дефектов
Была исследована возможность регенерации и закрытия дефекта фуркации. После ранней публикации (Gottlow et al. 1986), где гистологическая документация образования новых прикреплений в дефектах фуркации у человека (рис. ниже) проводилось лечение методом «направленной регенерации тканей» (GTR), были представлены результаты ряда исследований по лечению зубов с поражением фуркации. В этих отчетах достаточно предсказуемый исход терапии GTR был продемонстрирован только в случае поражения фуркации нижнечелюстных моляров II класса, где имело место клиническое закрытие мягких тканей или уменьшение глубины зондирования дефекта фуркации (Pontoriero и соавт. 1988; Lekovic и др. 1989; Caffesse и др. 1990). Менее благоприятные результаты были получены при использовании GTR-терапии при других типах дефектов фуркации, таких как дефекты III класса, связанные с поражением фуркаций нижнечелюстных и верхнечелюстных моляров (Pontoriero et al. 1989; Pontoriero & Lindhe 1995a) и фуркации II класса в молярах верхней челюсти (Metzeler и др. 1991; Pontoriero & Linde 1995b).
Причина ограниченной предсказуемости терапии GTR при поражении фуркаций зубов может быть связана с несколькими факторами:
- Морфология пародонтального дефекта, который в корневом комплексе часто имеет характер «горизонтального поражения». Таким образом, формирование нового прикрепления зависит от коронального роста ткани периодонтальной связки (рис. ниже).
- Анатомия фуркации, с ее сложной внутренней морфологией, может препятствовать правильной обработке и удалению зубных отложений с обнаженной поверхности корня (рис.ниже).
- Варьирование и изменение расположения краев мягких тканей на ранней стадии заживления с возможным спадом края лоскута и ранним обнажением как мембранного материала, так и свода фуркации (рис.ниже). GTR терапия может быть рассмотрена в зубных рядах с изолированными дефектами фуркации II класса в нижнечелюстных молярах. Предсказуемость такого исхода лечения улучшается после терапии GTR если:
- Интерпроксимальная кость расположена на уровне, который находится недалеко от ЦЭС на апроксимальной поверхности. Этот тип «замочной скважины» вовлечения класса II позволяет эффективно удерживать мембранный материал, а также удерживать положение краев коронарно расположенных лоскутов (рис. ниже).
- Снятие зубных отложений с открытых корневых поверхностей в зоне фуркации является комплексным. Так как ширина фуркационного входа и внутренняя морфология межрадикулярной области может ограничивать доступ кюрет для надлежащей очистки, удаления твердых и мягких бактериальных отложений с поверхностей корня часто должны быть проведены с помощью ультразвуковых инструментов, вращающихся, пламевидных тонких алмазных боров и эндодонтических насадок (рис.ниже).
- Материал мембраны правильно размещен в «пространстве» между зубом и материалом. Таким образом, достигается «первичное» закрытие раны, происходит защита кровяного сгустка и рецессия краев мягких тканей в течение раннего периода фазы заживления будет сведена к минимуму (рис. ниже).
- Выполняется программа по контролю зубных отложений. Это должно включать ежедневное полоскание раствором хлоргексидина и профессиональную чистку зубов один раз в неделю в течение первого месяца и один раз в 2-3 недели в течение по крайней мере еще 6 месяцев после хирургической процедуры.
Белки эмалевого матрикса, включенные в коммерчески доступный продукт (Emdogain; Straumann, Basel, Switzerland), использовались при лечении
дефектов фуркации в экспериментальных исследованиях на животных (Araùjo & Lindhe 1998) и в клинических исследованиях на людях (Jepsen и др. 2004; Meyle и др. 2004). Способность Emdogain (EMD), нанесенного на поверхности корней в области фуркации, стимулировать регенерацию пародонта при хирургически созданной фуркации III класса у собак были задокументированы гистологически Araùjo и Lindhe (1998). В многоцентровом рандомизированном контролируемом клиническом исследовании, включавшем 45 пациентов с 45 парными молярами нижней челюсти с вовлечением щечной фуркации II класса, Jepsen и др. (2004) сравнили ЭМД с терапией GTR. После 14 месяцев лечения пациенты были повторно обследованы. Авторы сообщили о среднем уменьшении глубины открытой горизонтальной фуркации на 2,8 мм для участков, обработанных EMD, и на 1,8 мм для дефектов, обработанных GTR. Кроме того, частота полных закрытых дефектов фуркации была выше для участков EMD (8 из 45), чем для участков GTR (3 из 45). Было сделано заключение, что оба метода лечения привели к значительным клиническим улучшениям, хотя метод EMD обеспечил (1) большее уменьшение глубины фуркации, (2) меньшую частоту послеоперационной боли/отека и (3) меньшую рецессию десны (Meyle и др. 2004) по сравнению с терапией GTR. Результатом регенеративных процедур на молярах с поражением фуркации, должно стать полное устранение дефекта в межрадикулярном пространстве с целью создания анатомических условий, способствующих оптимальному самоконтролю зубных отложений. На самом деле, частичное увеличение клинического уровня прикрепления в пределах дефекта фуркации, хотя и статистически значимо, не обязательно улучшит доступность участка для мер по борьбе с отложениями.
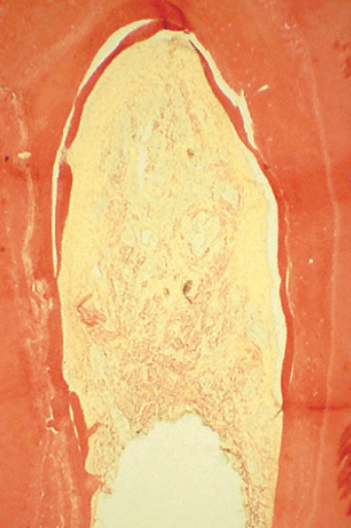
Микропрепарат гистологии медиально-дистальной зоны моляра нижней челюсти с дефектом фуркации II класса. Дефект был прооперирован с применение направленной тканей регенерации. Видно образование нового цемента, покрывающего область фуркации.
На фото показано расположение крыши фуркации относительно костной ткани и поддерживающих структур. Показана картина с язычной стороны дефекта фуркации II класса.
Внутренняя часть зоны фуркации. Обратите внимание на инвагинацию небного корня.

Оголение мембраны и зоны фуркации в результате рецессии маргинального края лоскута. Фото сделано через 3 недели после операции направленной тканевой регенерации в области дефекта фуркации II класса на моляре нижней челюсти.
Показан дефект фуркации II класса с язычной стороны моляра нижней челюсти. a — обратите внимание на костный дефект и соотношение крыши фуркации и окружающих костных структур, b — фиксация швами тефлоновой мембраны для поддержания костных структур, c — лоскут ложен и фиксирован поверх мембраны, d — повторное вмешательство через 6 месяцев, видно как дефект заполнен костной тканью.
Фаза удаления отложений в области щечного дефекта фуркации II класса при помощи ультратонких УЗ насадок.
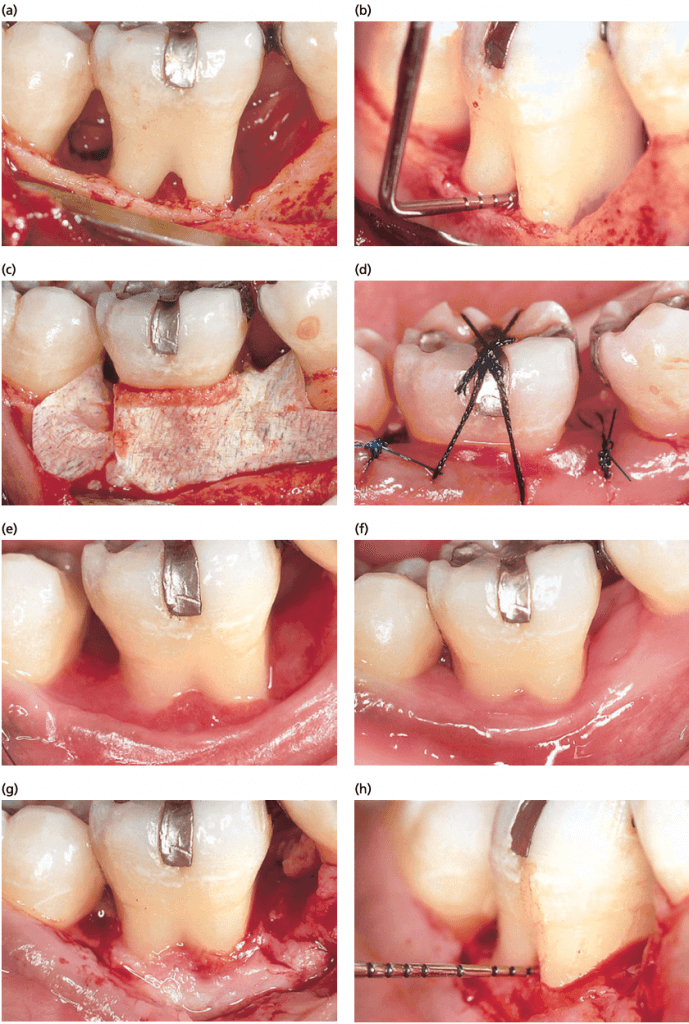
Последовательные стадии операции НТР в области щечного дефекта фуркации II класса первого моляра нижней челюсти. a, b — вид дефекта и его измерение; c, d — мембрана уложена и зафиксирован; e — вид через 4 недели после удаления мембраны; f — вид через 6 месяцев; g, h — при повторном вмешательстве с целью удаления мембраны видно, что дефект заполнен и не зондируется.
Удаление
Удаление зуба с поражением фуркации должно рассматриваться, когда потеря прикрепления настолько обширна, что не может быть сохранен корень, или когда лечение не приведет к созданию анатомии зуба/десны, которая позволила бы проводить надлежащие мероприятия по самоконтролю зубного налета. Более того, удаление можно рассматривать как альтернативную форму терапии, когда поддержание пораженного зуба не улучшит общее лечение или когда в связи с эндодонтическими или кариозными поражениями, сохранение зуба будет представлять фактор риска для долгосрочного прогноза общего лечения. Возможность восстановления зуба с вовлечением фуркации с помощью остеоинтегрированной имплантация должна рассматриваться с особой осторожностью и только в том случае, если имплантационная терапия улучшит прогноз общего лечения. На самом деле, имплантат имеет очевидные анатомические ограничения в области моляров верхней и нижней челюсти.
Прогноз
В нескольких исследованиях оценивался долгосрочный прогноз многокорневых зубов с вовлечением фуркации, которые лечились в соответствии с принципами, описанными в этой главе. В 5‐летнем исследовании Hamp и др. (1975) наблюдали исход лечения 175 зубов с различной степенью вовлечения фуркации у 100 пациентов. Из 175 зубов 32 (18%) были обработаны только SRP, 49 (28%) были подвергнуты, в дополнение к SRP, фуркационной пластике, которая включала одонто‐ и/или остеопластику. В 87 зубах (50%) была проведена резекция корня, а в 17 зубах (4%) был проведено туннельное препарирование. По завершении активной фазы терапии пациенты были включены в программу поддерживающей терапии, которая включала повторный визит каждые 3-6 месяцев. Результаты оценки зубного налета и гингивита сразу после лечения и один раз в год во время лечения показали, что гигиена полости рта пациентов была высокого качества. Ни один из пролеченных зубов не был удален в течение 5 лет исследования. За период наблюдения кариозные поражения были обнаружены на 12 поверхностях 32 зубов, обработанных SRP, на трех поверхностях 49 зубов, подвергнутых фуркационной пластике, на пяти поверхностях 78 после резекции корней и на четырех поверхностях семи зубов, где было проведено туннельное препарирование.
Результаты этого исследования были в основном подтверждены в другом исследовании (Hamp и др.1992). В этом 7‐летнем исследовании авторы наблюдали за 100 пациентами с 182 зубами с поражениями фуркации. Из 182 зубов с поражением фуркации, 57 были обработаны только SRP, 101‐ проведена фуркационная пластика, и 24 были подвергнуты резекции корней или гемисекции. Туннельное препарирование не проводилось.
После активной фазы терапии пациенты были включены в тщательную программу поддерживающей терапии, включающую повторные визиты один раз в 3-6 месяцев.
В ходе исследования >85% фуркаций, обработанных только SRP или в сочетании с фуркационной пластикой, сохраняли стабильньность или проявляли признаки улучшения. Только один зуб и один мезиальный корень нижнечелюстного моляра были удалены среди зубов после резекции корней или гемисекции.
Carnevale и др. (1998), в 10‐летнем проспективном контролируемом клиническом исследовании, продемонстрировали 93% сохранения резецированных зубов с поражением фуркации корня и 99% выживаемости зубов, не связанных с фуркацией.
Совсем недавно Svärdström (2001) представил результаты ретроспективного анализа факторов, влияющих на процесс принятия решений относительно лечения для 1313 моляров с вовлечением фуркации у 222 пациентов, и исход лечения был получен через 8-12 лет (в среднем 9,5 лет) регулярного наблюдения за больными. Были включены следующие варианты лечения: удаление зуба, отделение корня / резекция и поддержание зуба с нехирургическим / хирургически выполненным SRP с фуркационной пластикой или без нее. Из 13 моляров с поражением фуркации, 366 (28%) были удалены во время активной фазы терапии. На решение об удалении зуба в первую очередь повлияли такие факторы, как подвижность зуба, положение зуба, отсутствие окклюзионного антагонизма, степень вовлечения фуркации, глубина зондирования и количество оставшейся периодонтальной поддержки. Из 685 моляров с вовлечением фуркации и 160 пациентов, которые были доступны для последующего обследования через 8-12 лет после лечения, в 47 зубах была проведена резекция корней, а 638 зубов считались пригодными к восстановлению после нехирургической или консервативной хирургической терапии.
Установлено, что наиболее сильное влияние на решение о проведении резекции корня оказывает степень вовлечения фуркации (классы II и III).
Положение зуба, глубина зондирования и подвижность зуба также были факторами статистической значимости. Автор указал, что другие факторы, такие как эндодонтические условия, анатомия корней и общая стратегия лечения, также могут влиять на выбор метода лечения. Долгосрочный исход плана лечения, принятого для поражений фуркаций в области моляров показал благоприятную выживаемость как для резективных (89%), так и для нерезективных (96%) вариантов терапии у пациентов, включенных в надлежащую программу поддерживающей терапии. Из 47 отделенных от корней/резецированных зубов только пять (11%) были удалены в течение 9,5 лет наблюдения. Из 638 моляров, которые первоначально считались пригодными для лечения нерезективным методом, 21 (3,5%) был удален, а три-резецированы.
Недавно Huynh-Ba и др. (2009) опубликовал систематический обзор статей, сообщающих о результатах различных методов лечения пародонтита у многокорневых зубов с вовлечением фуркации различной степени. Авторы отобрали 22 публикации, в которых можно было определить как выживаемость, так и частоту осложнений в зубах с поражением фуркации после среднего периода наблюдения не менее 5 лет после активной пародонтальной терапии. Описанные методы лечения варьировались от нехирургической и хирургической обработки, подготовки фуркационного туннеля, гемисекции, резекции корня и регенеративных процедур. Были представлены следующие показатели выживаемости зубов:
- Безоперационная фуркационная терапия: 90,7-100% в конце периода наблюдения 5-12 лет. Выживаемость зубов в молярах с дефектами фуркации I класса (74% проанализированных зубов в начале исследования) составила 99-100%, в молярах с дефектами фуркации II класса– 95%, а в дефектах фуркации III класса-25%.
- Хирургическая фуркационная терапия (т. е. лоскутная операция с резекцией кости или без нее, гингивэктомия/гингивопластика, но не включая фуркационную одонтопластику): 43,1–96% при окончании периода наблюдения 5-53 года.
- Туннельное препарирование: 42,9-92,9% после 5-8 лет наблюдения. Кариозные поражения были указаны как осложнение.
- Хирургическая резекционная терапия (т. е. резекция корня или отделение корня): 62-100% после периода наблюдения 5-13 лет. Сообщалось, что осложнениями были в основном переломы корней и неудачное эндодонтическое лечение.
- Хирургическая регенеративная терапия (т. е. GTR, костные трансплантаты): 62-100% через 5-12 лет. Однако, несмотря на горизонтальное уменьшение глубины фуркации в большинстве случаев после лечения, полное закрытие фуркации не было закономерной находкой, особенно при серьезных поражениях в нижнечелюстных и верхнечелюстных молярах.
Дефекты фуркаций. Заключение
Авторы пришли к выводу, что поскольку ни одна из форм лечения, проведенных в различных исследованиях, не продемонстрировала явного превосходства над любой из других с точки зрения выживания зубов, рекомендации и терапевтические решения не могут быть рекомендованы на основе этого обзора.
Перевод материала «Treatment of Furcation‐ Involved Teeth» Gianfranco Carnevale, Roberto Pontoriero, Jan Lindhe специально выполнен для проекта «Современная пародонтология» Екатериной Чирковой.

Спасибо за присланную полезную статью. Успехов всем, кто помогает своим пациентам.