Цель. Критически оценить острые состояния в пародонтологии, а также существующую литературу по этим поражениям, возникающим в пародонте (пародонтальные абсцессы [PA], некротические пародонтальные заболевания [NPD] и эндо-пародонтальные поражения [EPL]), чтобы определить вес доказательств существования конкретных клинических форм и состояний, которые могут быть сгруппированы в соответствии с общими особенностями.
Конечной целью является поддержка объективной системы классификации.
Важность. Хотя PA, NPD и EPL встречаются с относительно низкой частотой, эти поражения имеют клиническую значимость, поскольку они требуют немедленного вмешательства и могут серьезно ухудшить прогноз для зуба.
В целом, имеющиеся данные для определения и характеристики этих трех состояний были ограничены. PA и EPL обычно связаны с глубокими пародонтальными карманами, кровотечением при зондировании, нагноение и почти неизменно, с болью. EPL также связаны с эндодонтической патологией. У NPD есть три типичных черты: боль, кровотечение и изъязвление десневого сосочка. Имеющиеся данные свидетельствуют о том, что прогноз PA и EPL хуже при пародонтите, чем у пациентов без него. Наихудший прогноз имели поражения, связанные с повреждением корня, такие как переломы и перфорации. Прогресс, степень и тяжесть NPD в основном зависели от факторов, связанных с ответом организма на действие предрасполагающих к этим заболеваниям факторов.
Выводы. PA следует классифицировать в соответствии с этиологическими факторами, причем наиболее часто эта форма встречается в ранее существовавших пародонтальных карманах. NPD четко связаны с иммунным ответом хозяина, который следует рассматривать в системе классификации этих заболеваний. EPL следует классифицировать в соответствии с признаками и симптомами, которые оказывают непосредственное влияние на их прогноз и лечение, такие как наличие или отсутствие переломов и перфорации, а также наличие или отсутствие пародонтита.
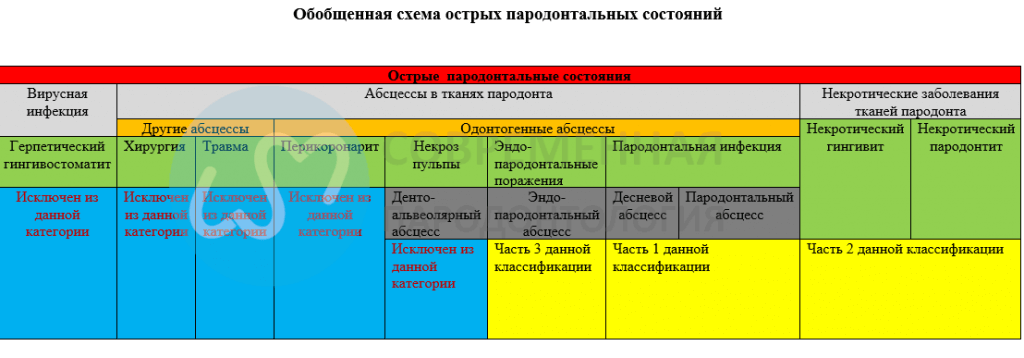
По данным Американской академии пародонтологии, острые заболевания пародонта — это заболевания, характеризующееся «быстрыми клиническими проявлениями», в которые вовлекаются пародонт или связанные с ним структуры, эти проявления могут быть охарактеризованы как боль или дискомфорт, вследствие разрушения тканей и инфекционного процесса. Среди этих состояний были перечислены следующие заболевания: абсцесс десен, пародонтальный абсцесс, некротические пародонтальные заболевания, герпетический гингивостоматит, перикорональный абсцесс или перикоронарит, а также комбинированные эндо-периодонтальные поражения. Герпетический гингивостоматит не включен в настоящий обзор, тогда как так называемые десневые и пародонтальные абсцессы были рассмотрены в категории, названной абсцессами в тканях пародонта.
Острые поражения в пародонте объединены несколькими клиническим ситуациям в пародонтологии, при которых пациенты могут обратиться за неотложной помощью, главным образом из-за связанной с этим болью. Кроме того, в отличие от большинства других пародонтальных состояний, может возникать быстрое повреждение тканей при течении этих заболеваний, тем самым подчеркивая важность быстрой диагностики и лечения. В настоящем обзоре основное внимание уделяется двум острым состояниям (абсцессы пародонта и некротические пародонтальные заболевания); а также эндо-пародонтальным поражениям, которые могут протекать в острой или хронической форме.
Пародонтальные абсцессы (PА) важны, потому что они представляют собой острое стоматологическое состояние, требующую немедленного вмешательства и могут привести к быстрому разрушению пародонта с отрицательным воздействием на прогноз затронутого зуба. В некоторых случаях PА могут иметь серьезные системные последствия. Хотя распространенность некротических заболеваний пародонта (NPD) является низкой, их важность очевидна, поскольку они представляют собой самое тяжелое заболевание, ассоциированное с дентальной биоплёнкой, что приводит к очень быстрому разрушению тканей. Эндо-пародонтальные поражения (EPL) также относительно редки в клинической практике, но они могут серьезно осложнить прогноз зуба и считаются одной из наиболее важных проблем, с которыми сталкиваются клиницисты, потому что они требуют многодисциплинарной оценки, диагностики и лечения.
Цель настоящего обзора состояла в том, чтобы критически оценить существующую литературу об острых поражениях в тканях пародонта (PA, NPD) и EPL с целью определения массы доказательств существования конкретных клинических состояний, которые могут быть сгруппированы вместе в соответствии с общими особенностями. Конечная цель заключалась в поддержке объективной системы классификации, которая может помочь клиницисту определить прогноз вовлеченных зубов и лечение этих состояний. Для достижения этой цели все три состояния были рассмотрены отдельно.
Острые состояния в пародонтологии. Методы анализа данных
Независимые электронные поиски данных проводились для выявления релевантных статей, посвященных каждому из трех состояний, рассмотренных в этом обзоре. Всего для PA было включено 128 исследований, 138 для NPD и 74 для EPL. Подробная информация об электронных методах поиска и исследованиях, включенных в обзор, доступна в виде блок-схем в оригинале обзора по ссылке в конце материала.
Острые состояния в пародонтологии: пародонтальные абсцессы. Клинические проявления
Различные этиологические факторы могут объяснить возникновение абсцессов в пародонтальных тканях, к ним относятся некроз пульпы (эндодонтические, пародонтальные или дента-альвеолярные абсцессы), пародонтальные инфекции (десневой или пародонтальный абсцесс), перикоронарит (перикорональный абсцесс), травма или инородное тело. Вместе они представляют собой одонтогенные или дентальные абсцессы, в случаях когда они связаны с EPL, их также можно рассматривать как одонтогенные абсцессы.
PA может быть определен как локализованное скопление гноя, расположенного внутри десневой стенки пародонтального кармана, с выраженным пародонтальным повреждением, происходящим в течение ограниченного периода времени, и с легко обнаруживаемыми клиническими симптомами.
Три разных причины составляют важность рассмотрения PA (общее-это, что это острое состояние в стоматологии, требующее немедленного вмешательства)
1.PA представляла приблизительно 7,7-14,0% всех острых состояний в стоматологии, занимая третье место среди наиболее распространенных инфекций, требующих экстренного лечения, после дента-альвеолярных абсцессов и перикоронита. В военной стоматологической клинике 27,5% пациентов с пародонтитом обращались за помощью именно в состоянии PA, с четкими различиями между пациентами, проходящими активное лечение пародонта (13,5%) и нелеченным пародонтом (59,7%). Среди пациентов, подвергшихся поддерживающему пародонтальному лечению, PA были обнаружены у 37% пациентов, наблюдавшихся в течение 5-29 лет. В проспективном продольном исследовании в Небраске 27 PA наблюдались в течение 7 лет, а 23 из них наблюдались на участках, которые получили пародонтальное лечение в виде скейлинга.
2. Быстрое разрушение тканей пародонта, что отрицательно влияет на прогноз пораженного зуба. PA могут привести к потере зубов, особенно если эти состояния развиваются в области зубов на зубы с умеренной или тяжелой потерей прикрепления. Чаще всего это происходит во время поддерживающей терапии у пациентов с тяжелым хроническим пародонтитом. При этом PA считались основной причиной удаления зубов во время поддерживающей терапии. Аналогично, в области зубов с повторным абсцедированием, прогноз считался «безнадежным», при этом были удалены 14 -45% зубов с абсцессом, обнаруженным во время поддерживающей терапии/осмотре. Основной причиной удаления зубов с сомнительным прогнозом, который наблюдались в течение 8,8 лет, было наличие пародонтального абсцесса.
3. Тяжелые системные последствия PA могут быть связаны с системным распространением локализованной инфекции. В многочисленных отчетах описывалось системное проявление инфекции, вызванной источником из пародонтального абсцесса, либо путем распространения его во время лечения, либо в случаях нелеченого абсцесса.
Этиология: патофизиология, микробиология и гистологические особенности
Патофизиология
Первым шагом в развитии PA является бактериальное вторжение в мягкие ткани, окружающие пародонтальный карман, который превратится в воспалительный процесс через хемотаксические факторы, передаваемые бактериями, которые в свою очередь привлекают полиморфноядерные лейкоциты (PMN) и другие клетки. Это приведет к интенсивному высвобождению цитокинов; приводя к разрушению соединительных тканей; инкапсулирование бактериальной инфекции и продуцирование гноя. После образования абсцесса скорость разрушения в абсцессе будет зависеть от роста бактерий внутри очагов; их вирулентность и локальный рН (кислотная среда будет способствовать активности лизосомальных ферментов)
Микробиология
В целом, микробиологические отчеты по PA показали микробную композицию, аналогичную той, которая наблюдалась при пародонтитах. Наиболее распространенными бактериальными видами, идентифицированными в РА, с помощью различных методов были Porphyromonas gingivalis (50‐100%), Prevotella intermedia, Prevotella melaninogenica, Fusobacterium nucleatum, Tannerella forsythia, Treponema species, Campylobacter species, Capnocytophaga species, Aggregatibacter actinomycetemcomitans или грамотрицательные кишечные бактерии. До сих пор имелись ограниченные данные о роли вирусов, генетических характеристиках различных штаммов (например, P. gingivrlis) или антимикробной восприимчивости штаммов, выделенных из этих повреждений.
Гистопатология
Гистопатология очага при пародонтальном абсцессе описывалась следующим образом: при наблюдении повреждения снаружи внутрь: нормальный эпителий, собственная пластинка, острый воспалительный инфильтрат, интенсивный очаг воспаления, наличие нейтрофилов и лимфоцитов в области разрушенной и некротической соединительной ткани, разрушенный и изъязвленный эпителий кармана.
Этиология: факторы риска
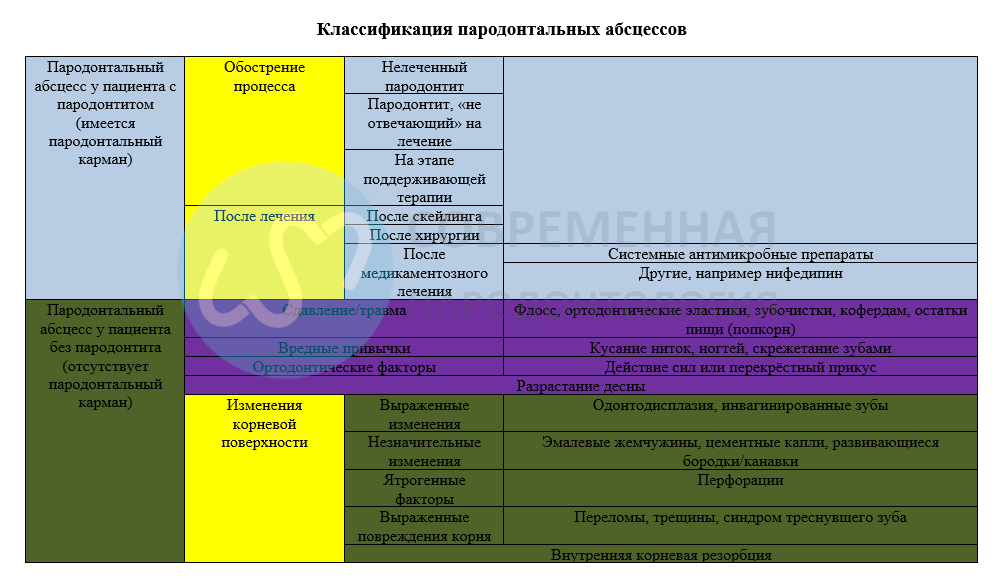
PA может развиваться в ранее существовавшем пародонтальном кармане (например, у пациентов с пародонтитом) или при отсутствии кармана.
Пародонтальный абсцесс у пациентов с пародонтитом
У пациентов с пародонтитом PA может представлять собой период обострения болезни, что обусловлено наличием глубоких и узких карманов, наличием дефектов фуркации или вертикальным дефектом костной ткани, при котором «смыкание» маргинального края кармана может привести к распространению инфекции в окружающие пародонтальные ткани. Кроме того, изменения в составе поддесневой микробиоты с увеличением бактериальной вирулентности или уменьшением защиты хозяина также могут приводить к неэффективности лечения и увеличению нагноения.
Подгруппы можно разделить на:
• период обострения
При нелеченном пародонтите.
При рефрактерном пародонтите
При проведении поддерживающей терапии как описано выше
После различных процедур:
-скейлинг и полировка корней/профессиональная гигиена: удалённые фрагменты камня могут быть импрегнированы в более глубокие ткани; при неправильной технике камень может оставаться в глубоких областях кармана, тогда как корональная часть будет перекрывать нормальный дренаж.
-хирургия пародонта: абсцессы обычно связаны с наличием инородных тел, таких как мембраны для регенерации или швов.
-системная антимикробная терапия без поддесневой терапии: у пациентов с тяжелым пародонтитом также может вызвать образование абсцесса, вероятно, это связано с чрезмерным ростом оппортунистических бактерий.
-использование других лекарств: например, нифедипин.
Пародонтальный абсцесс у не-пародонтологических пациентов
PA также может случиться в пародонтологически здоровых участках
Воздействие инородных тел: зубная нить, ортодонтические эластики, зубочистки, жевательная резинка или попкорн.
Вредные привычки (кусание проволоки, грызение ногтей, сжимание зубов) могут способствовать формированию абсцесса.
Сообщалось, что ортодонтические факторы, такие как неадекватные ортодонтические силы или перекрестный прикус, способствуют развитию абсцессов
Разрастание десны
Повреждение поверхности корня, в том числе:
Выпаженные анатомические изменения, такие как инвагинированный зуб или одонтодисплазия.
Незначительные анатомические изменения, такие как разрывы цемента, жемчужины эмали или инвагинации.
Ятрогенные условия, такие как перфорация
Серьезное повреждение корня: вертикальный перелом корня или синдром «треснувшего» зуба
Внешняя резорбция корня.
Диагностика
Были проанализированы данные исследований с соответствующим количеством случаев и подробным описанием. Пациенты, страдающие PA, сообщали о нескольких симптомах, таких как боль или болезненность десны, отек или симптоме «выросшего» зуба. Наиболее заметным признаком при осмотре было наличие округлого подъема десны вдоль боковой поверхности корня. Нагноение при зондировании также было обычным явлением (66–93%), тогда как свища не было. PA обычно ассоциировался с глубоким пародонтальным карманом (7,3–9,3 мм), кровотечением при зондировании (100%) и повышенной подвижностью зубов (56,4–100%). Потеря кости обычно наблюдалась при рентгенологическом исследовании. Изменения при внешнем осмотре были нечастыми, но могли включать отек лица (3,6%), повышенную температуру тела, недомогание, регионарную лимфаденопатию (7–40%) или увеличение лейкоцитов крови (31,6%). Большинство абсцессов поражало пациентов с пародонтитом (96,3–100%), не получавших лечения (7,14–81,6%), у пациентов на поддерживающей терапии (11,6–60%) или тех, кто проходил активную терапию (6,6–42,9%). В некоторых исследованиях было выявлено, что чаще поражаются моляры и премоляры, в то время как в других — одинаковое распределение или преобладание в передней группе зубов. В одном исследовании сообщалось о большем количестве абсцессов в межпроксимальной области, тогда как в других наблюдалось более частое образование абсцесса в щечных областях.
История болезни также может предоставить соответствующую информацию, особенно в случаях абсцессов, связанных с предыдущим лечением (скейлинг и/или полирование корня, пародонтальная хирургия, прием системных противомикробных препаратов или других лекарств [например, нифедипина] и эндодонтическое лечение), или при абсцессах, связанных с попаданием инородного тела.
Дифференциальная диагностика имеет решающее значение, поскольку PA может быть похож на другие состояния полости рта:
• Другие одонтогенные абсцессы (зубо-альвеолярные абсцессы, перикоронит, эндо-пародонтальный абсцесс) или другие острые состояния (латеральная периапикальная киста и послеоперационная инфекция)
• Опухолевые поражения, включая метастатические опухолевые поражения, одонтогенную миксому, неходжкинскую лимфому, плоскоклеточный рак, метастатический рак.
• Другие поражения полости рта: пиогенная гранулема, остеомиелит, одонтогенная кератокиста, эозинофильная гранулема.
• Самостоятельные травмы десны.
• Серповидноклеточная анемия.
• Абсцессы после хирургических вмешательств.

Предлагаемые изменения в классификации 1999 года
Классификация абсцессов в тканях пародонта 1999 года включала десневые, пародонтальные, перикорональные и периапикальные абсцессы. Соответствующие проблемы, связанные с этой системой классификации, включали: (1) различие между десневым и PA, которое может быть запутанным, потому что эта дифференциация была одновременно основана на локализации и этиологии; (2) рассмотрение PA как хронического или острого может быть неадекватным, поскольку абсцесс по определению является острым поражением; и (3) включение перикоронита и периапикальных абсцессов в классификацию вместе с PA может быть неуместным.
Перикорональные абсцессы были включены в классификацию 1999 года, но в статье, связанной с этой темой, не было найдено надежной научной основы для этого. Кроме того, термины «перикорональный абсцесс» или «абсцесс перикоронита» редко использовались в научной литературе. В настоящем поиске литературы ни одна из найденных статей не описывала перикорональный абсцесс как PA. PA должны классифицироваться прежде всего на основании их этиологии.
Острые состояния в пародонтологии: некротические заболевания пародонта. Клиническая картина
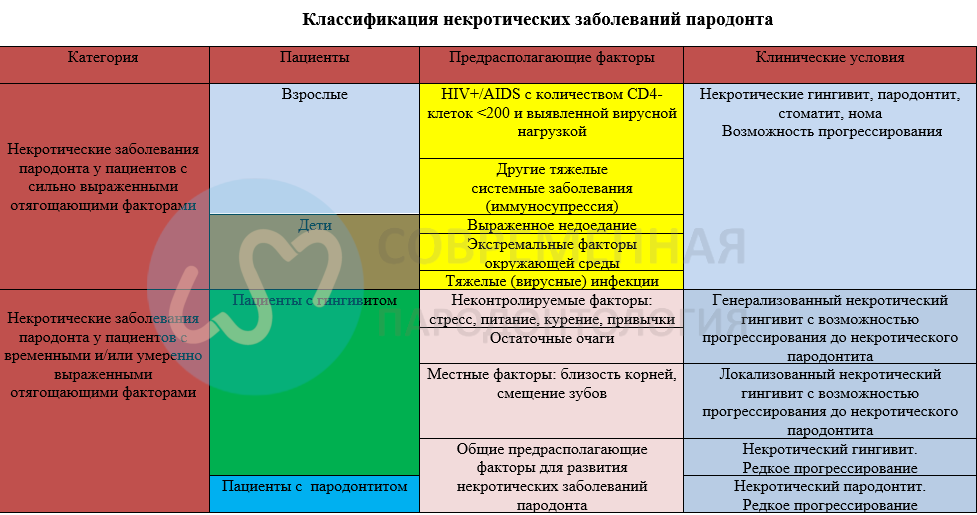
В классификации 1999 года среди NPD были выделены некротический язвенный гингивит (NUG) и некротический язвенный пародонтит (NUP). Исследования показали, что они могут представлять различные стадии одного и того же заболевания, поскольку имеют сходную этиологию, клинические характеристики и лечение, и могут даже перейти к более тяжелым формам, таким как некротический стоматит (NS) и нома. Термин «язвенный» был позже исключен, поскольку язва вторична по отношению к некрозу. Пациенты с NPD часто подвержены рецидивам заболевания в будущем и NPD также может стать «хроническим состоянием» с более медленной скоростью разрушения. В случаях серьезного системного поражения может произойти прогрессирование NPD в другие поражения полости рта. Распространенность / заболеваемость NG была зарегистрирована во всех группах населения или для отдельных. В общей популяции, посещающей стоматологические клиники, распространенность NG варьировала от 0,51 до 3,3%; у военнослужащих распространенность и заболеваемость были выше ближе к концу 2-й мировой войны (3,96– 20,6%), чем в более поздних исследованиях (0,19–6,19%). В африканских популяциях сообщалось о весьма разнообразных результатах. У студентов распространенность колебалась от 0,9 до 6,7%. А в данных о пациентах с ВИЧ / СПИДом наблюдаются большие различия: дети (2,2-5,0%), взрослые с ВИЧ (0,0–27,7% для NG).
Этиология и факторы риска
NPD являются инфекционными заболеваниями; однако предрасполагающие факторы, в том числе скомпрометированный иммунный ответ хозяина, имеют решающее значение в патогенезе.
Микробиология
Отмечается бактериальная этиология NPD, выражена наличием спирохет и веретенообразных бактерий. Эта карртина была продемонстрирована Плаутом в 1894 году и Винсентом в 1896 году. Кроме того, клинические улучшения, наблюдаемые после механической обработки и антимикробной терапии, еще больше подтверждают бактериальную этиологию этих состояний. В более ранних исследованиях с использованием электронной микроскопии предполагалось, что имеется инвазирование тканей спирохетами. Культуральные исследования показали, что P. intermedia, Treponema, Selenomonas and Fusobacterium species считаются «постоянной флорой» при поражениях NPD. Роль спирохет была подтверждена с помощью иммуноанализов и ПЦР. Недавние исследования с помощью филогенетического анализа также показали роль P. intermedia and Peptostreptococcus genus в этиологии NPD. Микробиота при NPD у ВИЧ инфицированных была похожа на таковую у пациентов с пародонтитом, не больных ВИЧ, с некоторыми специфическими особенностями, такими как наличие и инвазия Candida albicans, вирусов герпеса или суперинфекционных видов бактерий.
Иммунный ответ
Хотя важность иммунного ответа хозяина в этиопатогенезе NPD была неоспоримой, доступные исследования сообщили очень разнородные результаты.
Предрасполагающие факторы
Было показано, что наиболее значимыми предрасполагающими факторами для NPD являются те, которые изменяют иммунный ответ хозяина, и обычно для возникновения заболевания было необходимо более одного фактора.
Вирус иммунодефицита человека инфекция и синдром приобретенного иммунодефицита (ВИЧ / СПИД)
NPD у пациентов с ВИЧ может быть более частым и иметь более быстрое прогрессирование, с более высоким риском развития более тяжелых поражений (NP и NS), а также с более высокой тенденцией к рецидиву заболевания и плохим ответом на терапию
Другие системные состояния
В разных отчетах были обнаружена связь NPD с различными системными состояниями в других случаях имелась «имитация» NPD, при которой поражения были частью системной патологии.
Нарушения питания
Нарушения в питании также могут быть важным предрасполагающим фактором для NPD, особенно в развивающихся странах. Как правило, отмечается значительное снижение уровня ключевых антиоксидантов и изменение реакции острой фазы против инфекции («белковая энергетическая недостаточность»).Другими последствиями были изменение в соотношении хелперных и супрессорных Т-лимфоцитов, повышение уровня гистамина, повышение свободного кортизола в крови и слюне и дефектах слизистой оболочки.
Психологический стресс и недостаточный сон
Определенные ситуации острого психологического стресса или стрессовых ситуаций, а также некоторые личностные качества или способность справляться со стрессовой ситуацией могут влиять на развитие NPD. В периоды стресса иммунный ответ изменяется и поведение субъекта меняется. Биологическая вероятность этого предположения основана на снижение микроциркуляции в десне и ротовой жидкости; повышение уровня 17-гидроксикортикостероидов в сыворотке и моче; изменение функции полиморфноядерных нейтрофилов и лимфоцитов, а также повышение уровня пародонтального патогена (P. intermedia).
Неадекватная гигиена полости рта, гингивит и/или NPD в анамнезе
Накопление зубного налета считается предрасполагающим фактором для NPD, который также может усугубляться при ограниченной чисткой зубов из-за боли. NPD обычно возникает вторично по отношению к ранее существовавшему заболеванию пародонта (хронический гингивит, ранее протекавший NPD)
Потребление табака и алкоголя
Большинство взрослых пациентов с NPD являются курильщиками. Потребление алкоголя также связано с физиологическими и психологическими факторами, поддерживающими NPD/
Молодой возраст и этническая принадлежность
Молодые люди (15–34 лет) в развитых странах подвергаются более высокому риску развития NPD, часто в сочетании с другими предрасполагающими факторами. Дети подвержены более высокому риску в развивающихся странах, и это обычно ассоциируется с недоеданием и другими инфекциями. Некоторые исследования показали, что европейцы страдают от NPD чаще, чем другие этнические группы, однако этот вывод необходимо подтвердить.
Сезонные колебания
Различные исследования оценивали гипотезу влияния сезонных колебаний на распространенность NPD: в Центральной Африке максимум заболеваемости достиг максимума в сезон дождей; менее четкие закономерности наблюдались у военнослужащих, учащихся или населения в целом, хотя зимние месяцы обычно были пиковыми периодами, за исключением Южной Африки.
Другие факторы
Местные факторы включая ортопедические/ ортодонтические конструкции (коронки) могут способствовать возникновению NG. Конституция тела, нарушения терморегуляции, нарушения в системе комплемента и фактора пропердина B, активность каталазы эритроцитов также были изучены, но с неубедительными результатами.
Патофизиология и гистологические особенности
Поражения при NG, наблюдаемые с помощью световой микроскопии показали наличие язвы в многослойном плоском эпителии и поверхностном слое соединительной ткани десны, окруженном неспецифической острой воспалительной реакцией. Четыре области были описаны: (1) поверхностная бактериальная область; (2) зона, богатая нейтрофилами; (3) некротическая зона; (4) спирохетная зона инфильтрации. Дополнительные находки включали плазматические клетки в более глубоких частях и IgG/C3 между эпителиальными клетками. Эти наблюдения были подтверждены электронной микроскопией с добавлением области перехода к хронической стадии воспаления.
Диагностика и дифференциальная диагностика
Диагностика NPD должна основываться, главным образом, на клинических данных. Микробиологическая оценка или биопсия может быть рекомендована в случаях нетипичных проявлений. Наиболее релевантные клинические данные в отношении NG сообщали о такой картин: наблюдался некроз и язва в межзубном сосочке (94–100%), кровоточивость десен (95–100%), боль (86–100%), образование налета (73–88%) и неприятный запах изо рта (84– 97%). Внешние признаки включали аденопатию (44–61%) или лихорадку (20–39%). У детей боли и неприятный запах изо рта были менее частыми, тогда как лихорадка, аденопатия и сиалорея были более частыми. Для NP, в дополнение к предыдущим признакам и симптомам, наблюдалось и разрушение костной ткани, а также более частые внешние признаки. У пациентов с тяжелой иммунной недостаточностью может наблюдаться секвестр кости. NP может быть результатом одного или нескольких эпизодов NG (менее частое образование кармана) или NG, протекающем на месте, ранее пораженном пародонтитом (пародонтальный карман будет обнаружен). Разрушение кости при этом у пациентов с серьезными нарушениями иммунной системы (пациенты с ВИЧ / СПИДом) распространяется через альвеолярную слизистую оболочку, с большими участками остеита и секвестрацией. Также сообщалось о нетипичных случаях, когда NS развивались без предыдущих поражений NPD.
Дифференциальная диагностика
Необходимо провести дифференциальный диагноз в отношении везикулярно- буллезных заболеваний, первичного или рецидивирующего герпетического гингивостоматита, и травме при усиленной чистке зубов.

Предлагаемые изменения в классификации 1999 года
В существующей классификации 1999 года в консенсусном отчете было установлено, что «некротический язвенный гингивит и некротический язвенный пардонтит следует называть «некротическими заболеваниями пародонта». Группа согласилась, что оба заболевания были связаны с уменьшением системной устойчивости к бактериальной инфекции. Этот довольно упрощенный подход не учитывал огромных различий в распространенности, риске прогрессирования, степени и стадии выраженности NPD среди пациентов с различными предрасполагающими условиями. NPD у пациентов с ВИЧ / СПИДом или у истощенных детей в развивающихся странах может представлять собой тяжелое и даже опасное для жизни состояние (в последнем случае). И наоборот, NPD у курильщиков и взрослых пациентов со стрессом в развитых странах представляли собой соответствующее, но обычно не угрожающее состояние. Поэтому пациенты, постоянно подвергающиеся серьезному системному воздействию имеют более высокий риск страдать от NPD и имеется быстрое прогрессирование (от NG до NP, и даже до NS и Noma). И наоборот, у пациентов с компенированным стрессом ограниченным во времени (например, стрессовая ситуация у студентов или военнослужащих) NG может не прогрессировать, хотя поражения могут быть другими, если они развиваются на фоне гингивита или пародонтита.
Острые состояния в пародонтологии: эндо-пародонтальные поражения. Клинические проявления
EPL — это клинические состояния, в которых участвуют как пульпа, так и ткани пародонта, они могут протекать как в острых, так и в хронических формах. В том случае, если EPL связаны с недавним травматическим воздействием или ятрогенным фактором (например, перелом корня или перфорация), наиболее распространенным проявлением является абсцесс, сопровождающийся болью. Тем не менее, EPL у пациентов с пародонтитом обычно характеризуется медленным и хроническим прогрессированием без явных симптомов. Наиболее распространенными признаками и симптомами, связанными с зубом, пораженным EPL, являются глубокие пародонтальные карманы, достигающие или находящиеся близко к верхушке корня, отмечается отрицательный или измененный ответ на тесты жизнеспособности пульпы. Другими признаками и симптомами в порядке их распространенности являются: резорбция кости в апикальной или фуркационной областях, спонтанная боль или боль при пальпации и перкуссии, гнойный экссудат, подвижность зубов, свищевой ход, изменения цвета коронки и/или десны.

Этиология и факторы риска
EPL всегда связан с микробным поражением зуба и пародонта. Тем не менее, первичная причина этих поражений может быть связана с (1) эндодонтическими и / или пародонтальными инфекциями или (2) травмами и / или ятрогенными факторами.
Эндо-пародонтальные поражения, связанные с эндодонтическими и пародонтальными инфекциями
Они могут быть вызваны: (1) кариозным поражением, которое поражает пульпу и, во-вторых, воздействует на пародонт; (2) разрушением пародонта, которое вторично влияет на корневой канал; (3) или обоими событиями одновременно.
Последний тип встречается реже и обычно упоминается как «истинно-комбинированное» или «комбинированное» поражение. Эти поражения могут развиваться как у пародонтологически здоровых пациентов, так и с патологией пародонта. Состояние пародонта оказывает важное влияние на прогноз EPL из-за существенных изменений в экологии полости рта у пациентов с заболеваниями пародонта. Преобразование этой микрофлоры в здоровое состояние является сложной задачей, особенно у пациентов с тяжелым пародонтитом и в зубах с глубокими карманами, как в случае EPL. Поэтому подробное обследование пародонта является очень важным шагом для точного диагноза и составления плана лечения.
Эндо-пародонтальные поражения, связанные с травмой и ятрогенными факторами
Эти состояния обычно имеют плохой прогноз, поскольку они влияют на структуру зуба. Наиболее распространенными поражениями в этой категории являются: 1) перфорация корня / пульпы / фуркации (например, при инструментации корневого канала или из-за подготовки зуба к последующему восстановлению) ; 2) перелом или трещина корня (например, из-за травмы или подготовки зуба к последующему восстановлению) наружная резорбция корня (например при травме); или некроз пульпы (также при травме проходящий через пародонт).
Микробиология
Лишь в нескольких исследованиях, проведенных к настоящему времени, была проведена оценка микробиоты EPL с использованием культурального метода, «целевых» молекулярных методов (полимеразная цепная реакция в режиме реального времени), гибридизации ДНК-ДНК, ,молекулярных методик и электрофореза в денатурирование в градиентном геле. В целом, эти исследования показали большое сходство между микробиотой, обнаруженной в корневых каналах и в пародонтальных карманах. Большинство идентифицированных видов бактерий были распознаваемыми патогенами пародонта из так называемых «красных» и «оранжевых» комплексов, таких как P. gingivalis, T. forsythia, Parvimonas micra, и некоторые виды Fusobacterium, Prevotella и Treponema.
Исследования с использованием «открытых» молекулярных методов выявили более высокое разнообразие микроорганизмов и выявили менее распространенные таксоны, такие как Filifactor alocis, Enterococcus faecalis, разновидности Desulfobulbus, Dialister, Fretibacterium, и Rothia. Между прочим, большинство из этих видов и родов в последнее время также были связаны с хроническим или агрессивным пародонтитом. Вместе взятые вышеупомянутые данные предполагают, что нет никаких существенных различий между микроорганизмами, обнаруженными в эндодонтических и пародонтальных поражениях, или специфическим микробным профилем, связанным с EPL. Это ожидалось, так как оба очага инфекции (корневые каналы и пародонтальные карманы) являются анаэробными средами, подверженными воздействию одинаковых питательных веществ.
Факторы риска
Основными факторами риска возникновения EPL были нелеченный пародонтит, травма и ятрогенные явления. Другими факторами риска, о которых сообщалось, были наличие выраженных дефектов твердых тканей, поражение фуркации, металлокерамические коронки, активные кариозные поражения. Вовлечение фуркаций, высокий уровень разрушения кости вокруг пораженного зуба и анатомические проблемы (например, наличие дефектов твердых тканей) могут ухудшить прогноз EPL. Большинство одиночных EPL у пациентов, не страдающих пародонтитом, о которых сообщалось в литературе, были связаны с нёбными бороздами.
Патофизиология и гистологические особенности
Пульпа и пародонт имеют разные сообщающиеся пути, такие как верхушечные корешковые отверстия, дельтовидные (или боковые) каналы и дентинные канальцы. Дополнительные каналы больше распространены в апикальной трети корней, но они могут быть найдены и в других областях, например, в области фуркаций. Патологическая связь между этими структурами, которая включает миграцию микроорганизмов и воспалительных сред между корневым каналом и пародонтом, может привести к EPL.
Диагностика
Система классификации, наиболее часто используемая для диагностики EPL, была опубликована в 1972 г. Simon и включала следующие категории: (1) первичные эндодонтические поражения; (2) первичные эндодонтические поражения с вторичным поражением пародонта; (3) первичные поражения пародонта; (4) первичные поражения пародонта с вторичным эндодонтическим вовлечением; (5) «истинные» комбинированные поражения. Основным недостатком этой классификации и недавно предложенной поправки было то, что их классы основывались на первичном источнике инфекции (корневой канал или пародонтальный карман). Это казалось неверным подходом, так как поражения пародонтального происхождения могут иметь худший прогноз, чем поражения эндодонтического происхождения. Тем не менее, использование «истории болезни» в качестве основных критериев для диагностики было непрактичным, поскольку в большинстве случаев полная история болезни недоступна для клинициста. Кроме того, определение первичного источника инфекции не имеет отношения к лечению EPL, поскольку как корневому каналу, так и тканям пародонта потребуется лечение. Таким образом, в идеале диагностика и классификация EPL должна основываться на настоящем состоянии заболевания и прогнозе пораженного зуба, который будет определять первый этап планирования лечения и будет заключаться в том, чтобы сохранить или удалить зуб.
Выделяют три основные прогностические группы для зуба с EPL: (1) безнадежный, (2) плохой (3) благоприятный. Прогноз безнадежности обычно связан с EPL, вызванным травмой или ятрогенными факторами, тогда как прогноз зуба с EPL, связанным с эндодонтическими и пародонтальными инфекциями, может варьироваться от благоприятного до безнадежного, в зависимости от разрушения тканей пародонта вокруг пораженного зуб, а также наличия и тяжести заболеваний пародонта, влияющих на здоровье полости рта пациента.
Первыми шагами в диагностике должны быть оценка истории болезни пациента и клиническое или рентгенологическое обследование. История болезни важна для выявления случаев травмы, эндодонтического инструментария или последующей подготовки. Если одно или несколько из этих событий выявлены, следует провести подробные клинические и рентгенологические исследования для выявления перфораций, переломов и трещин или внешней резорбции корня. Тщательная рентгенографическая оценка и клиническое исследование анатомии корня имеют большое значение на этом этапе, чтобы оценить целостность корня и помочь с дифференциальной диагностикой. Например, корневая бороздка может имитировать вертикальный перелом корня на рентгенограмме.
Если перфорации и переломы не выявлены, диагностика должна переходить ко второй фазе, состоящей из полной оценки состояния пародонта во рту, включая глубину зондирования, уровень прикрепления, кровотечение при зондировании, нагноение и подвижность, а также тесты жизнеспособности и перкуссии зубов. Наличие пародонтального кармана, достигающего или близкого к верхушке в сочетании с отсутствием жизнеспособности пульпы, будет указывать на наличие EPL.

Предлагаемые изменения в классификации 1999 года
Впервые система классификации заболеваний и состояний пародонта 1999 года включила EPL, которые были описаны в разделе VII «Пародонтит, связанный с эндодонтическим поражением», как единая категория под названием «Комбинированные пародонтально- эндодонтические поражения». Преимущество этой классификация по сравнению с предыдущими заключалось в том, что она отражала текущее клиническое состояние поражения, тем самым преодолевая проблему использования «истории болезни» в качестве основных критериев. Тем не менее, следующие проблемы были связаны с этой системой классификации: (1) объединение всех EPL в один раздел, озаглавленный «Пародонтит, связанный с эндодонтическим поражением», не было идеальным, так как эти поражения могут возникать у пациентов с или без пародонтита; (2) единственная представленная категория «Комбинированные пародонтально-эндодонтические поражения» была слишком общей и недостаточно дифференцирующей чтобы помочь врачу определить наиболее эффективное лечение для конкретного поражения. Наконец, EPL следует классифицировать в соответствии с признаками и симптомами, которые могут быть оценены во время обнаружения поражения и которые непосредственно влияют на их лечение, такие как наличие или отсутствие переломов и перфораций, наличие или отсутствие пародонтита, и степень разрушения пародонта вокруг пораженных зубов.
Обсуждение. Качество имеющихся доказательств
Настоящий обзор литературы сфокусирован на трех состояниях, которые имеют общее возможное острое начало и тяжелое течение болезни с разрушением тканей. Всесторонний анализ доступной научной литературы (было включено 336 исследований) позволил описать важность, этиологию, патогенез и диагностику, а также предложение новых классификаций.
Качество имеющихся доказательств
В целом, данные для определения этиологии, диагностики, прогноза и лечения зубов, затронутых тремя изученными состояниями, считались ограниченными. Большинство из включенных исследований были случаями с небольшой выборкой. Было найдено очень мало клинических исследований с разумным количеством случаев, и не было выявлено серьезных эпидемиологических исследований. Чтобы обеспечить достоверные данные об этих поражениях, необходимы дополнительные исследования с адекватным дизайном и размерами выборки, особенно по темам с меньшим количеством доступной информации (например, PA у пациентов, не страдающих пародонтитом, и EPL).
Предложенная классификация: дискуссия
Вопрос о том, следует ли классифицировать повреждения, связанные с изменениями и повреждениями корней (например, перелом, перфорация, резорбция корня) в другой категории, является дискуссионным. Однако, поскольку эти поражения имеют EPL по природе (то есть неизменно влияют как на пародонт, так и на комплекс каналов пульпы и корневого канала, независимо от того, связаны они с образованием абсцесса или нет), мы понимаем, что их следует классифицировать как таковые. Таким образом, в системе классификации, предложенной для EPL, эти состояния сгруппированы как «EPL, связанные с травмой и ятрогенными факторами». Перикорональные абсцессы были исключены из категории PA.
Тем не менее, перикоронит все еще можно рассматривать как острое пародонтальное состояние, но в отдельной категории. «Пародонтальные» абсцессы вокруг имплантатов также были описаны. Учитывая, что с гистологической точки зрения поражения могут быть схожими, спорным является также то, следует ли им давать другое название и следует ли их классифицировать вместе с другими абсцессами в пародонте.
В этой статье использовался термин «фактор риска», однако в некоторых случаях доступной литературы было недостаточно для поддержки использования этого термина.
Выводы
Пародонтальные абсцессы (PA) могут иметь разную этиологию, и их следует классифицировать в соответствии с вовлеченными этиологическими факторами. Эти поражения обычно связаны с уменьшением дренирования глубокого пародонтального кармана. Обычно они вызывают быстрое разрушение тканей, что может поставить под угрозу прогноз и представляют собой одну из наиболее частых причин удаления зубов во время поддерживающей пародонтальной терапии, а также связаны с очевидными системными рисками.
NPD представляют три типичных клинических признака: некроз сосочка, кровотечение и боль. Они представляют собой наиболее тяжелое состояние пародонта, связанное с биопленкой. Начало, тяжесть, степень и прогрессирование NPD четко связаны с иммунным ответом, что дает возможность классифицировать состояние на основании выраженности этого ответа.
EPL представляет собой патологическую связь между эндо и пародонтальными тканями данного зуба. Может протекать в острых или хронических формах и должно быть классифицировано в соответствии с признаками и симптомами, которые имеют непосредственное влияние на их прогноз и лечение. К ним относится наличие или отсутствие переломов и перфораций, наличие или отсутствие пародонтита и степень разрушения пародонта вокруг пораженных зубов.
Перевод был выполнен авторами «Современная пародонтология»(Anna Matlakova), оригинал находится по ссылке
