Абфракция представляет собой разновидность некариозных пришеечных поражений, для которой характерна потеря твердых тканей зуба с различными клиническими проявлениями. Абфракция как и другие некариозные поражения, имеют многофакторную этиологию, а именно утрата тканей в пришеечной области может быть результатом нормального и патологического функционирования зуба, может сочетаться с абразией и эрозией. То, как связаны между собой химические, биологические и поведенческие факторы, имеет решающее значение и помогает объяснить, почему встречается более одного механизма износа тканей в пришеечной области у разных людей. Во времена персонализированных протоколов в стоматологии факторы риска некариозных поражений, связанные с пациентом, должны быть выявлены и учтены до начала лечения. Имеются существенные различия относительно диагностики и лечения таких поражений. Отсутствие или недостаточное понимание прогнозов при наличии таких поражений может быть важной причиной различных подходов к лечению.
Данный материал сфокусирован на современных знаниях и подходах к лечению абфракционных дефектов. Важно отметить, что изменения в пришеечной области зуба – часть физиологических процессов, которые усугубляются с возрастом и преждевременного и вмешательства иногда можно избежать. В случаях бессимптомного течения, когда функциональность зуба никак не нарушена, такие дефекты следует наблюдать в течение как минимум полугода до начала каких-либо инвазивных процедур. В ситуациях, когда абфракция сочетается с рецессией, рекомендуется комбинированный восстановительно-хирургический подход. Реставрационное вмешательство и коррекция окклюзии не рекомендуются как вариант лечения для предотвращения дальнейшей утраты тканей или прогрессирования абфракции. Решение о реставрации таких поражений принимается в случаях, когда необходимо изменить форму и функцию, устранить гиперестезию или по эстетическим причинам.
Некариозные дефекты в пришеечной области развиваются в результате физиологического или патологического износа. Они могут быть обусловлены абфракцией, абразией, эрозией или воздействием химических веществ. Клинические проявления могут сильно варьироваться в зависимости от типа и тяжести действия этиологических факторов. Из всех возможных причин данного состояния, напряжение, которое создается окклюзионными силами, больше всего анализировалось авторами на протяжении многих лет. Силы растяжения при различных формах патологического прикуса и жевательные нагрузки были первоначально предложены в качестве основного этиологического фактора. Примерно в это время эти поражения были названы абфракционными. Несмотря на попытки доказать, что окклюзионные силы — основная причина абфракции, это на сегодняшний день остаётся противоречивым. На данный момент не совсем корректно выделять только один причинный механизм. Современные данные подтверждают многофакторную этиологию всех некариозных поражений в сочетании с индивидуальными особенностями пациента. Именно это объясняет различную степень утраты твердых тканей зуба.
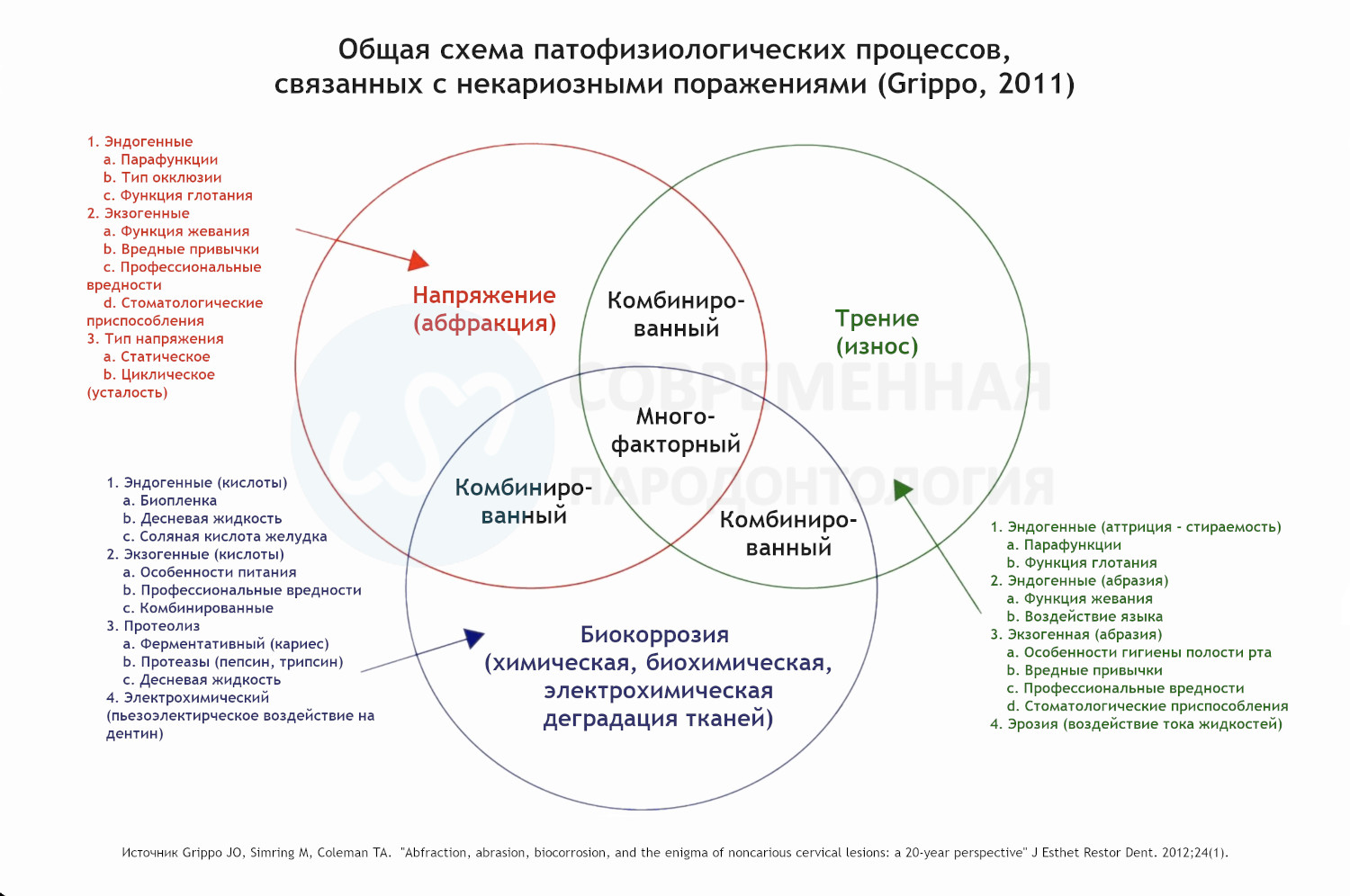
На схеме ниже показано взаимодействие патодинамических механизмов, ответственных за появление и развитие некариозных дефектов в пришеечной области (Grippo с соавторами).
Дефекты в пришеечной области некариозной природы имеют ряд схожих особенностей, которые в свою очередь способны негативно влиять на целостность твердых тканей зуба, ретенцию биопленки, чувствительность, жизнеспособность пульпы и эстетику. Частота встречаемости некариозных поражений существенно повышается в виду увеличения ожидаемой продолжительности жизни, сохранения количества зубов, но при этом имеются существенные различия относительно диагностики и лечения таких поражений.
План лечения, как правило, базируется на представлениях большинства специалистов, что реставрационное лечение долговечны и снижают риск дальнейшей утраты твердых тканей зуба. Исследования при этом доказывают, что некариозные дефекты являются второй после кариеса причиной пломбирования ранее нелеченного постоянного зуба. Важно отметить, что ограниченный срок службы реставраций при замещении таких дефектов является постоянной проблемой в современной стоматологии, при этом в литературе нет практической информации, основанной на доказательной базе, помогающей врачам-стоматологам оценить, когда и каким образом эти дефекты следует восстанавливать. В данном обзоре содержится информация о том, какое место занимают абфракционные дефекты в научных исследованиях и практике на сегодняшний день, а также актуальные методы лечения.
Основная теория абфракции
Абфракция в переводе означает «отрыв» (лат. “ab” — прочь и “fractio”- часть, крупица чего-либо). Базовая теория, объясняющая причины развития абфракции утверждает, что изгиб зуба в пришеечной зоне формируется по причине окклюзионных сил, работающих на сжатие и одновременным напряжениям растяжения. Это приводит к возникновению микротрещин в кристаллах гидроксиапатита с последующим развитием усталости и деформации твердых тканей зуба. Известно, что абфракционным дефектам способствуют тонкая структура эмали и невысокая плотность полосок Гунтера-Шрегера в пришеечной зоне. Важно отметить, что лабораторные исследования пытались воспроизвести данный феномен напряжений в тканях зуба. В некоторых из них ученые изучили взаимосвязь между окклюзионным стрессом и пришеечной убылью тканей, однако клиническим исследованиям не удалось подтвердить корреляцию между нагрузками и абфракцией. Отмечалось, что окклюзионная нагрузка, прикладываемая довольно далеко от самого дефекта не может рассматриваться в качестве причины. В целом, имеется слабая связь между некариозными дефектами и окклюзионными силами.
Клиническая практика отчётливо показывает, что далеко не у всех пациентов с абфракционными дефектами имеется окклюзионная стираемость (бруксизм), и, наоборот, не все пациенты с признаками стираемости имеются некариозные дефекты. В одном из исследований использовалась оптическая томография для проверки взаимосвязи между частотой окклюзионной стираемости и пришеечной деминерализацией при некариозных дефектах. Выявлено, что на ранней стадии деминерализация дентина способствует формированию некариозных поражений, в то время как окклюзионный стресс способствует развитию этих повреждений. Таким образом, окклюзионные нагрузки являются только частью многофакторного процесса, не всегда напрямую связанного с классическим представлениями механизма абфракции. Важно подчеркнуть, что целостную теорию абфракции ещё только предстоит разработать и обосновать.
Диагностика
Диагностика, как и при любом другом состоянии, играет важную роль при составлении плана лечения. Важным остается полноценная оценка данных анамнеза в совокупности с полноценным клиническим обследованием. Учитывая, что абфракция имеют многофакторную природу и факторы могут меняться со временем, очень важно, чтобы все возможные причины были проанализированы. При сборе анамнеза особое внимание следует уделять наличию гастроэзофагеального рефлюкса, расстройств пищевого поведения и диетологических предпочтений. При клиническом обследовании важно оценить окклюзию, парафункции, привычки, связанные с полостью рта, включая профессиональные вредности.
Связь между химическими, биологическими и поведенческими факторами имеет самое важное значение, именно это помогает объяснить причину того, почему некоторые люди в отличие от других имеют несколько типов некариозных поражения. Выявление факторов, связанных с пациентом, которые могут быть связаны с абфракцией, также как знание наиболее распространённых клинических проявлений данных поражений, способствует успешной диагностике и помогает врачу разработать персональный план лечения.
Эрозия – это прогрессирующая потеря твёрдых тканей зуба вследствие воздействия кислот небактериального происхождения. Эрозии часто связаны с абфракцией. Был предложен термин «биокоррозия» с целью объединить все формы химической, биохимической и электрохимической деградации твердых тканей зуба.
Регургитация (срыгивание) может сопровождать заболевания желудочно-кишечного тракта, а также может быть индуцировано самим пациентом при анорексии или булимии. Пищевая эрозия как правило связана с высоким потреблением продуктов и/ или напитков, содержащих разные кислоты, например цитрусовые, а также фруктовые соки (лимонная кислота), газированные напитки, вина. Кроме того, эрозия может быть вызвана частым использованием кислых ополаскивателей для полости рта. Иногда встречаются случаи промышленной эрозии, связанные с воздействием на рабочем месте, например паров кислот, а также в быту, например, плавание в бассейнах с хлорированной водой.
Разнообразные проявления абфракции возникают в зависимости от вида и силы действия этиологических факторов.
На рисунке ниже показан абфракционный дефект на втором премоляре сверху при наличии других типов пришеечных дефектов пациента (это показывает многофакторную природу некариозных поражений).
Резцы и премоляры чаще поражаются, чем клыки и моляры. Нижние премоляры повреждаются чаще и тяжелее, чем верхние премоляры. Абфракция как и эрозия могут затрагивать весь зубной ряд. Это чаще всего встречается у пожилых пациентов, как показано на рисунке ниже.
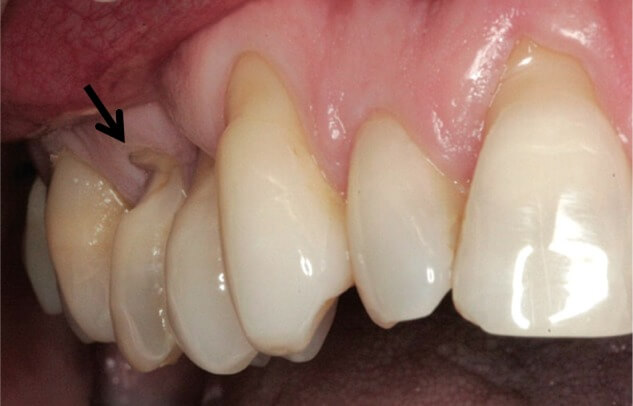
Фото 1. Характерное абфракционное поражение у пациента с несколькими типами некариозных дефектов
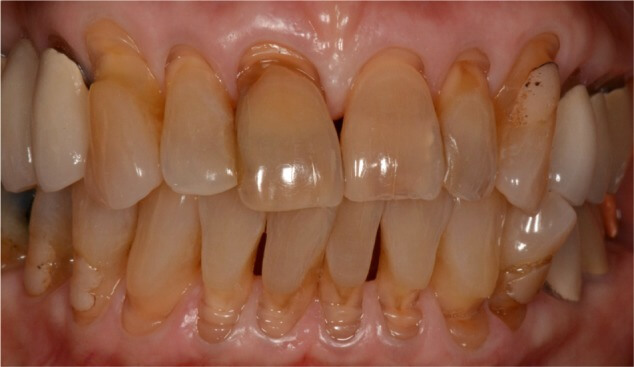
Фото 2. Некариозные поражения у пожилого пациента на всех зубах верхней и нижней челюсти
Абфракционные дефекты наблюдаются в основном на щечных (вестибулярных) поверхностях, имеют клиновидную или V-образную форму с чёткие границами и хорошо определяемыми внутренними и внешними углами. Описаны случаи, когда абфракционные дефекты имеют C-образную форму с закруглённым дном или смешанную формы с плоскими стенками. Сопутствующие факторы могут изменить внешний вид и клиническую картину этих поражений — углы могут становиться менее острыми, а контур блюдцеобразным. Также абфракционные дефекты могут быть больше в глубину, чем в ширину, это в свою очередь зависит от стадии развития и воздействия сопутствующих факторов.
Несколько дефектов, накладываясь друг на друга как на рисунке ниже, кажутся сформированными различными силами, создающими одновременно напряжение растяжение. Единичные дефекты, располагающиеся ниже уровня десневого края вне зоны досягаемости зубной щётки (нет фрикционных воздействий), имеют биомеханические силы как базовую причину формирования дефектов. Если при обследовании обнаруживается единственный зуб с абфракцией в отдельном квадранте – это является признаком того, что окклюзионный стресс основной фактором.
При клиническом обследовании показателем эрозивных процессов на зубах могут быть блестящие грани на зубах или реставрациях. Клинические особенности эрозии включают в себя широкие вогнутости с гладкой поверхностью эмали, потерю выраженности анатомии эмали, повышение прозрачности и увеличение количества сколов режущего края, а также формирование дефектов в виде чаши с обнажением подлежащего дентина. Если причиной эрозии является рвота то, чаще всего поражаются нёбные поверхности зубов верхней челюсти, но необходимо отметить, что подобные повреждения могут быть следствием воздействия пищевых кислот.
Диагностировать эрозии довольно сложно, так как пациенты могут не делиться информацией при расстройствах пищевого поведения, а также часто могут не связывать расстройства ЖКТ с дефектами зубов. При этом важно понимать, что акцент должен быть сделан на общесоматических патологиях, приводящих к эрозии. Прием лекарств, уменьшающих слюноотделение могут усугубить эрозивный эффект. Маршрутизация пациентов к профильным специалистам необходима для дальнейших диагностики и лечения сопутствующих патологий.
Абфракционные дефекты более распространены среди взрослых пациентов, при этом частота встречаемости растёт с 3% до 17% в возрасте от 20 до 70 лет.
Данные о том, что у многих пациентов старше 40 лет при осмотре отмечаются реставрации, выполненные по причине некариозных дефектов только подчеркивает важность профилактики в более раннем возрасте. Очевидно, что степень как окклюзионного, так и пришеечного износа увеличивается с возрастом, именно это должно рассматриваться как физиологический процесс. Фасетки стираемости могут быть обнаружены на эмали, дентине, а в редких случаях истирание настолько велико, что обнажает пульпу. В этих случаях активируются защитные механизмы: формирование заместительного дентина, облитерация обнажённых дентинных канальцев минералами.
Важно, что одонтобласты сохраняют свою способность образовывать дентин в витальных зубах в течение всего его существования. При их повреждении мезенхимальные клетки-предшественники в пульпе способны дифференцироваться в новые однотобласты.
Понимая, что прогрессирующие изменений в пришеечной зоне зуба представляют собой часть естественного процесса, который прогрессирует с возрастом, можно избежать необязательного вмешательства.
При планировании лечения необходимо учитывать активность и скорость развития абфракционных дефектов. Определить активность можно с использованием внутриротовых фотографий, диагностических моделей, измерения размеров поражений и оценкой в динамики. Оценку активности можно проводить с помощью скретч-теста. Этот тест заключается в визуальной оценке (наблюдении) царапин, нанесённых лезвием скальпеля №12.Полная или частичная утрата чёткости царапины может означать, что процесс довольно активен.
Было предложено несколько индексов истирания зубов для мониторинга скорости прогрессирования абфракционных дефектов или других некариозных поражений.
Индекс Smith-Knight использует шкалу от 0 до 4, где 0 – нет изменений, 1 – минимальная потеря, 2 – дефект менее 1 мм в глубину, 3 – глубина дефекта от 1 до 2 мм, 4 – глубина дефекта более 2 мм или обнажение дентина или пульпы.
Недавно был предложен ещё один индекс, который включает не только глубину поражения, но и ширину, а также угол, образованный между дефектом, окклюзионной и пришеечной стенками. Предложена шкала: 1 – щечно-язычное и окклюзионно-гингивальное расстояние менее 1 мм, дефект клиновидной или V-образной формы, угол <90°, 2 – щечно-язычная и окклюзионно-гингивальная глубина 1-2 мм, форма блюдцеобразная, угол 90°-135°, 3 — щечно-язычное и окклюзионно-гингивальное расстояние более 2 мм, форма блюдцеобразная, угол более 135°. В связи с внедрением в практику цифровых технологий будущие исследования должны ответить на вопрос, могут ли быть полезны системы компьютерного моделирования (CAD-CAM) в диагностике и мониторинге активности некариозных дефектов.
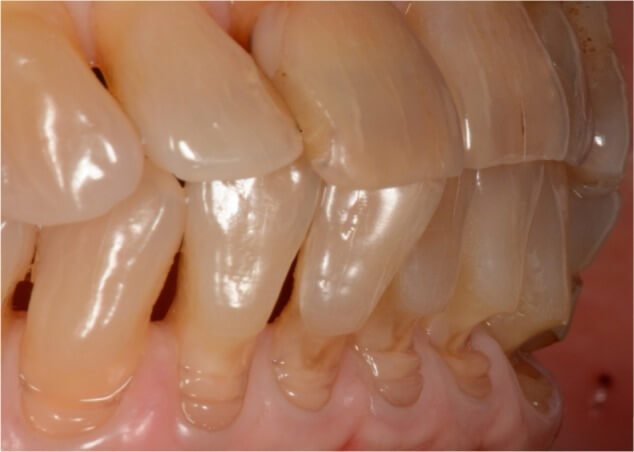
Фото 3. Абфракции разной формы, ширины и глубины, что характерно для различных стадий развития
Методы лечения
Подходы к лечению, несмотря на имеющиеся протоколы, сильно отличаются среди врачей-специалистов. Основной причиной является то, что имеется недостаточная доказательная база, показывающая прогноз для таких дефектов при использовании различных стратегий.
Некоторые из существующих протоколов могут быть адаптированы только для абфракционных дефектов, другие — для некариозных поражений любой этиологии, в зависимости от условий степени тяжести.
Ранее было отмечено, что успешная профилактика и лечение абфракции (как и других некариозных поражений) требует оценки факторов риска относительно конкретного пациента. Профилактические мероприятия включают рекомендации по изменению образа жизни и привычек, таких как диета, методика чистки зубов, использование защитных капп для снижения стискивания зубов и явлений бруксизма, применение жевательной резинки для повышения слюноотделения, консультации со смежными специалистами при выявлении соответствующих факторов риска.
Другие подходы включают следующее: мониторинг скорости прогрессирования поражений, коррекция прикуса, использование окклюзионных шин, снижение повышенной чувствительности, реставрации, хирургическое закрытие рецессий.
Наблюдение за дефектами
Решение вопроса о наблюдении за абфракционными дефектами, как правило, основывается на данных о возрасте пациента, выраженности дефекта, угрозы жизнеспособности зуба и потери его функциональности. В большинстве случаев износ образование подобных дефектов в пришеечной области представляет собой хронический и медленно текущий процесс. Дефект признается физиологическим у пожилых пациентов, если отсутствует перелом, обнажение пульповой камеры. Такое состояние следует наблюдать на протяжении жизни пациента без какого-либо вмешательства. В случаях, когда дефект может поставить под угрозу долгосрочный прогноз, оперативное вмешательство необходимо. Если дефекты безболезненны и никак не влияют на эстетику, пациенты не предъявляют никаких жалоб. В этих случаях и в случаях, когда дефекты не вызывают выраженных последствий и/или имеют небольшую глубину (<1мм), необходимо наблюдать за прогрессированием поражений с определённой периодичностью без какого-либо лечебного вмешательства. Рекомендуется проводить осмотры каждые 6-12 месяцев.
Окклюзионная коррекция и каппы
Базируясь на данных о связи между окклюзионными нагрузками (создаваемым напряжением в твёрдых тканях зуба) и абфракцией, были предложены методики коррекции прикуса в качестве лечения для профилактики появления и роста поражений, а также с целью минимизации потребности в реставрации пришеечной области.
Коррекция окклюзии может включать изменение угла между буграми, уменьшение или устранение супраконтактов. При этом эффективность такого подхода не имеет серьезной доказательной базы. Наоборот, некорректное пришлифовывание может увеличить риск как развития кариеса, стираемости и гиперестезии. Важно отметить, что любое решение о проведение необратимого лечения (коррекция окклюзии) следует рассматривать с осторожностью. Окклюзионные каппы для снижения бруксизма также рекомендуются для профилактики возникновения и прогрессирования абфракционных дефектов. Хотя данный метод лечения относят к консервативным методикам лечения, нет никаких серьезных доказательств, поддерживающих такой подход.
Проблема гиперестезии
Гиперестезия — это короткая острая боль в ответ на какой либо раздражитель. Такая реакция может быть временной и быть связанной с ранними стадиями абфракции. Долгий и медленно протекающий процесс, при котором протекают естественные процессы минерализации дентинных трубочек, способствует постепенному снижению признаков гиперестезии. Если же чувствительность сохраняется, может потребоваться терапевтическое лечение, чтобы уменьшить симптомы.
На данный момент есть большой спектр неинвазивных методов лечения, направленных на частичную или полную облитерацию дентинных трубочек. В клинике — это аппликация адгезива, десенситайзеров на поверхность зуба, а в домашних условиях — применение средств гигиены, содержащие фториды в высокой концентрации, зубных паст на основе аргининсодержащих соединений и нитрата калия, а также аминфторида серебра. Различные виды лазеров могут быть использованы как альтернативный метод для лечения гиперестезии, но их клиническая эффективность пока не доказана.
Десенситайзеры, например GLUMA (Heraeus Kulzer GmbH, Hanau, Germany), содержат гидроксиэтилметакрилат, закупоривающий дентинные трубочки, и глутаровый альдегид, вызывающий коагуляцию белков плазмы в дентинной жидкости. Все это приводит к снижению проницаемости. Дентинные адгезивы и фторлаки работают как временные герметики.
Реставрации пришеечных абфракционных дефектов может потребоваться в редких случаях стойкого сохранения гиперестезии при отсутствии реакции на неинвазивные методики. Реставрация создает физический барьер для предохранения дентина от источников раздражения и этиологических факторов, ведущих к биокоррозии подлежащих структур.
Существуют данные, что пломбы из композитов и СИЦ значительно снижают чувствительность дентина, при этом только у 20-30% пациентов отмечалась реакция на температурные раздражители после реставрации при наблюдении в течение 6 месяцев.
Реставрационное лечение
Необходимость реставрации при различных видах некариозных пришеечных поражениях остаётся спорной темой. Необходимо отметить, что частота формирования дефектов таких реставрации остается довольно высокой, так как многофакторная этиология этих поражений редко поддается контролю. Рисунок ниже иллюстрирует клинический случай такого лечения, при котором этиологические факторы не были полностью учтены, что в свою очередь привело к прогрессированию поражения и несостоятельности реставраций. Трудности восстановления могут быть обусловлены сложностью контроля сухости операционного поля при поддесневом расположении дефекта, а также особенностями лечением склерозированного дентина с использованием адгезивной техники.
Окклюзионные нагрузки, свойства подлежащего дентина, свойства реставрационных материалов оцениваются в качестве факторов, влияющих на ретенцию и клиническую эффективность таких реставраций.
В литературе нет общепризнанных данных по поводу показаний к реставрационному лечению абфракции. Нет никаких доказательств, что реставрационное лечение эффективно в сдерживании дальнейшего развития повреждений, и поэтому реставрации не могут быть использованы в качестве профилактики прогрессирования поражений.
На сегодняшний день реставрационное лечение следует рассматривать только тогда, когда имеется как минимум 1 из следующих условий:
- кариозные полости сочетаются с абфракционными дефектами; всегда необходимо проводить оценку активности кариозного процесса, чтобы определить план лечения с учётом факторов риска пациента,
- пришеечная граница или все границы расположены под десной и препятствуют удалению налёта, а следовательно повышается риск кариеса и заболеваний пародонта,
- обширная утрата тканей зуба, которая ставит под угрозу целостность и функцию зуба, а также дефект располагается в непосредственной близости от пульпы, или пульпа вскрыта,
- стойкая гиперестезия, при которой неинвазивные методы оказались безуспешными,
- зуб является опорой ортопедической конструкции,
- эстетические запросы пациента.
Реставрация абфракционных дефектов может потребоваться, если зуб будет служить в качестве опоры для частичного съёмного протеза. В этих случаях необходимо учитывать распределение осевой нагрузки, чтобы избежать чрезмерного окклюзионного стресса на пришеечные реставрации. Композитные пломбы обеспечивают благоприятный эстетический результат, но при использовании, особенно кламмерного протеза, может ускоряться износ реставрации.
Важно отметить, что в данной ситуации стоматологи не должны навязывать свои эстетические соображения пациентам. Рекомендации по улучшению эстетики могут помочь пациенту с только после того, как он(а) осознал цели своего лечения. Чаще всего требуется провести анализ улыбки для достижения желаемых результатов. Пациенту с низкой линией улыбки может не потребоваться реставрационное лечение. Важно понимать, что пришеечные реставрации могут способствовать повышению скоплению налета, что может привести к развитию кариеса и заболеваний пародонта.
Таким образом, необходимо провести анализ соотношения риск/ польза при планировании реставрационного лечения абфракции. Если выявлена необходимость в реставрации, некариозные поражения должны быть восстановлены минимально инвазивно. Важно, что при планировании реставрации следует проанализировать фактор ретенции будущей реставрации. Множество показателей влияют на ретенцию реставрации, к ним относят положение зуба, возраст пациента, окклюзию.
Некоторые авторы предположили, что при выборе материала должны рассматриваться материалы с низким модулем эластичности, хорошей адгезией к дентину, износостойкостью и кислотоустойчивостью. Из доступных на сегодняшний день методик адгезивные системы в сочетании с композитами являются предпочтительным выбором. Несмотря на то, что СИЦ и их модификации рекомендуются для пломбирования некариозных пришеечных дефектов, все же эти материалы не часто используются. Несколько клинических исследований оценивали эффективность различных пломбировочных материалов. Только один систематический обзор анализировал клиническую эффективность современных адгезивов для некариозных пришеечных реставраций с точки зрения ретенции реставраций. В целом, СИЦ и реставрации с самопротравливающими адгезивами умеренной кислотности показали наилучшие результаты по исследуемым параметрам.
Хирургическое закрытие рецессий
Абфракционные дефекты могут сочетаться с рецессией десны, при этом десневой край смещается апикально, обнажая корневую поверхность. По классификации Миллера (устаревшая на данный момент — прим. переводчика) при 1 и 2 классе нет потери прикрепления и убыли костной ткани в межзубной зоне, и можно расcчитывать на полное закрытие рецесcии. При 3 и 4 классах имеется умеренная или выраженная потеря прикрепления, соответственно, закрытие корня невозможно (полностью или частично).
Другие важные факторы, такие как поворот зуба, экструзия, клинически неопределяемое ЦЭС могут влиять на прогноз закрытия рецессии. В частности, ЦЭС является важной анатомической структурой для определения степени покрытия корня. Хотя было предложено несколько хирургических методик для закрытия поверхности корня, важно учитывать, что абфракционные поражения не ограничиваются поверхностью корня. Часто при абфракциях, связанных с рецессией десны, происходит потеря твёрдых тканей коронковой части зуба, исчезновение ЦЭС, и операции закрытия не эффективны при лечении таких дефектов. Именно поэтому показан комбинированный реставрационно-хирургический подход в этих клинических ситуациях.
При таком подходе реставрация должна быть выполнена до хирургии для улучшения обзора операционного поля и для обеспечения основания лоскуту (КСЛ).
Чтобы правильно восстановить ткани зуба, разрушенные при абфракции, максимальный уровень покрытия корня необходимо определить заранее. Реставрация должна восстановить не только контур коронки зуба, но и утраченный контур ЦЭС.
Систематические обзоры показали, что сочетание КСЛ с соединительно-тканным трансплантатом (СТТ) даёт наилучшие результаты. Необходимость в СТТ в сочетании с КСЛ резко возрастает при наличии углублений на поверхности корня (что обусловлено абфракционными дефектами) и апикальным расположением по отношению к выполненной реставрации. В этих случаях СТТ предотвращает провал лоскута в эти самые углубления. Низкие эстетические результаты могут быть связаны с использованием свободных десневых трансплантатов, внешний вид которых отличается от прилегающих тканей десны/ слизистой. Свободные десневые трансплантаты могут использоваться для увеличения объема кератинизированной десны в областях, где имеются некариозные поражения, но никак не для покрытия корня. В результате, реставрационно-хирургический подход может быть рекомендован как метод лечения абфракции, сочетающейся с глубокой корневой абразией. Реставрация при этом должна воссоздавать утраченное ЦЭС с последующей хирургической операцией, сочетающей использование соединительно-тканного трансплантата и коронарно смещённого лоскута (ССТ+КСЛ).
Заключение и выводы
Абфракционные дефекты, как и любые другие некариозные пришеечные поражения, полиэтиологичны. Сочетание нескольких этиологических факторов приводит к формированию и прогрессированию абфракционных поражений, которые могут отличаться по своим клиническим проявлениям.
Выявление и устранение причинных факторов имеют решающее значение в диагностике и планировании лечения. На сегодняшний день отсутствуют убедительные доказательства для какой либо одной предсказуемой схемы лечения абфракций.
Перевод статьи «Abfraction lesions: etiology, diagnosis, and treatment options» Marcelle Nascimento, Deborah Dilbone, Patricia Pereira, Wagner Duarte, Saulo Geraldeli, Alex Delgado, 2016
