В данном клиническом случае описана 24-летняя женщина, страдающая тяжёлой и быстропрогрессирующей формой пародонтита с преимущественным поражением моляров. Несмотря на проведение стандартного пародонтологического лечения, два моляра были признаны зубами с безнадёжным прогнозом и потребовали удаления. В рамках плана реабилитации зубы мудрости пациентки были использованы в качестве донорских зубов и пересажены в лунки удалённых зубов методом аутогенной трансплантации.
Классификация пародонтальных заболеваний и состояний 2018 года признаёт пародонтит с молярно-резцовым паттерном (МРП) в качестве самостоятельной нозологической единицы. Исторически классифицировавшийся как «локализованный агрессивный пародонтит» в рамках предыдущей классификации, МРП характеризуется быстрым прогрессированием потери прикрепления и костной ткани, проявляющейся у системно здоровых лиц (то есть у пациентов, не имеющих системных заболеваний или состояний, ассоциированных с пародонтитом) в молодом возрасте (до 35 лет).
В патогенезе паттерна «резцы-моляры» ключевую роль играют факторы, выходящие за рамки простого накопления зубного налёта. Генетическая предрасположенность, несоразмерный (недостаточный или чрезмерный) ответ организма-хозяина на биоплёнку, а также присутствие специфических микробных патогенов — всё это в значительной мере обусловливает раннее начало и быстрое прогрессирование заболевания. МРП является наиболее распространённой формой пародонтита среди молодых людей; её распространённость варьирует в зависимости от этнической принадлежности и составляет приблизительно 1% среди европеоидов и 6% среди афроамериканцев.
В связи с ранним началом и быстрым прогрессированием этой формы нередко диагностируется на запущенной стадии, что увеличивает сложность терапевтических вариантов и ухудшает прогноз лечения. В этом отношении очаги поражения при МРП зачастую представляют значительную клиническую сложность: они характеризуются глубокими карманами с признаками кровоточивости у подвижных моляров с выраженными дугообразными или вертикальными дефектами и множественными фуркационными поражениями, либо расположены в эстетически значимых зонах, например у центральных резцов. Подобная клиническая картина нередко ассоциирована с недостаточным ответом на пародонтологическую терапию, поскольку глубина кармана обратно связана с результатами лечения, вертикальные дефекты, как правило, реагируют хуже, чем горизонтальные, а сопутствующее фуркационное поражение снижает частоту закрытия карманов после терапии и повышает риск потери зубов.
Данная неблагоприятная ситуация может привести к преждевременному удалению зубов в области моляров и резцов. Более того, замещение утраченных зубов у пациентов с такой формой осложняется рядом факторов. Во-первых, молодой возраст пациентов может являться противопоказанием к имплантации, ограничивая тем самым варианты реабилитации. Во-вторых, тяжесть пародонтальных поражений, ставших причиной удаления зуба, нередко ассоциирована с выраженными дефектами альвеолярного гребня с неблагоприятной морфологией, что лимитирует возможность установки имплантатов в нативную кость и диктует необходимость сложных процедур аугментации гребня. В-третьих, повышенный риск периимплантных заболеваний и потери имплантатов хорошо задокументирован у пациентов с потерей зубов вследствие пародонтита в целом и при агрессивных формах пародонтита в частности.
Аутогенная трансплантация зуба (АТЗ) может быть определена как удаление зуба (донорский зуб — ДЗ) и его перемещение в реципиентный участок (РУ), представляющий собой либо постэкстракционную лунку, либо хирургически сформированное ложе в зажившем гребне, у того же пациента. Среди процедур аутогенной трансплантации использование третьих моляров в качестве донора для замещения первых или вторых моляров было подробно изучено (в том числе в случаях, когда потеря моляров была обусловлена пародонтитом), с обнадёживающими результатами. Ряд единичных клинических наблюдений специально посвящён ведению пациентов с МРП с применением аутогенной трансплантации для замещения моляров. Впервые АТЗ третьего моляра для реабилитации поражённого первого моляра у пациентов с ювенильным пародонтитом предложили Баэр и Гэмбл, опубликовавшие в 1966 году серию клинических случаев с 3-летним наблюдением и сообщившие об успешном заживлении в 2 из 3 случаев. Впоследствии другие авторы вернулись к этой концепции и опубликовали дополнительные клинические случаи и серии наблюдений. Во всех этих случаях использовались третьи моляры с незавершённым формированием корней. На сегодняшний день отсутствуют данные о применении ДЗ с полностью сформированными корнями и закрытыми апексами для реабилитации моляров с безнадёжным прогнозом при пародонтите.
В данной статье описаны процедуры АТЗ с использованием полностью сформированных третьих моляров для замещения первых моляров с тяжёлой потерей прикрепления и костной ткани вследствие пародонтита. Процедуры выполнялись в рамках лечения и реабилитации пациентки с МРП-пародонтитом стадии III, степени C.
Клинический случай и его результаты
Пародонтологический диагноз, прогноз и I–II шаги терапии
В мае 2022 года в отделение стоматологии AUSL г. Феррары (Италия) обратилась 24-летняя пациентка для пародонтологической консультации. Основные жалобы были связаны с подвижностью зубов и постоянной болью (усиливающейся при жевании) в правых дистальных секстантах. В анамнезе — самопроизвольное выпадение левого нижнего первого моляра; пациентка выразила желание сохранить оставшиеся зубы. После полного пародонтологического обследования пациентке был поставлен диагноз «пародонтит стадии III, степени C, паттерн «резцы-моляры». Высокий риск прогрессирования пародонтита был рассчитан с помощью метода PerioRisk. Индексы зубного налёта (FMPS) и кровоточивости (FMBS) составили 80% и 76% соответственно.
I и II этапы пародонтологической терапии включали инструктаж по гигиене полости рта (электрическая зубная щётка, зубная нить и межзубные ёршики) и несколько сеансов профессионального механического удаления зубного налёта с применением ультразвуковых инструментов с тонкими насадками и ручных кюрет Gracey под местной анестезией. Пациентке был назначен ополаскиватель с 0,2% хлоргексидином для применения 3 раза в день в течение 2 недель после каждого сеанса.
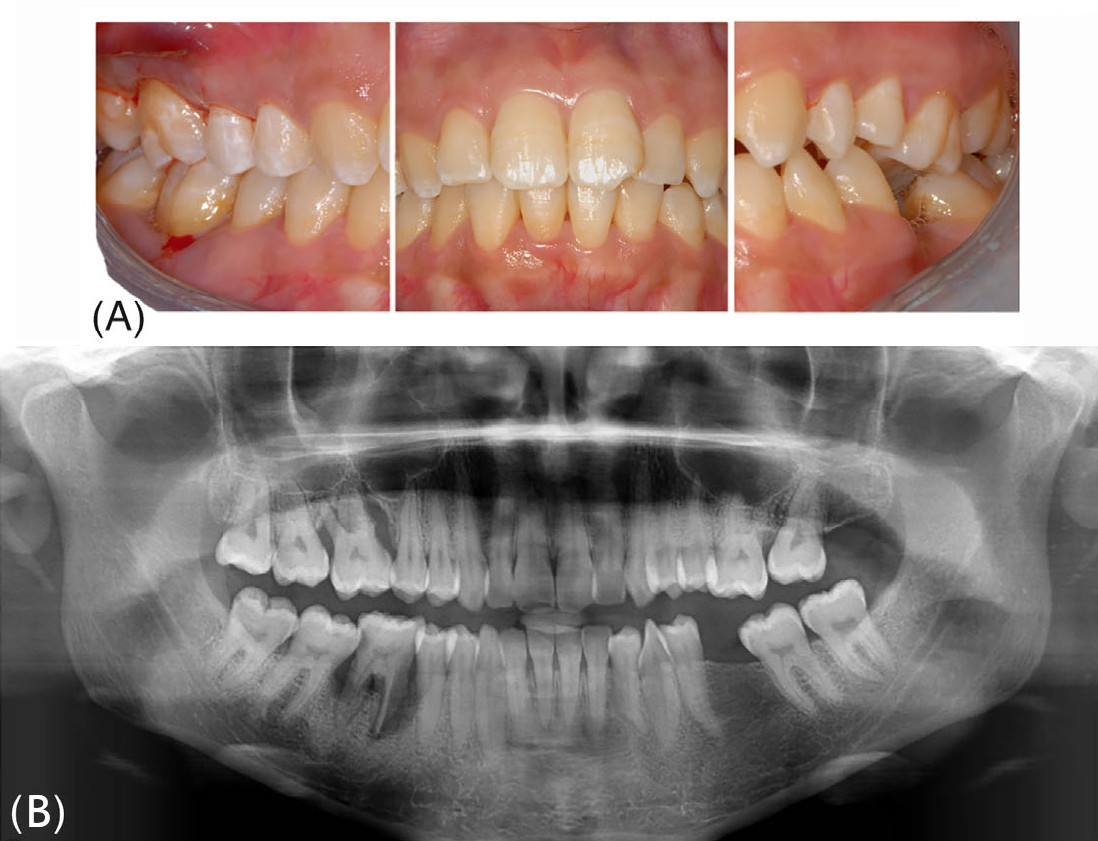
Фото 1. Клиническая картина при первом визите. (A) Вид в полости рта; (B) Панорамная рентгенограмма
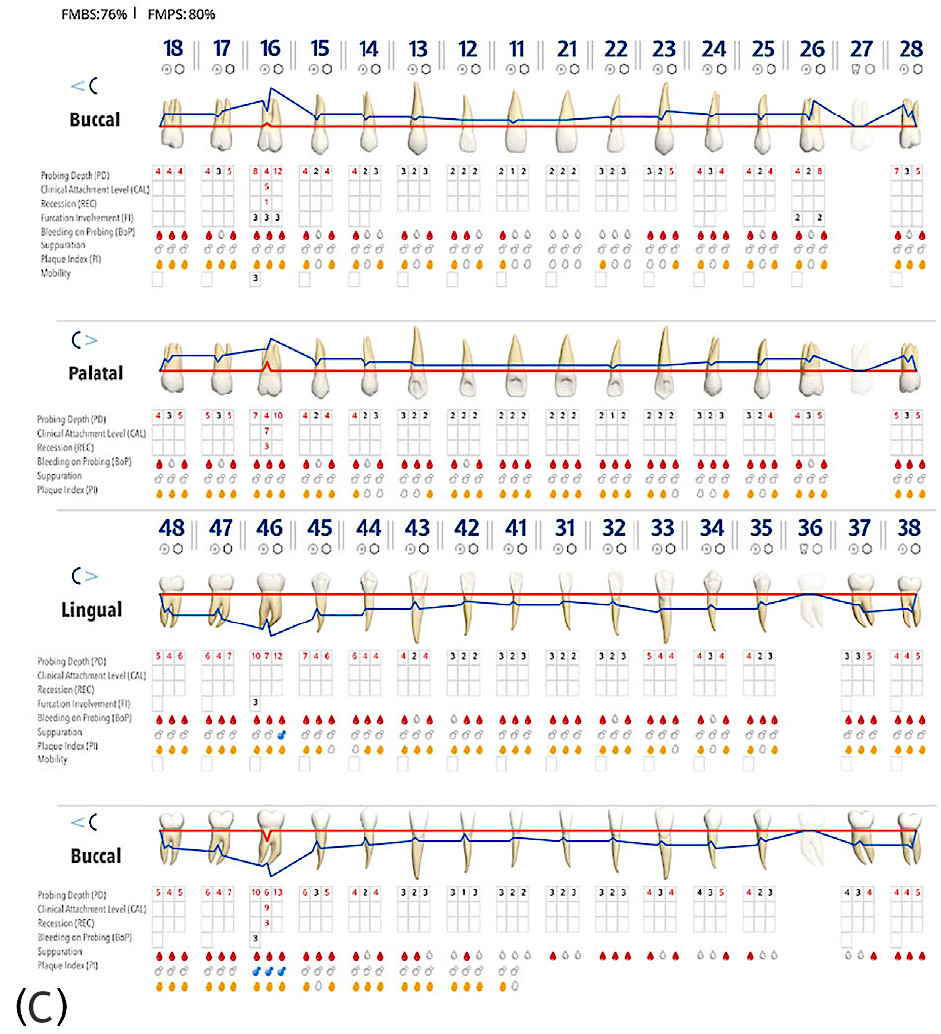
Фото 1. Клиническая картина при первом визите. (C) Полный пародонтальный статус (карта)
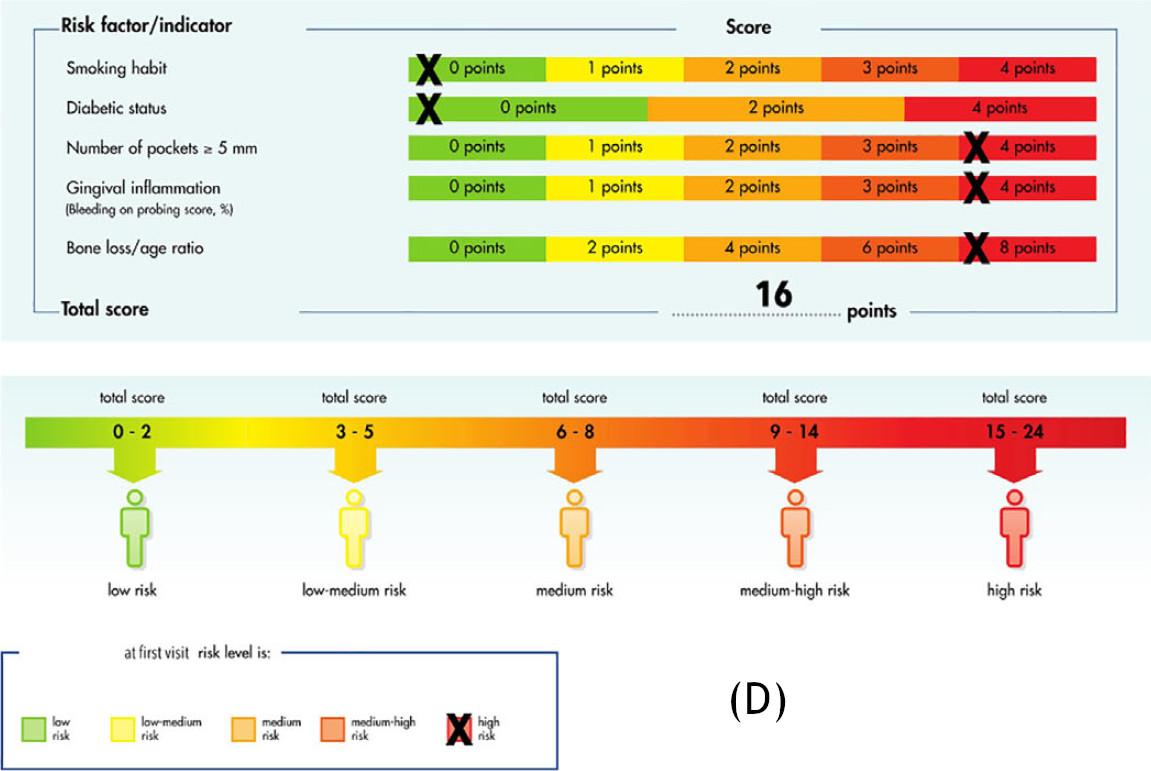
Фото 1. Клиническая картина при первом визите. (D) PerioRisk
Отсутствие пародонтологической стабильности и высокий уровень риска по PerioRisk сохранялись после II этапа терапии, главным образом вследствие глубоких (>6 мм) остаточных кровоточащих карманов и выраженной рентгенологической потери костной ткани (около 90% длины корня) у правых верхнего и нижнего первых моляров (16 и 46). Сопутствующее наличие фуркационных поражений III класса и подвижности III степени дополнительно осложняло прогноз двух указанных моляров, которые были признаны зубами с безнадёжным прогнозом согласно Квоку и Кэтону и запланированы к удалению. После трёхмерного рентгенологического исследования методом конусно-лучевой компьютерной томографии в числе доступных вариантов замещения была выбрана АТЗ правых третьих моляров (18 и 48) на позиции 16 и 46 соответственно. Оба донорских зуба имели полностью сформированные корни (IV стадия развития корня), правильно прорезались и были окружены альвеолярной костью на 90–100% длины своего корневого комплекса. Длина корня и мезиодистальная ширина коронки были расценены как совместимые с размерами реципиентных участков.
Аутогенная трансплантация третьих моляров в позиции первых моляров
Процедуры выполнялись в два хирургических сеанса: (i) удаление зуба 46 и одновременная АТЗ зуба 48 на позицию 46 и (ii) удаление зуба 16 и одновременная АТЗ зуба 18 на позицию 16.
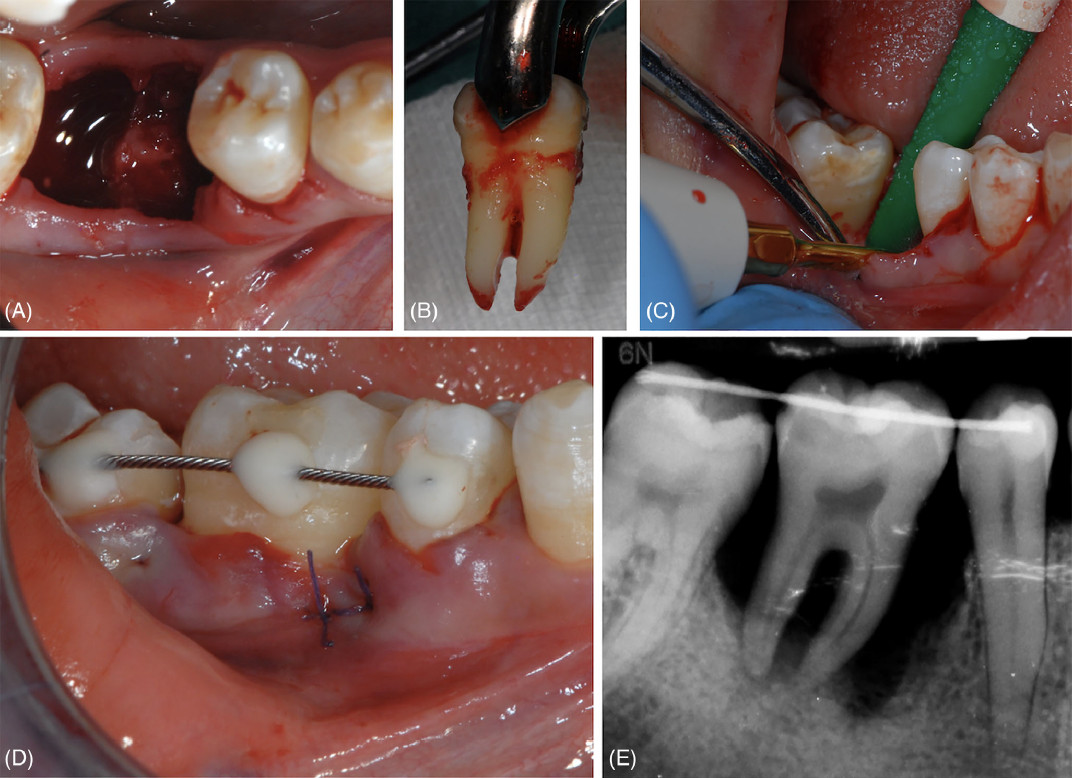
Фото 2. Удаление зуба 46 и его замещение с использованием зуба 48. (A) Лунка после удаления зуба 46. (B) Донорский зуб сразу после его удаления. (C) Остеопластика межкорневой перегородки в реципиентном участке. (D) Клиническая картина сразу после операции и шинирования донорского зуба. (E) Рентгенологическая картина сразу после операции и шинирования донорского зуба
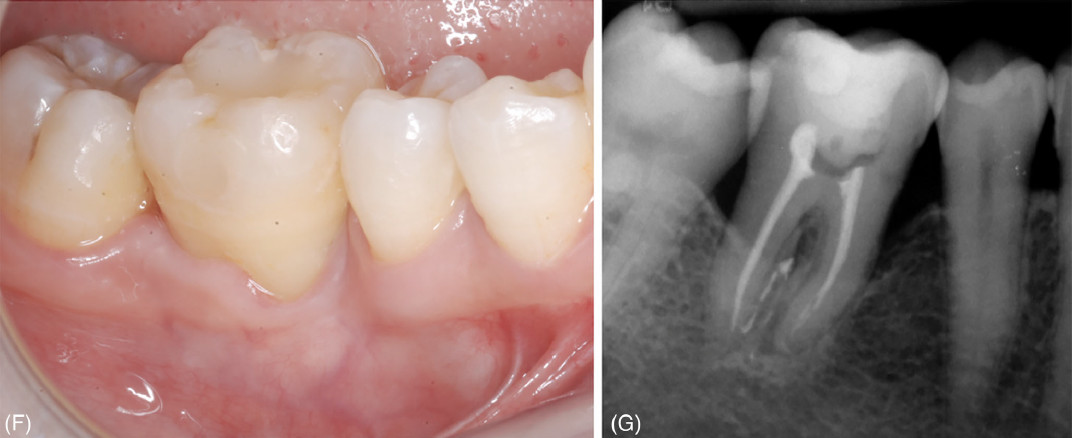
Фото 2. Удаление зуба 46 и его замещение с использованием зуба 48. (F) Клиническое обследование через 24 месяца наблюдения. (G) Прицельная рентгенограмма через 24 месяца наблюдения
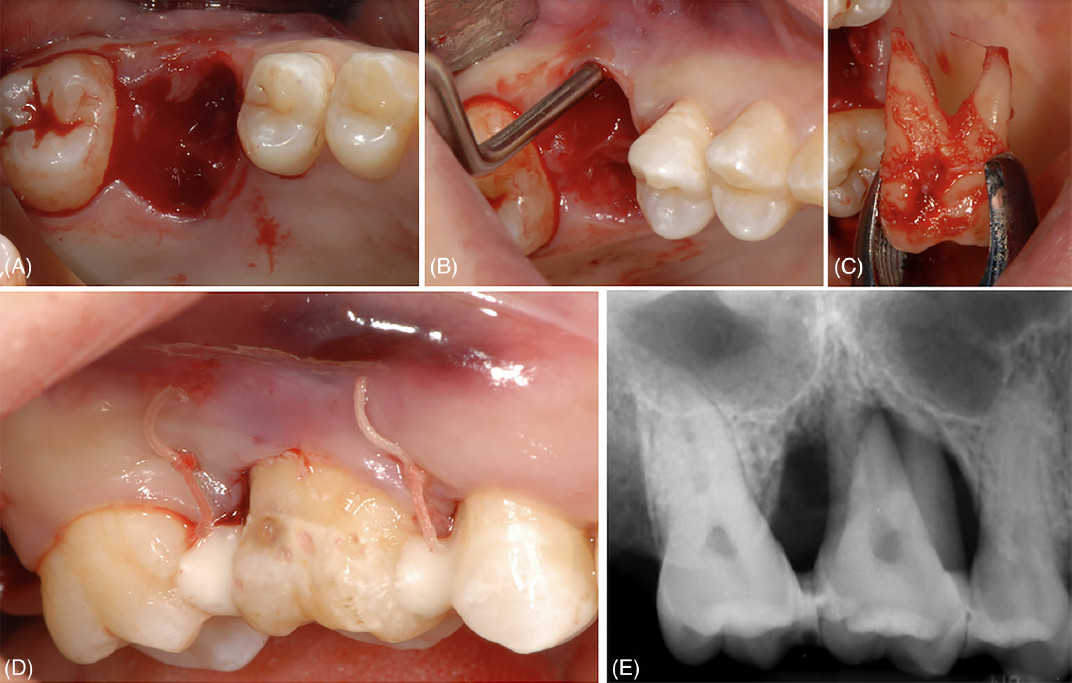
Фото 3. Удаление зуба 16 и его замещение с использованием зуба 18. (A) Лунка после удаления зуба 16. (B) Выраженная потеря костной ткани на щечной поверхности реципиентного участка. (C) Донорский зуб сразу после его удаления. (D) Клиническая картина сразу после операции и шинирования донорского зуба. (E) Рентгенологическая картина сразу после операции и шинирования донорского зуба
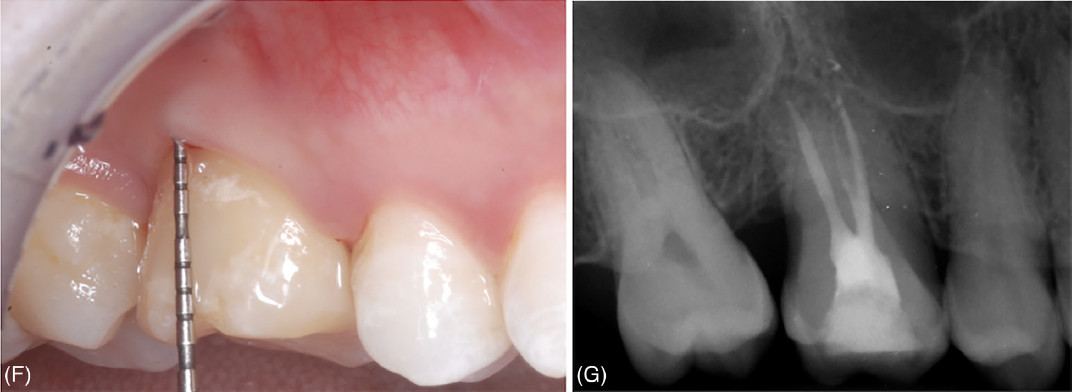
Фото 3. Удаление зуба 16 и его замещение с использованием зуба 18. (F) Клиническая картина через 24 месяца; зондирование показывает, что значительная часть щечного прикрепления, отсутствовавшая при первом визите, восстановилась. (G) Рентгенологическая картина через 24 месяца
При обеих процедурах использовалась местная анестезия с введением артикаина с адреналином 1:100 000. Удаление зуба 46 выполнялось щипцами после отслойки вестибулярного лоскута; для дегрануляции лунок использовались файлы Гиршфельда. Зуб 48 также был удалён щипцами и промыт стерильным физиологическим раствором. Для адаптации донорского зуба к реципиентному участку потребовалась дополнительная остеопластика. Затем зуб 48 был трансплантирован в РУ с позиционированием цементно-эмалевой границы (ЦЭГ) несколько коронально по отношению к уровню ЦЭГ соседних зубов для лучшей балансировки окклюзионных контактов. Внеальвеолярное время ДЗ составило 7 минут. В заключение вестибулярный лоскут был пассивно репозиционирован и ушит матрасными швами.
Удаление зубов 16 и 18 также выполнялось щипцами; зуб 18 был немедленно трансплантирован в РУ с расположением его ЦЭГ на том же уровне, что и ЦЭГ соседних зубов, после чего был наложен шов.
В обоих случаях для стабилизации ДЗ применялось полужёсткое шинирование зуба (выполненное с использованием композитной смолы с ортодонтической проволокой или без неё), а все окклюзионные контакты были устранены алмазным бором.
Постоперационные мероприятия и IV этап пародонтологической терапии
После каждой процедуры АТЗ пациентке было рекомендовано воздержаться от самостоятельного механического контроля зубного налёта в области реципиентного участка и прилегающих зубов в течение 4 недель и использовать ополаскиватель с 0,20% хлоргексидином 3 раза в день на протяжении 2 недель. В качестве обезболивающего средства по мере необходимости был назначен ибупрофен 600 мг в таблетках.
Контрольные визиты были запланированы на 1 неделю, а также 1, 3, 6, 12, 18 и 24 месяца после операции. Послеоперационное заживление протекало без осложнений; пациентка не сообщала о каком-либо дискомфорте в прооперированных зонах. На каждом сеансе выполнялось наддесневое профессиональное удаление зубных отложений с помощью ультразвуковых инструментов, а также повторный инструктаж по гигиене полости рта. Швы и шины были удалены через 1 неделю и 1 месяц после операции соответственно. Эндодонтическое лечение обоих донорских зубы было выполнено в течение 3 месяцев после операции. Начиная с 12-месячного визита и в дальнейшем проводилось поддесневое снятие отложений по мере необходимости, а пациентка была включена в программу поддерживающей пародонтологической терапии с интервалом 4 месяца.
При контрольном визите через 24 месяца подвижность и фуркационные поражения выявлены не были; значения глубины зондирования ≤ 4 мм были зафиксированы во всех точках обоих донорских зубов. Рентгенологических признаков резорбции корня, анкилоза или периапикальных/ периодонтальных очагов поражения обнаружено не было; уровень костной ткани у обоих донорских зубов составил более 50% длины корня.
В целом число карманов ≥4 мм уменьшилось с 32 до 4, FMBS составил 32%, а FMPS — 24%. Риск прогрессирования пародонтита, оценённый по методу PerioRisk, улучшился с категории «высокий риск» до «умеренно-высокий риск».

Фото 4. Клиническая картина через 24 месяца наблюдения. (A) Полный пародонтальный статус (карта)
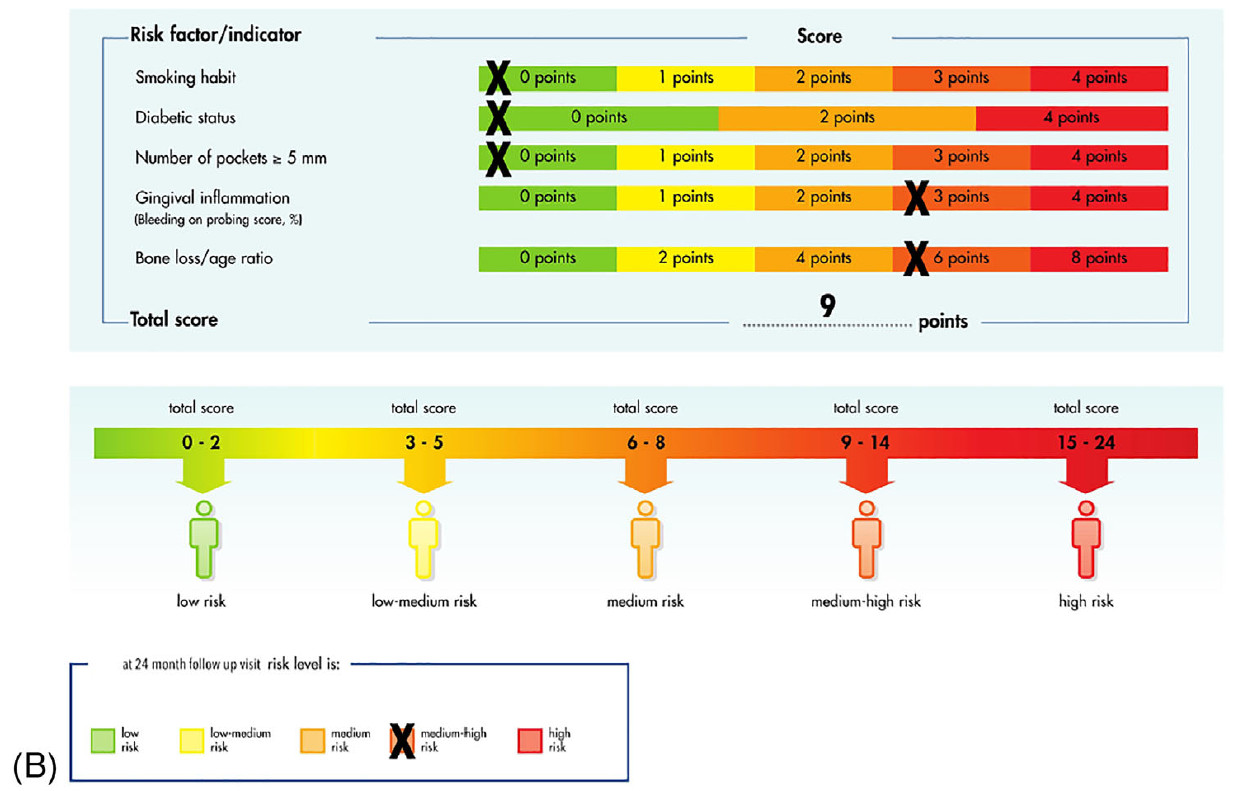
Фото 4. Клиническая картина через 24 месяца наблюдения. (B) PerioRisk
Обсуждение
Данный клинический случай свидетельствует о том, что аутогенная трансплантация третьих моляров может представлять собой обоснованный вариант замещения зубов даже в сильно скомпрометированных постэкстракционных участках у пациентов с пародонтитом стадии III, степени C, МРП. При 24-месячном наблюдении оба трансплантированных зуба оставались бессимптомными, без клинических или рентгенологических признаков осложнений. Пациентка демонстрировала хорошую приверженность поддерживающей терапии, что выразилось в улучшении гигиены полости рта и снижении индекса кровоточивости. Пародонтологическое лечение, включавшее АТЗ с последующей строгой поддерживающей терапией, привело к ремиссии пародонтита и улучшению пародонтологического прогноза.
Аутогенная трансплантация может представлять собой жизнеспособную альтернативу для реабилитации участков, тяжело поражённых пародонтитом, благодаря регенеративному потенциалу периодонтальной связки донорских зубов. Связка содержит стволовые и прогениторные клетки, способные к дифференцировке и регенерации кости, цемента и волокон самой связки. В исследованиях на нечеловекообразных приматах Андреасен подтвердил ключевую роль связки зуба в регенерации тканей, окружающих ДЗ. В этом отношении сохранение ее целостности путём минимизации механической травмы при удалении или сокращения внеальвеолярного времени донорского зуба имеет первостепенное значение для успешного пародонтального заживления. Напротив, нарушение жизнеспособности клеток связки вследствие длительных или технически сложных хирургических вмешательств повышает риск резорбции корня и неудачи трансплантации.
Примечательно, что ряд экспериментальных исследований показал: при трансплантации зуба в соединительнотканную среду за пределами челюстных костей вокруг ДЗ всё равно могут формироваться элементы пародонтальных структур (в том числе цемент, волокна связки и альвеолоподобная кость). Эти данные убедительно свидетельствуют о том, что клетки связки и связанных с ней структур обладают собственными сигнальными возможностями, способными индуцировать развитие нового пародонта.
Несмотря на то, что такие модели эктопической трансплантации сыграли важную роль в раскрытии потенциала зубной трансплантации, клинические случаи у людей продемонстрировали аналогичные регенеративные результаты. В частности, было показано, что аутотрансплантация в участки, тяжело поражённые пародонтитом, приводит к восстановлению функциональных тканей пародонта. Кроме того, характерная морфология костных дефектов при МРП, описываемая как дугообразная, может представлять собой идеальный реципиентный участок для донорских зубов, требующий минимальной модификации лунки. В представленном случае лишь участок 46 потребовал незначительной остеотомии для оптимизации установки ДЗ, что способствовало сокращению внеальвеолярного времени.
В совокупности эти экспериментальные и клинические данные подчёркивают уникальные и мощные регенеративные свойства периодонтальной связки, выходящие за рамки простого заживления ран, которые могут служить основой для реконструктивных методов лечения в тяжело скомпрометированных пародонтологических ситуациях и особенно при пародонтите «резцы-моляры».
Аутотрансплантация у таких пациентов ранее описывалась в случаях, когда ДЗ имел незавершённое формирование корней. Это подкреплено данными о том, что зубы с открытыми апексами с большей вероятностью подвергаются реваскуляризации и достигают благоприятного заживления, что критически важно для успеха АТЗ. Более того, риск анкилоза, некроза пульпы и резорбции корня, по-видимому, снижен у ДЗ с открытыми апексами. Тем не менее задокументировано немало успешных случаев АТЗ с участием полностью сформированных ДЗ при условии надлежащего эндодонтического лечения. Несмотря на отсутствие однозначного консенсуса относительно оптимальных сроков проведения операции эндолечения, широко признаётся его необходимость для профилактики осложнений. В данном случае эндолечение обоих донорских зубов было выполнено через 3 месяца после операции. С учётом объёма пародонтальной деструкции в реципиентной зоне мы выжидали, пока ДЗ не приобретёт определённую степень стабильности, не будет надлежащим образом изолирован коффердамом и подготовлен к лечению.
Наконец, долгосрочная стабильность пародонтологических факторов, включая стабильность вновь сформированной кости в зоне операции, во многом зависит от приверженности пациента программе поддерживающей терапии. Поэтому регулярный мониторинг, профессиональная гигиена и закрепление самостоятельных навыков гигиены полости рта имеют существенное значение для сохранения клинического успеха в долгосрочной перспективе. В данном случае пациентка была включена в персонализированную программу с интервалом вызовов 4 месяца, что обеспечило как ремиссию пародонтита, так и целостность клинического прикрепления в зоне операции.
Выводы
Замещение зубов с безнадёжным прогнозом при пародонтите с паттерном «резцы-моляры» остаётся особенно сложной задачей. С учётом регенеративного потенциала периодонтальной связки данный клинический случай свидетельствует о том, что аутотрансплантация с использованием полностью сформированных донорских зубов в участках с выраженной потерей костной ткани может являться обоснованным терапевтическим вариантом для восстановления жевательной функции.
По материалам Rizzi A, Astolfi G, Farina R, Trombelli L. «Tooth autotransplantation following extraction of periodontally hopeless teeth in a periodontitis patient», 2026
