Часто встречаемые ошибки при диагностике и лечении кандидоза слизистой оболочки рта:
1.Необоснованное направление на взятие мазка с поражения при подозрении на кандидоз и наличии явной его клинической картины, которой уже достаточно для постановки диагноза и назначения лечения.
2.Ложноположительная диагностика кандидоза из-за недостаточных знаний других заболеваний СОР.
3.Взятие мазка «на всякий случай», т.е. без явной клинической картины кандидоза.
4.»Лечение» результатов анализа в отрыве от клинической ситуации.
5.Назначение системной противогрибковой терапии при отсутствии показаний.
Какие существуют методы лабораторной диагностики кандидоза?
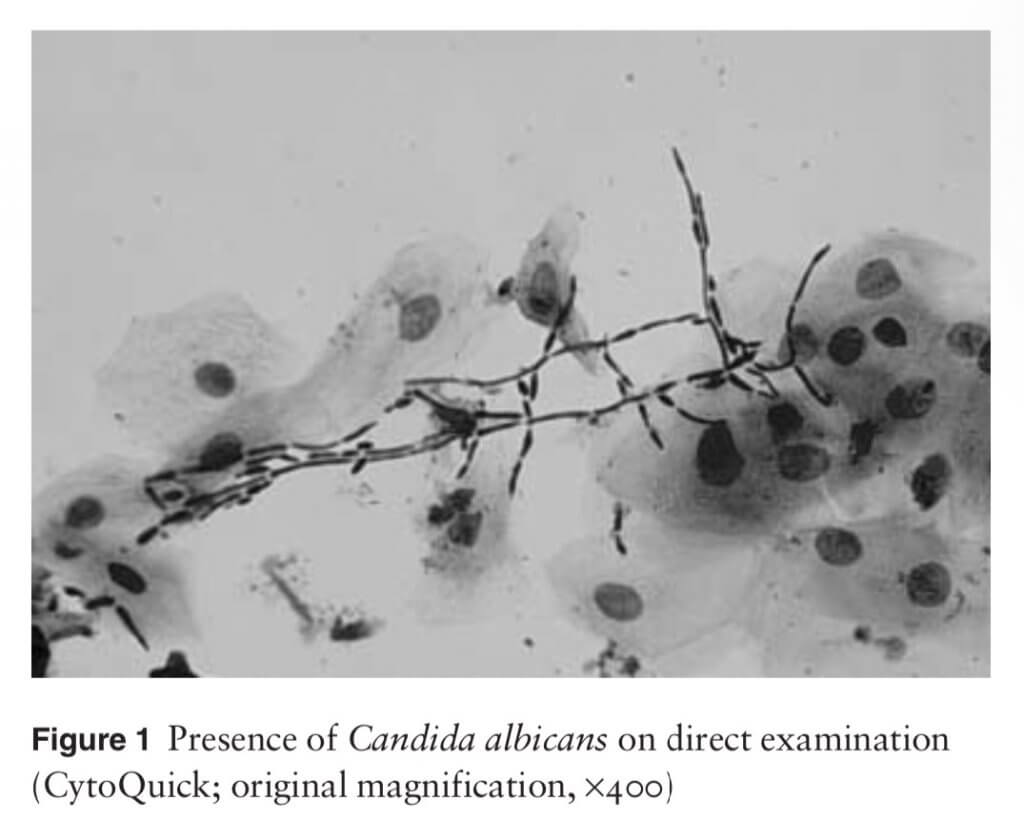
1.Микроскопия мазка/соскоба (микроскопический метод). Проводят визуальное выявление бластоспор и псевдомицелия дрожжеподобных грибов в препаратах, окрашенных метиленовым синим или по Граму, с использованием световой микроскопии. Этот метод наиболее эффективен при псевдомембранозной форме кандидоза, при которой имеется большее количество грибковых гифов. Недостатком метода является субъективность и возможные ошибки при интерпретации результата, невозможность видовой идентификации, а также низкая диагностическая чувствительность 30–40%. Для повышения чувствительности и специфичности исследования препарат перед микроскопией обрабатывают 10–30% раствором КОН. В этом случае псевдомицелий и бластоспоры приобретают большую контрастность, а чувствительность метода увеличивается до 60–80%.
2.Посев на питательные среды (культуральный метод). После забора материала, его размещают на питательные среды, которые инкубируют при температуре 25-30°C в течение 48-72 часов. Успешное культивирование Candida spp. требует соответствующего выбора питательной среды, оптимальных температурных условий, достаточно больших образцов материала и наличия жизнеспособных грибов. Возможное заражение бактериями или другими видами грибов может помешать росту фактического инфекционного агента или замаскировать его существование в случае чрезмерного разрастания. При обнаружении Candida spp. в высоком содержании — 10 в 4 степени КОЕ (колониеобразующих единиц) в единице биологического материала и выше, определяется чувствительность к противогрибковым препаратам. Процедура культивирования может занимать до 7 суток. Диагностическая чувствительность теста достигает 90–95%. Длительность культурального исследования и высокая стоимость ограничивает применение данного метода отдельными клиническими случаями.
Целесообразнее проводить посев с определением чувствительности к противогрибковым препаратам, так как он более информативен, чем просто количественный анализ. Это даст возможность назначить препарат, к которому Candida spp. будут чувствительны.
3.Гистологический метод — биопсия. Применяется только для диагностики одной формы — хронического гиперпластического кандидоза.
Сбор материала для культуральных исследований и микроскопии необходимо проводить до назначения специфической противогрибковой терапии и тщательно определять место забора материала. Несоблюдение этих условий может привести к ложноотрицательному результату исследования.
Клетки C.albicans можно найти у 60% людей, однако при кандидозе их кол-во может увеличиваться. Крайне важно, чтобы как клинические данные, так и результаты лабораторной диагностики были сбалансированы для постановки правильного диагноза.
Диагноз кандидоза слизистой рта обычно ставится на основании клинических признаков и анамнеза. Поэтому хорошее знание форм кандидоза, качественный сбор анамнеза и полноценный осмотр являются первыми и самыми важными шагами.
Окончательный диагноз устанавливается по клиническим признакам в сочетании с положительными результатами прямой микроскопии или посева (при необходимости). Кроме этого одним из основных критериев для подтверждения диагноза является положительный ответ поражения на противогрибковую терапию. Не было установлено точного количества колоний, чтобы провести различие между комменсализмом и болезнью. Следовательно, положительные результаты лабораторных исследований при отсутствии признаков и симптомов не обязательно подразумевает заболевание.
Чаще противогрибковая терапия назначается без лабораторного подтверждения, тем самым помогая в диагностике. Положительная динамика указывает на то, что предварительный диагноз был определен верно, т.е. диагноз устанавливается ретроспективно.
Если клинических признаков для постановки диагноза кандидоза недостаточно, то в таком случае лабораторная диагностика неоправданна и бессмысленна. Возможно следует включить другие заболевания в диф. диагностику и исключить кандидоз.
В то же время иногда клиническая картина настолько очевидна, что лаб. диагностика может не понадобится, а противогрибковая терапия должна начаться без подтверждающих тестов.
Диагностика различных форм кандидоза
Острый и хронический псевдомембранозный кандидоз — диагноз ставится на основании клинической картины и подтверждается ретроспективно после положительного ответа на противогрибковую терапию.
Острый и хронический эритематозный (атрофический) кандидоз, в том числе протезный кандидоз — диагноз ставится на основании клинической картины и подтверждается ретроспективно после положительного ответа на противогрибковую терапию. Количественное определение Candida spp. в слюне не имеет большого значения, поскольку носительство является распространенным явлением, а их количество выше у тех, кто носит протезы.
Хронический гиперпластический кандидоз (кандидозная лейкоплакия). Диагноз устанавливается на основании клинической картины и подтверждается ретроспективно после положительного ответа на противогрибковую терапию. Если поражение клинически указывает на хронический гиперпластический кандидоз, но не поддается терапии, то следует выполнить биопсию, чтобы исключить возможность наложения C. albicans на эпителиальную дисплазию (лейкоплакию), плоскоклеточный рак или красный плоский лишай.
Ангулярный хейлит — диагноз ставится на основании клинической картины и подтверждается ретроспективно после положительного ответа на противогрибковую терапию.
Ромбовидный глоссит — диагноз ставится на основании клинической картины. В случае сомнений, диагностику дополняют биопсией.
Все формы кандидоза, как правило, диагностируют по клинической картине. В случае сомнений, дополняют лабораторными методами исследования.
Подтверждение диагноза при помощи лабораторных методов проводится:
Если клиническая картина не является типичной.
Если нет положительной динамики от проведённой терапии.
Если пациент ранее принимал противогрибковые препараты и имеет сопутствующие заболевания.
Что делать при отсутствии ответа на лечение или постоянных рецидивах?
Отсутствие ответа может быть вызвано плохой комплаентностью пациента. Нужно проверить соблюдает ли пациент рекомендации (очищает ли протез, принимает ли указанные препараты в назначенной дозировке).
Пересмотреть методы лечения. Возможно следует провести посев с определением чувствительности к антимикотикам и назначить другой препарат. Резистентность к флуконазолу является преимущественно следствием предыдущего многократного и длительного его воздействия или других азолов.
Пересмотреть правильность постановки диагноза.
Следует заподозрить возможное сопутствующее заболевание при постоянных рецидивах, особенно у взрослых пациентов, у которых нет очевидных факторов риска. Проведите дополнительные методы диагностики (анализы на ферритин, В12, B9 — фолиевую кислоту, включая ОАК, гликилированный гемоглобин, анализ на ВИЧ) для определения сопутствующего заболевания (ВИЧ, сахарный диабет, заболевания системы крови).

Итоги
1.Чаще всего клинические проявления различных форм кандидоза яркие и специфические. Для диф. диагностики кандидоза от других заболеваний СОР обычно достаточно сбора анамнеза и полноценного осмотра «глазами». Поэтому хорошее знание клинических форм является первым и важным шагом в диагностике.
2.Противогрибковая терапия может и чаще всего должна назначаться без проведения лаб. диагностики, т.е. на основании клинической картины.
3.Не нужно лечить «мазок». Положительный результат лаб. исследования без клинической картины кандидоза не является подтверждением диагноза и не является показанием к назначению противогрибковый терапии.
4.В то же время, явная клиническая картина кандидоза с отрицательным результатом лаб. исследования не означает, что кандидоза нет. Учитывайте форму кандидоза (при эритематозном кандидозе нет белого налёта и соответственно нет достаточного количества биоматериала для анализа), стадию заболевания (поражения не в активной фазе могут не содержать большого количества Candida spp.), место забора материала, ранее принимаемую терапию и возможности лаборатории. Все это может дать ложноотрицательный результат. При явной клинической картине кандидоза (даже без лабораторного подтверждения) проводим соответствующее лечение.
Источники
1.Oropharyngeal candidiasis in adults — Carol A Kauffman, MD — UpToDate Literature review current through: Feb 2022, last updated: Oct 05, 2021.
2.Oral Microbiology: Isolation and identification of candida from the oral cavity.
3.Diagnosis and management of oral candidosis.
4.A Practical Guide to the Management of Oral Candidiasis in Patients with Plaque Psoriasis Receiving Treatments That Target Interleukin-17.
5.Isolation and identification of candida from the oral cavity.
6.Clinical Practice Guideline for the Management of Candidiasis: 2016 Update by the Infectious Diseases Society of America.
7.Candidiasis: Red and White Manifestations in the Oral Cavity.
8.Usefulness of culture test and direct examination for the diagnosis of oral atrophic candidiasis.
9.Diagnosis and Management of Oral Candidiasis.
10. Color atlas of oral and maxillofacial diseases 2019 Brad W. Neville, Douglas D. Damm, Carl M. Allen, Angela C. Chi ст. 126-131.
11.Diseases of the Oral Mucosa Study Guide and Review 2021 Enno Schmidt ст. 321-326.
12.Oral Pathology: Clinical Pathologic Correlations Seventh Edition 2017 Joseph A. Regezi, James J. Sciubba, Richard C.K. Jordan ст. 104-108
13.EAOM Handbook First Edition ст. 25-33, 168-179.
14.The ADA Practical Guide to Soft Tissue Oral Disease Second Edition 2018 ст. 37-38, 53-56.
15.Burket’s oral medicine Thirteenth Edition 2021 Michael Glick, Martin S. Greenberg, Peter B. Lockhart, Stephen J. Challacombe — ст. 89-97
16.Cawson’s Essentials of Oral Pathology and Oral Medicine Ninth Edition 2017 E.W. Odell — ст. 244-254
17.Oral and Maxillofacial Pathology Fourth Edition 2016 Brad W. Neville, Douglas D. Damm, Carl M. Allen, Angela C. Chi ст. 191-200.
Материал подготовлен доктором Анной Трандафиловой (автором канала Стомат.ежедневник), редактор — Марина Вишнякова
