При лечении пародонтита функция жевания — это один из важных параметров, который следует учитывать. Недавно он был включен в классификацию заболеваний пародонта как отягощающий фактор, определяющий необходимость комплексной реабилитации пациента с пародонтитом.
Функция жевания. Актуальность
Отсутствие лечения пародонтита приводит к прогрессирующей потере зубов, что имеет последствия для жевательной функции. Недавние исследования показали более низкую активность некоторых жевательных мышц и снижение силы при кусании у пациентов с пародонтитом. В других работах была обнаружена связь между жевательной функцией и общим состоянием здоровья, выраженное в изменении частоты сердечных сокращений, кровотока и функций мозга.
Недостаточная функция жевания может привести к снижению потребления фруктов и овощей, и как результат, недостаточному поступлению необходимых веществ в организм.
При лечении пародонтита жевательная функция — это один из важных параметров, который следует учитывать. Недавно он был включен в классификацию заболеваний пародонта как отягощающий фактор, определяющий необходимость комплексной реабилитации пациента с пародонтитом. Поскольку жевательная функция оказывает значительное влияние на качество жизни пациентов, представляется разумным анализировать результаты лечения, сообщаемые непосредственно пациентами, наравне с параметрами, связанными с собственно заболеванием. Это важно, чтобы иметь возможность давать конкретные рекомендации по терапии.
Для исследования жевательной функции рекомендуется сочетание объективной и субъективной оценки. Жевательная способность- это субъективная оценка жевательной функции пациентом, оцениваемая с помощью интервью или специальных опросников, таких как опросник качества жевательной функции (QMF). Жевательная эффективность – это объективная оценка, определяемая как “усилие, необходимое для достижения стандартизированной степени измельчения” (например, использование жевательной резинки HueCheck разных цветов, при этом осуществляется анализ смешивания цветов двух жевательных резинок).
Цели. Материалы и методы исследования
Целью этого пилотного перекрестного исследования было изучение клинических исходов и результатов лечения, связанных прежде всего с пациентом относительно объективной жевательной эффективности (OME) и субъективным качеством жевательной функции (QMF) у пациентов с пародонтитом, проходящих поддерживающую пародонтальную терапию.
Материалы и методы
• В этом перекрестном пилотном исследовании приняли участие 224 пациента, проходивших поддерживающую пародонтальную терапию в течение 2 лет
• Все обследования проводились студентами-стоматологами четвертого курса, которые проходили предварительный инструктаж. Регистрировались следующие клинические параметры пародонта: глубина зондирования (PPD), клинический уровень прикрепления (CAL), кровоточивость при зондировании (BoP), индекс гигиены по Quigley-Hein (QHI) и подвижность зуба
• Объективная оценка жевательной эффективности (HueCheck- жевательная резинка), основанная на анализе смешения цветов голубой и розовой жевательной резинки
— две части жевательной резинки соединялись вручную после смачивания их водой. Далее их помещали на язык пациента. Пациентов просили выполнить 20 циклов жевания без ограничения по времени, советовали жевать “как можно чаще” и разрешали менять стороны жевания
— жвачку извлекали и отправляли на анализ
— жевательную функция оценивалась с помощью оптико-электронного анализа с использованием программного обеспечения ViewGum, жевательная резинка сканировалась с двух сторон
— после преобразования в цветовое пространство HSI дисперсия оттенка цвета (VOH) была рассчитана программным обеспечением
— VOH считается мерой жевательной активности по причине связи этого параметра с количеством жевательных циклов. Высокие значения VOH являются результатом плохого смешивания цветов, в то время как адекватное жевание приводит к хорошему смешению цветов и, следовательно, низким значениям VOH
• Субъективное качество жевательной функции оценивалось с помощью опросника QMF, который состоял из 29 вопросов, связанных с частотой и сложностью пережевывания различных видов пищи в предыдущие две недели
• Качество функциональных окклюзионных узлов (OUs) определялось как одна пара антогонирующих естественных, восстановленных или протезированных жевательных зубов (дистальнее клыков).
Результаты исследования
• Всего было обследовано 224 пациента, получавших поддерживающую пародонтальную помощь (SPC) в среднем по 10 назначений SPC. Среднее значение QHI среди участников составил 1,4 ± 1,7. Среднее значение PPD составил 2,5 ± 0,5 мм, BoP-10,7 ± 9,8%, а средний уровень прикрепления-4,2 ± 1,2 мм
• При пародонтите IV стадии отмечались более высокие значения ОМЕ (0,2) по сравнению со стадиями I, II и III (0,1). При пародонтите IV стадии также регистрировались самые высокие значения QMF (35,3 ± 26,9) по сравнению с I стадией (26,7 ± 24,1), II стадией (26,6 ± 17) и III стадией (19,6 ±10,6)
• Наблюдалась значимая корреляция между OME и QMF
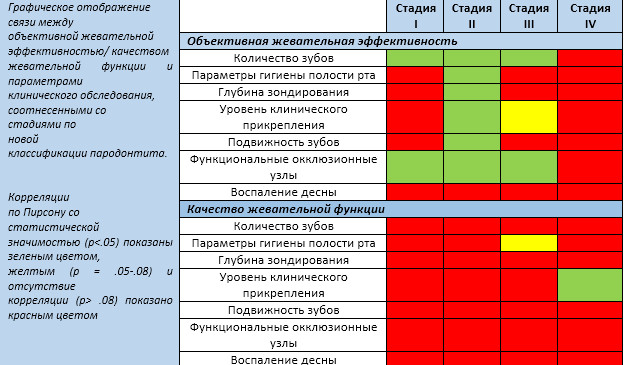
• Анализ показал значимую корреляцию между ОМЕ и количеством зубов, гигиеной полости рта, средним уровнем прикрепления, средней глубиной зондирования, максимальной подвижностью зубов и функциональными узлами (OUs), при этом не было отмечено никакой корреляции с BoP. Самая высокая корреляция была отмечена с OUs (0,423)
• Самая выраженная корреляция параметров наблюдалась при II стадии пародонтита, тогда как при IV стадии ни один из собранных параметров не был связан с ОМЕ
• QMF показал корреляцию только с количеством зубов и функциональными узлами (OUs), без заметной корреляции со всеми остальными параметрами
• Регрессионный анализ показал, что количество OUs влияет на ОМЕ (р=0,012), в то время как QMF влияет на PPD (р=0,045) и стадию пародонтита (р=0,013)
Выводы
Среди пациентов с пародонтитом OME и QMF были связаны друг с другом.
При пародонтите IV стадии отмечались самые высокие значения для обоих методов исследования.
• Клинические параметры состояния пародонта, кроме BoP, влияли на ОМЕ, особенно при II стадии пародонтита.
• Количество зубов и OUs связаны с QMF, в то время как параметры состояния тканей пародонта не показали четкой корреляции.
• Исследование показало, что OME и QMF являются перспективными параметрами для оценки жевательной функции у пациентов с пародонтитом. Однако прямой клинический вывод сделать нельзя.
Ограничения в исследовании
-Для студентов-экзаменаторов не было представлено никаких калибровочных значений
-Пародонтальная диагностика была проведена в соответствии с классификацией 1999 года, а новая (2018) классификация была использована ретроспективно.
-Было бы полезно знать количество пациентов с процентом BoP ≥10% и PPD ≥ 4 мм с BoP, чтобы выделить пациентов с нестабильным пародонтитом (Chapple et al., 2018).
-Жевательная дисфункция является одним из факторов, определяющих необходимость комплексной реабилитации (Papapanou et al.,2018). Точно не определено, были ли пациенты, которые уже прошли реабилитацию, типы протезов, которые были у пациентов, и были ли они удалены во время теста QMF.
-Имеются ограниченные данные о четко определенной дисперсии значений оттенка (VOH) для измерения адекватной эффективности жевания.
По материалам «Mastication in patients with periodontitis» Anna Greta Barbe, Simin Javadian, Thea Rott, Isabel Scharfenberg, Helena Caterina Deborah Deutscher, Michael Johannes Noack, and Sonja Henny Maria Derman
