В настоящем обзоре предлагаются изменения в существующей системе классификации заболеваний тканей десны и дается обоснование того, чем она отличается от системы классификации 1999 года.
Важность обзора связана с тем, что воспаление десен в ответ на накопление бактериального налета (микробной биопленки) считается ключевым фактором риска возникновения пародонтита. Таким образом, контроль воспаления десны имеет важное значение для первичной профилактики пародонтита.
Клинические характеристики, общие для воспалительных заболеваний десен, вызванных зубным налетом, включают: а) клинические признаки и симптомы воспаления, которые ограничиваются десной б) обратимость воспаления путем удаления или разрушения биопленки в) наличие высокой бактериальной нагрузки для инициирования воспаления г) системные модифицирующие факторы (например, гормоны, системные нарушения, лекарственные препараты), которые могут изменять тяжесть воспаления, вызванного зубным налетом д) стабильный (т. е. неизменяющийся) уровень прикрепления на пародонте, который мог иметь или не иметь в прошлом потерю прикрепления или альвеолярной кости.
Упрощенная классификация данных состояний включает: 1) введение термина “начальный гингивит”; 2) описание распространенности и тяжести воспаления; 3) описание распространённости и тяжести разрастания (гипертрофии) десны; 4) сокращение категорий в классификации заболеваний десен, вызванных биопленкой.
Таким образом, вызванное биопленкой воспаление тканей десны модифицируется различными системными и местными факторами. Соответствующее вмешательство имеет решающее значение для профилактики пародонтита.
Гингивит, вызванный биопленкой может иметь различные признаки и симптомы воспаления, которые локализуются в тканях десны и инициируются накоплением микробной биопленки на поверхности зубов. Даже когда уровень биопленки минимален, в тканях десны присутствует воспалительный инфильтрат как часть физиологического иммунного надзора.
Начало развития гингивита происходит, если биопленка накапливается в течение нескольких дней или недель без нарушения или ее удаления, из‐за потери симбиоза между биопленкой и иммунной система организма хозяина, что приводит к развитию дисбактериоза (дисбиоза). Различные системные факторы, включая эндокринопатии, гематологические состояния, диету и лекарственные препараты, могут модулировать ответную воспалительную реакцию.
Гингивит, ассоциированный с дентальной биопленкой и/или эндокринными колебаниями, лекарствами, системными заболеваниями и проблемами с питанием проявляет несколько существенных характеристик. К универсальным особенностям этих состояний относятся: клинические признаки и симптомы воспаления, которые присущи свободной и прикрепленной десне и не выходят за пределы мукогингивального соединения; обратимость воспаления за счет разрушения целостности/удаления биопленки; наличие высокой бактериальной нагрузки бляшки для инициирования и / или усугубления тяжести поражения (хотя это варьируется у разных людей); стабильный (то есть неизменный) уровень прикрепления пародонта, который имел (или не имел) потерю прикрепления и убыль альвеолярной кости в прошлом. Воспаление тканей десны рассматривается как необходимая предпосылка для последующего развития пародонтита и прогрессирующей потери прикрепления вокруг зубов. Таким образом, лечение гингивита является первичной профилактикой по отношению к пародонтиту и вторичной профилактикой по отношению к рецидиву пародонтита.
Материалы и методы составления данного обзора
Данный обзор систематизирует и обновляет данные, приведенные в предыдущей классификации заболеваний пародонта, ассоциированных с дентальной биопленкой, 1999 года. Литературный поиск проводился с использованием ресурса PubMed по фразам “заболевания десен” или “гингивит” и другим родственным терминам, таким как “микробиота”, “ половые стероидные гормоны”, “гипергликемия”, “дентальное протезирование”. Использовались систематические и описательные обзоры, а также оригинальные научные статьи, опубликованные после 1999 года. Кроме того, использовался ручной поиск для выявления дополнительных первичных исследований. Исследования, касающиеся заболеваний пародонта, не вызванные биопленкой, не рассматривались.
Некоторые из ссылок, использованные в классификации 1999 года, были повторно проанализированы. Кроме того, статьи, связанные с терминами “гингивит”, были получены с помощью системы Medline и окончательно отобраны на основе обсуждения авторов и дополнены предложениями сопредседателей группы.
Гингивит, вызванный биопленкой
Гингивит, вызванный биопленкой- это воспалительная реакция тканей десны, возникающая в результате скопления бактериальных биопленок выше или ниже десневого края. Это заболевание непосредственно не вызывает потерю зубов, однако лечение гингивита является основной профилактической стратегией для предотвращения пародонтита. Эпидемиологические данные показали, что гингивит, вызванный биопленкой, распространен во всех возрастных группах и считается наиболее распространенной формой заболеваний пародонта. Начальные изменения от здоровой десны к гингивиту клинически могут не определяться, также возрастают научные споры о клинических порогах для определения физиологического и патологического воспаления.
Однако по мере того, как вызванный бляшкой гингивит прогрессирует до более сформированной формы этого заболевания, клинические признаки и симптомы становятся очевидными. Вызванный бляшкой гингивит начинается на десневом крае и может распространяться по всей оставшейся десне. Пациенты могут отмечать симптомы, которые включают кровоточивость при чистке зубов, кровь в слюне, отек и покраснение десны, а также неприятный запах изо рта при резвившейся форме заболевания.
Интенсивность клинических признаков и симптомов может варьироваться в зависимости от пациента, а также отличаться внутри зубного ряда.
Самые распространенные клинические признаки гингивита, вызванные биопленкой, включают эритему, отек, кровоточивость, болезненность и разрастание.
На тяжесть течения гингивита, индуцированного биопленкой, может влиять анатомия зуба и корня, реставрации и состояние эндодонта, а также другие факторы, связанные с зубом. Рентгенографический анализ и / или зондирование уровня прикрепления у пациентов лиц с таким гингивитом, как правило, не выявляет потерю опорных структур. Гистопатологические изменения включают удлинение ретикулярных гребней в соединительную ткань десны, васкулит кровеносных сосудов, прилегающих к соединительному эпителию, прогрессирующее разрушение коллагеновой сети с изменениями типов коллагена, цитопатологические изменения резидентных фибробластов и прогрессирующее воспаление и инфильтрация клетками иммунной системы.
Несмотря на то, то последние исследования предполагают, что бактериальные ассоциация, ассоциированные с гингивитом, отличаются от таковых при пародонтите и состоянии здоровья, дальнейшие исследования необходимы для четкого определения микробного сообщества при гингивите. В этом отношении гингивит — это неспецифическое воспалительное заболевание, вызванное биопленкой, концепция которого остается неизменной с 1999 года.
Молекулярные характеристики или структура десневого транскриптома (то есть сумма всех мРНК, экспрессируемых генами, обнаруженными в десне) при гингивите, вызванном биопленкой, были тщательно изучены со времени последней классификации. Поскольку транскрипты мРНК не всегда переводятся в белки, важно понять, какие транскрипты экспрессируются в виде белков и причинно связаны с началом воспаления в десне, а какие являются факторами риска или предикторами риска воспаления десневых тканей.
В настоящее время было зафиксировано несколько биологических изменений в транскрипции генов от невоспаленных до воспаленных тканей десны, а также последовательные группы изменений.
Процесс включает в себя: 1) взаимодействие хозяин-бактерия, включая, но не ограничиваясь, молекулами распознавания микробных образов; 2) хемотаксис клеток хозяина; 3) фагоцитоз и дегрануляцию; 4) новые клеточные/молекулярные пути передачи сигналов, включая, но не ограничиваясь, цитокиновой сигнализацией и клеточной адгезией; 6) ответ Т-лимфоцитов; 7) ангиогенез; и 8) эпителиальный иммунный ответ.
В то же время транскирптом десны только начинается изучаться в связи с процессом воспаления тканей десны.
Гингивиты на редуцированном пародонте
После активного активной терапии пародонтита, ткани пародонта не имеют признаков воспаления, но имеются редукция уровня прикрепления соединительной ткани и высоты альвеолярной кости. Гингивит, ассоциированный с биопленкой, на редуцированном пародонте характеризуется возвращением бактериально-индуцированного воспаления, на десневом крае уже редуцированного пародонта без признаков прогрессирующей потери прикрепления (т. е. отсутствие признаков активного заболевания).
Общие клинические и микробиологические данные при этом такие же как и при гингивите, ассоциированном с биопленкой, при интактном пародонте, за исключением
уже существующей потери прикрепления и, следовательно, более высоком риске
пародонтита, если нет профессиональных, специально подобранных схем поддерживающей терапии.
Модифицирующие факторы для гингивита, вызванного биопленкой
Гингивит, спровоцированный воздействием половых гормонов
Гомеостаз в тканях пародонта включает сложные, многофакторные эндокринные взаимоотношения. Накопились данные, свидетельствующие о том, что половые гормоны (эстроген, прогестерон и тестостерон) регулируют ответные реакции со стороны тканей пародонта, в то или иное время в течении жизни человека.
При эндокринотропных состояниях бактерии биопленки в сочетании с повышенным уровнем стероидных гормонов необходимы для выработки воспалительной реакции со стороны тканей десны. Состав искомой флоры до конца не выяснен, поэтому бактериологический анализ при гингивите, связанном с воздействием со стороны эндокринной системы, на данный момент не представляется значительным. Следующие состояния могут модифицировать гингивит, вызванный биопленкой, но сами по себе диагнозом не являются.
Пубертатные состояния
На частоту и тяжесть течения гингивита у подростков оказывают влияние различные факторы, в том числе уровень биопленки зубного налета, кариес, ротовое дыхание, скученность зубов и их прорезывание. Однако резкое повышение уровня стероидных гормонов в период полового созревания оказывает кратковременное влияние на воспалительный статус тканей пародонта.
В ряде исследований было продемонстрировано увеличение случаев воспаления десны в пубертатном периоде у обоих полов, без сопутствующего повышения уровня бляшек.
Хотя пубертатный гингивит имеет множество клинических особенностей гингивита, связанного с биопленкой, именно склонность к развитию выраженных признаков воспаления десен при наличии относительно небольшого количества зубного налета в течение пубертатного периода является ключом к дифференциальной диагностике этого состояния.
Менструальный цикл
В некоторых исследованиях и отчетах сообщается значительных и выраженных воспалительных изменениях в десне во время менструального цикла.
Однако большинство клинических исследований показали, что во время овуляции наблюдаются лишь незначительные воспалительные изменения.
Более конкретно, было показано, что поток десневой жидкости увеличивается по крайней мере на 20% во время овуляции у более чем 75% обследованных женщин, а другие исследования также показали умеренные изменения у женщин с уже существующим воспалением тканей пародонта. Хотя существует очень небольшая группа женщин, которые чрезвычайно чувствительны к гормональным изменениям в тканях пародонта во время менструального цикла, у большинства женщин с гинигвитом, обусловленным менструальным циклом, клинически никаких признаков обнаружено не будет.
Беременность
Во время беременности распространенность и тяжесть гингивита, как сообщается, повышены и часто не связаны с количеством присутствующего зубного налета.
Как показывают большинство исследований распространенность и тяжесть воспаления десны значительно выше у беременных по сравнению с теми же пациентками после родов, хотя показатели гигиены оставались одинаковыми между двумя этими группами пациенток.
Кроме того, глубина зондирования становится больше, кровоточивость при зондировании и кровоточивость при чистке зубов также увеличивается, а поток десневой
жидкости повышается у беременных женщин. Течение ассоциированного с беременностью гингивита сходно с обычным гингивитом, кроме склонности к развитию выраженных признаков воспаления при наличии относительно небольшого количества зубного налета во время беременности.
Беременность также может быть связана с образованием специфических пиогенных гранулем. Эта тема подробно рассматривается в работах Holmstrup et al.
Оральные контрацептивы
Оральные контрацептивы ранее ассоциировались с воспалением десны и ее разрастанием.. В ранних исследованиях было показано, что воспаление или увеличение объема десны уменьшалось, когда применение оральных контрацептивов было прекращено или их дозировки существенно уменьшены. Особенности гингивита, связанного с оральными контрацептивами у женщин в пременопаузе, были сходны с обычным гингивитом, за исключением склонности к развитию выраженных признаков воспаления десны при наличии относительно небольшого количества налета у женщин, принимающих эти гормоны. Современные концентрации пероральных контрацептивов значительно ниже первоначальных доз, о которых сообщалось в ранних клинических исследованиях, и известно, что современные препараты не вызывают клинических изменений в тканях пародонта, о которых сообщалось при приеме высоких доз контрацептивов.
Гингивит, вызванный биопленкой и усиленный действием местных факторов полости рта
Гипергликемия, гематологические злокачественные новообразования и дефицит питательных веществ представляют собой довольно разнообразную совокупность системных состояний, которые могут воздействовать на ткани десны. При специфических системных состояниях, таких как гипергликемия, острый лейкоз и/или дефицит витамина С, бактерии биопленки необходимы для формирования реакции в виде воспаления со стороны тканей десны.
Гипергликемия
Гингивит часто обнаруживается у детей с плохо контролируемым сахарным диабетом 1 типа, при этом уровень гликемического контроля может быть более важным в определении тяжести воспаления десен, чем качество и количество биопленки. У взрослых с сахарным диабетом гораздо труднее обнаружить влияние этого эндокринного заболевания на ткани десны, и имеются лишь ограниченные доказательства, поскольку большинство исследований оценивали воспаление десен в связи уже с потерей прикрепления.
Лейкемия
Оральные проявления острой лейкемии были описаны в литературе. Они представлены шейной лимфаденопатией, петехиями, язвами в полости рта, а также воспалением тканей десны и её разрастанием. Признаками воспаления в тканях десны при этом является отечность, рыхлость десневого края, а также изменение цвета от красного вплоть до тёмной фиолетового. Кровоточивость десны при этом является основным признаком у пациентов с лейкемии и часто может быть первичным признаком и\ или симптомам у 17.7 % и у 4.4 % пациентов с острой или хронической лейкемией соответственно.
Кровоточивость по причине тромбоцитопении или снижение факторов свёртывания крови также может присутствовать при некоторых формах лейкемии таких как миелодисплазия в качестве первичного признака. О разрастании десны также сообщалось во многих исследованиях, первично кровоточивость начинается в области межзубных сосочков, далее распространяется на маргинальный край десны, а затем на прикреплённую. Разрастание десны формируется по причине инфильтрации тканей десны лейкемическими клетками. Хотя местные раздражители могут предрасполагать к обострению со стороны десны при лейкозе, они не являются предпосылками для образования очагов поражения в полости рта.
Курение
Эпидемиологические данные показывают, что курение является одним из важнейших факторов, связанных с образом жизни человека, ассоциированным с заболеваниями пародонта. При этом как общие так и местные факторы воздействия при курениb сигарет стоит серьезно рассматривать. Вдыхаемый сигаретный дым всасывается из капилляров через легочный альвеолярный эпителий и поступает в системный кровоток, тогда как прямое воздействие вдыхаемого сигаретного дыма на ткани пародонта вызывает вазоконстрикцию микроциркуляторного русла пародонта и фиброз десен, который часто наблюдается у курильщиков. Несмотря на то что скопление налёта и прогрессирование заболевания может усугубляться курением, эти пациенты имеют небольшое количество симптомов и признаков патологии, так как курение может маскировать течение гингивита.
Недостатки в питании
Точная роль питания в инициации или прогрессировании заболеваний пародонта еще не выяснена, что приводит к скудости имеющейся информации о влиянии почти всех видов дефицита питательных веществ на ткани пародонта человека. Единственный недостаток питания, который оказывает хорошо изученное воздействие на пародонт, — это недостаток аскорбиновой кислоты (то есть витамина С). Несмотря на то, что цинга является необычным явлением в районах с адекватным питанием, некоторые группы населения, придерживающиеся ограниченного рациона питания (например, дети из малообеспеченных социально-экономических семей, престарелые, помещенные в специальные учреждения, и алкоголики) имеют риск развития этого состояния. Хотя не обсуждается назначение аскорбиновой кислоты для поддержания здоровья тканей пародонта, её отсутствие в тканях десны может выражено не провялятся (при отсутствии явных признаков цинги). В том случае если эти признаки определяются то они не сильно отличаются от клинических симптомов гингивита, ассоциированного с биопленкой.
Гингивиты, вызванные биопленкой и усиленные действием местных факторов полости рта
Начало и прогрессирование воспаления тканей десны может быть изменено / усугублено различными оральными (местными) факторами.
Выступающие поддесневые края реставраций
Поддесневое прилегание и край реставрации очень важны для контроля гигиены на некоторых участках и это в свою очередь связано со здоровьем десен. Хотя клинические данные по этому вопросу с высоким уровнем доказательной базы отсутствуют , была подтверждена концепция о том, что края реставрации, расположенные апикальнее края десны, могут наносить вред здоровью тканей десны. Это в свою очередь подтверждено 26 летним продольным исследованием. Выступающие поддесневые края реставраций
способствуют развитию гингивита за счет увеличения местного накопления бактериального налета. Таким образом, поддесневые края реставрации должны быть тщательно пришлифованы, чтобы свести к минимуму скопление зубного налета.
Гипосаливация
Ксеростомия-это симптом, вызванный ощущаемым недостатком слюны в полости рта, а не диагноз как таковой; следовательно, термин “гипосаливация” используется здесь в качестве диагностического термина. Известно, что некоторые состояния здоровья/заболевания, такие как синдром Шегрена, тревожный синдром и плохо контролируемый диабет, могут вызывать ксеростомию из‐ за пониженного слюноотделения. Важно отметить, что он часто наблюдается как побочный эффект таких лекарственных препаратов как антигистаминные, противоотечные, антидепрессанты, антигипертензивные. Гипосаливация может вызвать прогрессирующий кариес зубов, нарушение вкуса, неприятный запах изо рта и воспалительные процессы слизистой оболочки полости рта, языка и тканей десны. Сухость в полости рта может ухудшать гигиену и тем самым усугублять течения воспаления в тканях десны.
Разрастание десны, связанные с приемом лекарственных препаратов
Существует целый ряд лекарственных препаратов с доказанным воздействием на размер ткани десны. Лекарственные препараты в первую очередь связанные с увеличением десневой ткани — это противоэпилептические препараты фенитоин и вальпроат натрия, некоторые препараты из группы блокаторов кальциевых каналов (например, нифедипин, верапамил, дилтиазем, амлодипин, фелодипин), иммунорегуляторы (например, циклоспорин) и высокие дозы оральных контрацептивов.
Для ткани десны, подверженных воздействию со стороны лекарственных препаратов, бактерии зубного налёта (биопленки) в сочетание с собственно лекарственным веществом, являются необходимыми условиями для развития воспалительных реакций со стороны тканей десны. Однако, не у всех пациентов, кто принимает те или иные лекарственные препараты происходит ответная реакция в виде разрастания тканей десны. Предполагается, что имеется определённая степень восприимчивости к развитию данного состояния. Более того, у некоторых пациентов с медикаментозным разрастанием тканей десны наблюдается незначительный клинически выраженный гингивит в пораженных участках.
Клинические проявления у пациентов с данным состоянием могут варьировать как внутри группы пациентов так и у отдельно взятого пациента, так как имеется генетическая предрасположенность. К общим клиническим проявлениям можно отнести: склонность к проявления данного состояния в передней группы зубов, распространённость у молодых пациентов, наступления клинических проявлений в течение трёх месяцев применение препарата, первичные клинические проявления в области десневых сосочков. Хотя патология может быть обнаружена на пародонтите как с потерей костной ткани, так и без нее, данное состояние никогда не связано с потерей прикрепления и утратой зубов.
Хотя каждый из этих препаратов создает определённую клиническую картину поражения и гистологические характеристики, на практике они слабо различимы между собой.
Пересмотр системы классификации заболеваний десен, вызванных биопленкой, 1999 года
Вызванный зубным налетом гингивит может возникнуть у любого человека из-за увеличения накопления биопленки, а гингивит может усугубляться системными состояниями. По сравнению с предыдущей классификацией заболеваний тканей десны, вызванных зубным налетом 1999 года, эта классификация несколько упрощена, чтобы представить современное общественное восприятие болезней и здоровья, на которое повлияла наша постоянно расширяющаяся научная база знаний, а также наши культурные, социальные и индивидуальные ценностные суждения.
Подобно классификационной системе 1999 года, вызванные зубным налетом воспалительные состояния десны требуют наличия прежде всего зубного налета в сочетании с клиническими признаками и симптомами воспаления десны в остальном стабильном пародонте. Пересмотр системы классификации заболеваний тканей десны, вызванных зубным налетом, 1999 года, включал четыре компонента: 1) описание степени и тяжести воспаления десны, 2) описание степени и тяжести увеличения десны, 3) сокращение таксономии заболеваний десны и 4) обсуждение вопроса о том, следует ли считать легкий локализованный гингивит заболеванием или вариантом нормы.
Во-первых, распространенность или количество участков десны, имеющих воспаление, можно описать как локализованный или генерализованный процесс. Подобно тому, как описана распространенность хронического пародонтита, гингивит также будет описываться как локализованный, когда поражено < 30% зубов, и генерализованный, когда воспаление в области ≥30% зубов. Кроме того, предлагается рассмотреть вопрос о введении термина “начинающийся гингивит”, когда только несколько участков имеют легкое воспаление, проявляющееся скорее незначительным покраснением и/или прерывистой или «отложенной» линией кровоточивости при зондировании, а не отеком или немедленной непрерывной линии кровоточивости. Начинающийся гингивит можно рассматривать как состояние, которое является частью “клинического здоровья”, но может быстро перейти в локализованный гингивитом, если его не лечить.
Тяжесть или интенсивность воспаления на отдельном участке, зубе или во всем зубном ряду может быть описана десневым индексом, описанным Loe (1967).
Более конкретно, легкое воспаление десны будет представлять собой область с незначительным изменением цвета и небольшим изменением текстуры ткани. Умеренное воспаление десны будет представлять собой область с покраснением, отеком, эффектом глянцевой поверхности, увеличением объема тканей и кровоточивостью при зондировании; тяжелое воспаление будет представлять собой область выраженного покраснения и отека с тенденцией к кровоточивостью при прикосновении, а не при зондировании.
Система классификации гипертрофической формы гингивита, обусловленной приемом лекарственных препаратов требует определения степени тяжести разрастания тканей десны. Несмотря на то, что существует несколько методов для оценки размеров тканей десны, важнейшими моментами при выборе подхода являются простота клинического применения в кабинете и неинвазивность. Распространенность гипертрофического процесса может быть определена как локализованная и генерализованная. Локализованный процесс ограничен одним зубом или группой зубов, в то время как генерализованный соотвествует распространению по всей полости рта. Для того, чтобы считать гипертрофию тканей десны результатом приема лекарственных препаратов, ее размер должен быть больше, чем обычно можно наблюдать от только воспалительной реакции в тканях десны. Легкое увеличение десны включает в себя увеличение гипертрофию сосочка; умеренная гипертрофия включает в себя увеличение десневой сосочек и маргинальную десну, тяжелая стадия гипертрофии включает в себя увеличение десневого сосочка, маргинального края и прикреплённой десны.
Перечень гингивитов, вызванных биопленкой, был сокращен, чтобы точно отразить наиболее распространенные формы, тем самым упростив систему для клиницистов. Для того, чтобы в меньшей степени диагностика зависела от данных представляемых пациентом, медицинского работника, обществом и самим заболеванием, классификация гингивитов сосредоточилась на тех состояниях, которые достаточно легко были клинически идентифицируемы в популяции. Поэтому такие термины, как «ассоциированный с менструальным циклом гингивит», «гингивит, обусловленный приемом пероральных контрацептивов» и «ассоциированный с аскорбиновой кислотой гингивит», были исключены из системы классификации. В частности, гингивит, связанный с менструальным циклом, был удален из классификации, поскольку явные клинические признаки заболевания редко беспокоят женщин. Хотя клинические признаки воспаления десны, которые действительно имеют место, могут быть статистически значимыми, они не имеют выраженного клинического значения и, следовательно, клинически не очевидны для стоматолога. Что касается оральных контрацептивов, то в результате перехода на низкодозированные препараты признаки и симптомы воспаления десен больше не наблюдаются у пациенток.
Если рассматривать цингу, то гингивиты, связанные с этим состоянием, встречается редко и с большей вероятностью кровоточивость будет связана с нарушением поперечных связей коллагена в тканях десны. Возникновение цинги необычно, но может присутствовать, когда существует общее нарушение питания, как это наблюдается в некоторых бедных и слаборазвитых странах.
В промышленно развитых обществах цинга не является распространенной проблемой. Кроме того, даже при рассмотрении дефицита витамина С (то есть случаи, когда концентрация витамина С в плазме крови снижена, но не равна нулю) в популяциях, проявление воспаления в тканях десны незначительно и неотличимо от вызванного бляшкой гингивита.

Значение гингивитов, вызванных биопленкой
Несмотря на то, что различные типы воспаления могут быть признаками конкретного диагноза, вероятно, воспаление само по себе не является диагнозом. Если говорить более конкретно, клинически наличие или отсутствие воспалительной реакции не обязательно должно рассматриваться как признак болезни или здоровья. В различных органах и системах организма воспаление является защитным механизмом, необходимым для выживания индивида. Следует отметить, что формирование воспалительной реакции в тканях десны, вызванное как патогенной биопленкой, так и усиленное колебаниями секреции половых стероидных гормонов, могут представлять собой защитную реакцию организма как локально, так и на системном уровне путем разрушения, снижения количества или создания барьера от болезнетворных организмов.
С другой стороны, отсутствие клинических признаков воспаления не может исключать наличия продолжающегося воспалительного процесса, проявляющегося на гистологическом уровне. Например, во время курения сигарет воспалительная реакция в тканях десны как ответ на скопление зубного налета на поверхности зубов будет слегка приглушена, несмотря на отчетливые паттерны реакции со стороны организма хозяина.
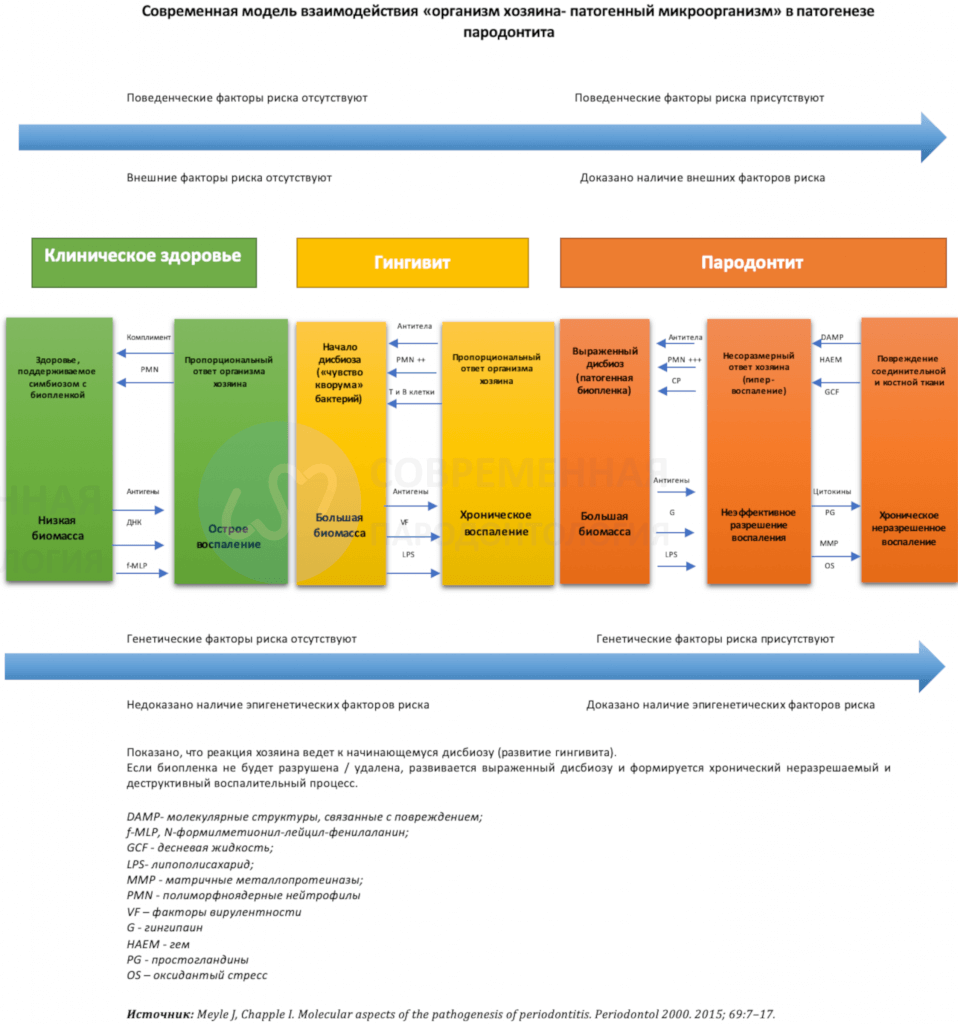
Концепция прогрессирующего нелеченного гингивита, который прогрессирует вплоть до разрушение тканей пародонта сосредоточила внимание на гингивите, вызванном биопленкой и связанных с ним состояниям десен, являющихся частью целого спектра заболеваний пародонта. Хотя эта концепция была распространена во многих клинических исследованиях, показывающими связь между воспалением десны и потерей костной ткани, продольные исследования не показали полной конверсии длительно текущего гингивита в пародонтит. Воспаление в тканях десны ассоциировано с пародонтитом, но это не значит, что все участки пораженные гингивитом будут также поражены деструктивной формой пародонтального заболевания.
Эти данные дают право предполагать, что как и при всех сложных заболеваниях, гингивит может быть достаточной причиной для разрушения пародонта, но недостаточной для развития этого заболевания у всех пациентов. Если говорить точнее, то вопрос можно поставить так- как можно определить, какие воспаленные участки данного конкретного пациента подвержены развитию пародонтита? В настоящее время ответа на этот вопрос нет, но есть предположения, что различия в воспалительной реакции не может быть полностью объяснено количеством или качеством биопленки. Другими словами, предрасположенность к потери прикрепления на воспалённой ткани десны может быть связана со специфической индивидуальной чувствительностью к развитию выраженного воспалительного ответа.
Кроме того, специфические типы воспалительных реакций в тканях десны необходимы для инициации разрушения соединительной ткани, прикрепленной апикальнее к цементно‐эмалевому соединению. Взаимоотношения между здоровьем, гингивитом и пародонтитом сложны и зависят от симбиотической или дисбиотической биопленки, а также от пропорциональности иммунно‐воспалительного ответа хозяина и его способности ликвидировать воспаление.
Вполне вероятно, что, поскольку гингивит является повсеместной эндемической находкой у детей и взрослых во всем мире, а разрушение тканей прикрепления пародонта выявляется только в определенном количестве воспаленных участков и поскольку это обычно неболезненное состояние, не влияющее сильно на функцию, гингивит может быть не болезнью, а вариантом здоровья.
Учитывая, что воспаление является естественным и важным защитным процессом в организме, реальная проблема заключается в том, что, когда обсуждается воспаление тканей десны, неясно, что на самом деле имеется в виду.
Способность клинически определить воспаление десен зависит от довольно поверхностной инструментальной оценки (острота зрения и металлический зонд), в то время как молекулярный подход, идентифицирующий генетические и эпигенетические факторы, прояснил бы, какой тип воспаления присутствует, и определил бы, кто из пациентов подвержен риску будущего разрушения тканей пародонта. По мере развития знаний о воспалении в тканях десны влияние поверхностного воспаления десны на пародонт в целом будет становиться все более понятным.
Дискуссия о фундаментальной природе болезни продолжается из-за динамичного и интерактивного фундамента, связанного с социальными и культурными нормами в сочетании с новой научной информацией.
В результате меняющихся обстоятельств, связанных с пациентом, медицинским работником, клиническими и/или научными сотрудником в области общественного здравоохранения, обществом в целом и самим заболеванием, крайне важно, чтобы пародонтологи продолжали совершенствовать классификацию заболеваний и состояний пародонта на основе фактических данных из существующей базы знаний.
Как следствие стремления улучшить здоровье тканей пародонта, стоматология должна постоянно изучать основную природу заболеваний пародонта, ища новые знания; оценивая то, что мы считаем важным в нашем обществе, в нашей стоматологической специальности и в нас самих; признавая наши ограничения; и размышляя о значимости данных, определений и классификаций.
Заключение
Очевидно, что зубной налет (микробная биопленка) вызывает воспаление тканей десны, а на степень и тяжесть воспаления влияют различные системные состояния и факторы полости рт. Кроме того, зубной налет накапливается быстрее на воспаленных участках десны, чем на невоспаленных, создавая сложные взаимоотношения между биопленкой и иммунно-воспалительной реакцией хозяина.
С другой стороны необходимо отметить, что далеко не все воспалительные очаги обречены прогрессировать до пародонтита. На сегодняшний день, однако, нет научных данных, позволяющих нам диагностировать, какие участки гингивита подвержены прогрессированию в пародонтит. Таким образом, чтобы предотвратить потерю прикрепления и разрушение тканей пародонта, борьба с гингивитом с помощью соответствующего местного терапевтического вмешательства все еще имеет важное значение. В будущем состояние десен может быть диагностировано с помощью объективных аналитических подходов, таких как транскриптомная характеристика и/или классификация эпигенетических изменений.
Материал «Shinya Murakami,Brian L. Mealey, Angelo Mariotti, Iain L.C. Chapple
Dental plaque–induced gingival conditions» переведен авторами проекта «Современная пародонтология», оригинал материала и ссылки на литературу по ссылке.
