Синдром Мелькерсона–Розенталя представляет собой заболевание, характеризующееся триадой клинических признаков: односторонний паралич лицевого нерва, орофациальный отёк и складчатый язык. В этом материале разбирается клинический случай с целью повышения осведомлённости стоматологов общей практики, которые могут первыми столкнуться с проявлениями данного синдрома.
Синдром Мелькерсона–Розенталя — редкое нейро-слизисто-кожное заболевание неизвестной природы. Оно может развиваться в любом возрасте, от раннего детства до поздней взрослости, и диагностируется в первую очередь на основании клинической идентификации триады симптомов: орофациальный отёк, рецидивирующий паралич лицевого нерва и складчатый язык.
В 1928 году Мелькерсон впервые описал пациентку с отёком губ и периодическим параличом лицевого нерва. В 1931 году Розенталь отметил у этих пациентов наличие складчатого языка, и состояние получило название «синдром Мелькерсона–Розенталя».
Олигосимптоматические или моносимптоматические формы встречаются чаще, чем классическая триада, которая наблюдается лишь у 25% пациентов. Наиболее частым моносимптоматическим проявлением синдрома является рецидивирующее увеличение губ, известное как синдром Мишера или гранулематозный хейлит Мишера. Гистологическими признаками данного состояния являются лимфомоноцитарная инфильтрация, неказеозные гранулёмы, многоядерные гигантские клетки и фиброз.
Этиология синдрома остаётся неясной, однако может быть связана с инфекциями, иммунными нарушениями и генетическими факторами. Инфекционные состояния, такие как герпес орофациальной области, могут предшествовать развитию синдрома.
На ранних стадиях отёк, как правило, безболезненный, прерывистый и колеблющийся, но со временем может становиться постоянным.
В дифференциальную диагностику этой формы орофациального гранулематоза входят: ангиоотёк, контактный дерматит, болезнь Крона, саркоидоз, реакция на инородное тело и хронические гранулематозные инфекции. Задержка диагностики встречается часто, и гистопатологическое исследование биоптата из губы может оказаться ключевым для постановки диагноза.
Основным методом лечения является фармакотерапия. Чаще всего применяются кортикостероиды, однако оптимальные дозы и эффективность терапии не стандартизированы на международном уровне.
Клинический случай
Пациентка, 34-летняя женщина из Азии, работающая в сфере здравоохранения, обратилась в отделение челюстно-лицевой хирургии с жалобами на левосторонний отёк лица и лёгкую слабость лицевых мышц. Складчатости языка не отмечалось. Аллергий на лекарства и продукты не было, сопутствующих заболеваний не выявлено, постоянных лекарственных препаратов пациентка не принимала. Наследственный анамнез также был не отягощён.
При первичном осмотре триггеры выявлены не были. Инфекционная природа процесса была исключена, причина отёка оставалась неизвестной. Предположен иммунный генез. Был назначен пробный курс метилпреднизолона 16 мг (по 4 мг 4 раза в день в течение 7 дней), что привело к улучшению симптомов. Это является стандартной дозировкой для лечения отёков лица в данном отделении. Затем дозу снизили до 8 мг метилпреднизолона в день (по 2 мг 4 раза в день) ещё на 7 дней с последующей отменой.
Через 8 месяцев у пациентки возник спонтанный отёк левой части нижней губы после употребления морепродуктов. В течение 7 дней отёк распространился на правую часть нижнюю губу и постепенно затронул всю среднюю часть лица и нижнюю губу. Появилась лёгкая слабость мышц средней и нижней трети лица с обеих сторон. При этом пациентка сохраняла способность поднимать уголки губ (m. levator anguli oris), хотя и с некоторым ослаблением. Полное смыкание глазных щелей сохранялось (шкала House–Brackmann, класс 2), верхняя треть лица не пострадала.
Изначально предполагалась пищевая аллергия. Проведено аллергологическое обследование, однако оно оказалось отрицательным. Пробная терапия антигистаминными препаратами улучшения не дала.
Назначено лечение: преднизолон 10 мг один раз в сутки плюс цетиризин (антигистаминный препарат) в течение недели, что дало заметное, но неполное улучшение.
Пациентке была проведена биопсия малых слюнных желёз губы, при которой обнаружены неказеозные гранулёмы. На данном этапе был заподозрен синдром Мелькерсона–Розенталя. Для исключения других причин неказеозного гранулематоза проведены дополнительные исследования, но значимых факторов выявлено не было.
Был назначен постепенный курс снижения дозы метилпреднизолона, который полностью купировал симптомы в течение 6 недель. После отмены кортикостероидов симптомы отёка лица возобновились. В настоящее время пациентка получает постоянный приём преднизолона по 5 мг в сутки, при этом лёгкая слабость лицевых мышц полностью исчезла.
Обсуждение
Синдром Мелькерсона–Розенталя — редкое заболевание, которое встречается у 0,08% населения. Он характеризуется тремя основными симптомами: орофациальный отёк, паралич лицевого нерва и складчатый язык. Классическая триада наблюдается лишь в 8–18% случаев, чаще у лиц в возрасте 25–40 лет.
Орофациальный отёк — наиболее частый симптом, который часто принимают за ангиоотёк. Чаще всего поражается верхняя губа, в отличие от ситуации с описанной пациенткой. Паралич лицевого нерва встречается у 50–60% пациентов и может предшествовать постановке диагноза на протяжении многих лет. Наименее частый симптом – это складчатый язык, выявляется в 30–35% случаев.
Синдром Мелькерсона–Розенталя является подтипом орофациального гранулематоза, представляющего собой клинико-патологический диагноз. Оба состояния лечатся с применением иммуносупрессивной терапии. Этиология остаётся неясной, что затрудняет диагностику и лечение. Предполагается роль генетической предрасположенности, аллергий и вирусных инфекций. Синдром может проявляться самостоятельно или сочетаться с хроническими заболеваниями, такими как саркоидоз и болезнь Крона. Из-за сложности клинической картины в литературе описывается средняя задержка постановки диагноза до 4 лет.
Гистологическое исследование имеет ключевое значение, особенно в случаях, когда классическая триада симптомов отсутствует. Оно позволяет выявить характерный признак заболевания — неказеозные периваскулярные гранулёмы. Понимание этих особенностей необходимо для правильной диагностики и ведения пациентов.
В связи с неизвестной этиологией на сегодняшний день не существует окончательно доказанных методов лечения. Тем не менее системные кортикостероиды обычно рекомендуются в качестве терапии первой линии, назначаемой короткими курсами для минимизации побочных эффектов. Также предложено применение интраочаговых инъекций стероидов. Сообщается, что комбинация дапсона и местной стероидной терапии является безопасной и эффективной.
В литературе также описано применение и других препаратов, например, такролимуса, пероральный талидомид, дапсон и доксициклин, благодаря их противовоспалительным и иммуномодулирующим свойствам, хотя их эффективность остаётся вариабельной. В резистентных случаях успешно использовались препараты против фактора некроза опухоли, такие как адалимумаб. Этот подход оказался эффективным у пациента с неказеозным гранулематозным хейлитом и неврологическим дефицитом после неудачи лечения стероидами, азатиоприном и метотрексатом.
Антибиотики с противовоспалительными свойствами, например миноциклин, также применялись при гранулематозном хейлите. Редукционная хейлопластика возможна в случаях стабильных и не прогрессирующих поражений. У пациентов с рецидивирующим параличом лицевого нерва может потребоваться декомпрессия лицевого нерва.
Ведение гиперплазии дёсен представляет собой сложную задачу, иногда показана гингивэктомия. Однако после хирургического вмешательства могут возникать рецидивы и обострения.
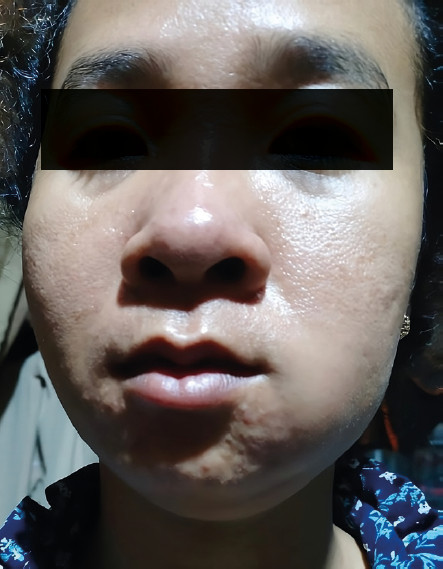
Фото 1. Левосторонний орофациальный отек
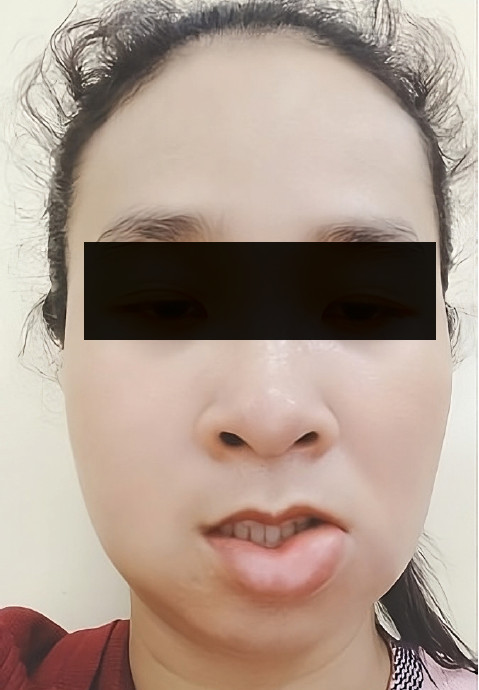
Фото 2. Левосторонний отек нижней губы с частичным поражением правой стороны
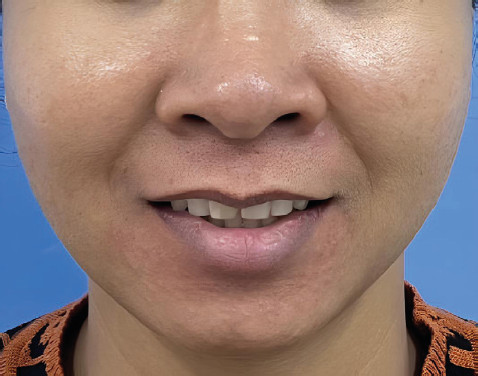
Фото 3. Разрешение орофациального отека
Заключение
Синдром Мелькерсона–Розенталя — это редкое нейро-слизисто-кожное заболевание, характеризующееся вариабельными симптомами, включающими орофациальный отёк, паралич лицевого нерва и складчатый язык. Диагностика затруднена из-за гетерогенности клинических проявлений и неизвестной этиологии, что часто приводит к отсрочке начала лечения. Гистопатологическое исследование играет решающую роль в подтверждении диагноза, особенно при атипичном течении, позволяя выявить неказеозные гранулёмы.
Основным методом лечения остаётся применение кортикостероидов для контроля симптомов, однако окончательного излечения не существует.
Данный клинический случай подчёркивает важность рассмотрения синдрома Мелькерсона–Розенталя у пациентов с рецидивирующим орофациальным отёком и параличом лицевого нерва. Необходимы дальнейшие исследования для лучшего понимания патогенеза заболевания и оптимизации терапевтических стратегий. Повышение информированности медицинских специалистов способствует более раннему распознаванию и улучшению исходов у пациентов с данным синдромом.
По материалам Amit Dattani et al., «Melkersson–Rosenthal Syndrome. A Diagnostic Dilemma«, 2025
