Некротические заболевания пародонта пародонтит представляют собой группу микробных инфекционных воспалительных заболеваний десны и/ или пародонта в целом, которая характеризуется быстрым развитием признаков воспаления, болью и появлением кратерообразных дефектов межзубных сосочков. Хотя данные патологии встречается нечасто, их диагностика в основном основывается на уникальной клинической картине. К предрасполагающим факторам развития относятся плохая гигиена полости рта, курение, неправильное питание, иммуносупрессия (например, при ВИЧ-инфекции, неконтролируемый диабет и рак), а также стресс.
Некротические заболевания пародонта — это микробные неконтагиозные заболевания пародонта, характеризующиеся быстрым развитием признаков воспаления, болевым синдромом и появлением кратерообразных дефектов в области межзубных сосочков. Это состояние было впервые описано еще в 401 году до н.э. и ранее называлось острым некротическим язвенным гингивитом, «траншейным ртом», болезнью Венсана или гингивостоматитом Венсана. В западных странах некротические заболевания пародонта чаще всего диагностируется у военнослужащих и пациентов с ВИЧ. С течением времени распространенность в развитых странах уменьшилась, однако в развивающихся странах это заболевание преимущественно встречается у детей в возрасте от 3 до 10 лет, страдающих от недоедания и принадлежащих к социально-экономически незащищенным слоям населения.
Ранее, в классификации Американской академии пародонтологии (AAP) 1999 года, некротический язвенный гингивит и некротический язвенный периодонтит рассматривались отдельно. Однако в классификации 2017 года оба состояния объединены под общим термином некротические заболевания пародонта, так как они отражают различные стадии одного и того же патологического процесса.
Несмотря на редкость заболевания (менее 1% населения), оно имеет клиническое значение из-за быстрого прогрессирования при отсутствии лечения, что может привести к некротическому стоматиту или номе — патологии, сопровождающейся гангреной мягких и твердых тканей ротовой полости.
Факторы риска развития включают недостаточную гигиену полости рта, курение, неправильное питание, иммуносупрессию (например, при ВИЧ, неконтролируемом диабете, онкологических заболеваниях) и стресс. Питательные вещества, такие как витамины группы B, витамин C и кальций, оказывают значительное влияние на здоровье пародонта. Исследования показали, что антиоксиданты, включая витамины A, C, E, глутатион и мелатонин, могут снижать воспаление тканей пародонта, вызванное реактивными формами кислорода. Например, дефицит витамина C увеличивает риск развития патологии в 7 раз по сравнению с нормальным уровнем витамина C.
Комплекс витаминов группы B также важен для заживления ран при заболеваниях пародонта, а дефицит кальция способствует более тяжелому прогрессированию патологий.
Целью данной публикации было представить клинический случай некротической патологии тканей пародонта у пациента с дефицитом питания, успешно вылеченного нехирургическим методом, что в итоге привело к ремиссии, а также рассмотреть роль питательных веществ в поддержании здоровья пародонта.
Описание клинического случая
22-летняя женщина обратилась с жалобами на «болезненные кровоточащие десны с неприятным запахом изо рта». В анамнезе пациентки указано, что ранее она была госпитализирована после приступа судорог, что было связано с нарушениями в питании. Пациентка сообщила, что является заядлым курильщиком (≥10 сигарет/половина пачки в день), с историей курения около 3 лет. Она также отметила, что переживает стрессовые жизненные события и часто пропускает приемы пищи. Тем не менее, ее основные жизненные показатели были в пределах нормы. В целом, по классификации физического состояния Американского общества анестезиологов (ASA) она была пациентом ASA II.
При осмотре полости рта была выявлены признаки выраженного воспаления десен, язвы и некроз межзубных сосочков, особенно на вестибулярной поверхности передних зубов. Также был отмечен характерный псевдомембранозный налет, спонтанное кровотечение и галитоз.
Пародонтальный осмотр показал глубину зондирования карманов от 1 до 6мм, индекс гигиены 100% и кровоточивость при зондировании (BOP) 86%. При рентгенологическом обследовании была выявлена легкая потеря альвеолярной кости (<15%) в области передних зубов.
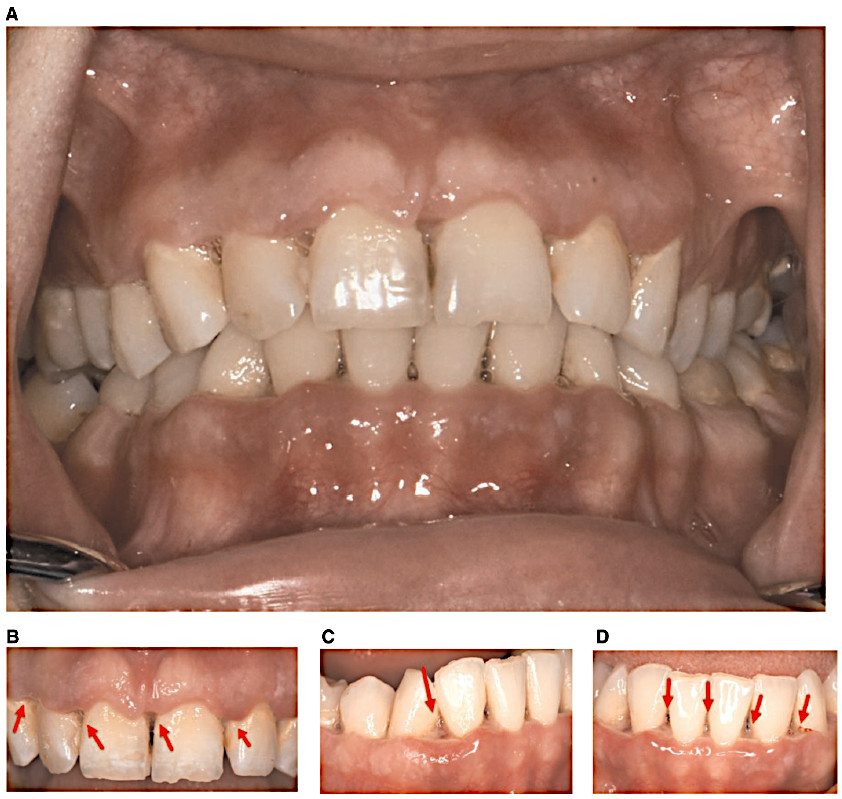
Фото 1. Клиническая картина до начала лечения. Обратите внимание на изъязвления и очаги некроза, а также псевдомембранозный налет в области межзубных сосочков (отмечено стрелками)
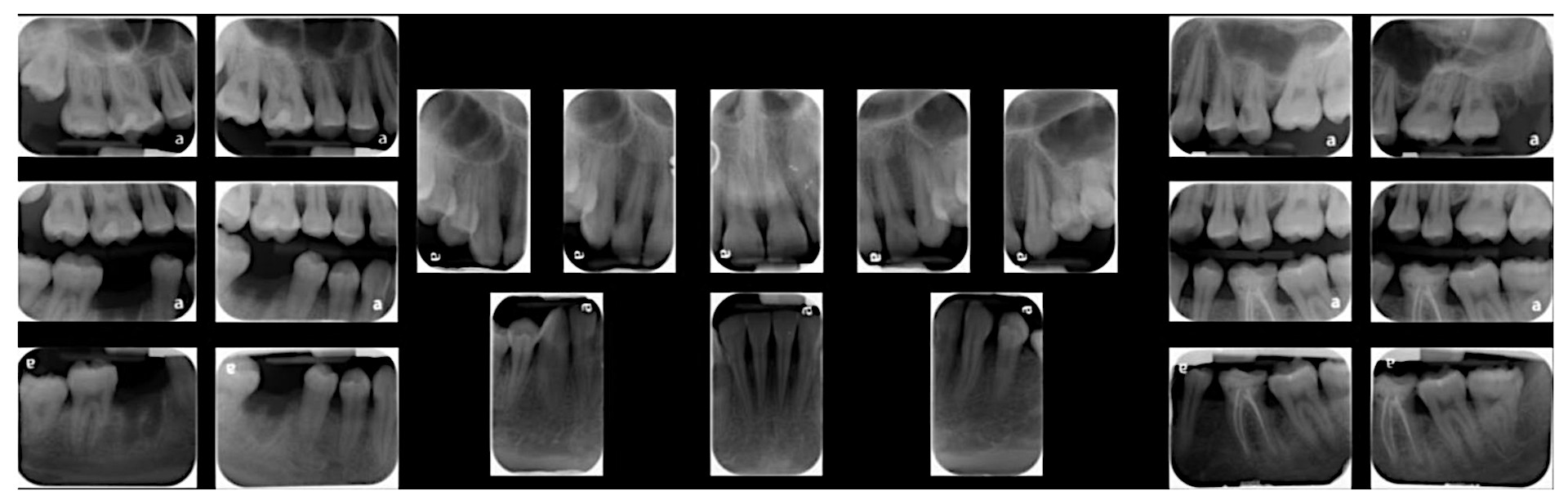
Фото 2. Рентгенологическая картина всей полости рта. Отмечается незначительная потеря костной ткани (менее 15%) в области передних зубов
На основании данных осмотра полости рта и пародонтального обследования пациентке был поставлен диагноз — некротическая патология пародонта, обусловленная дефицитом питательных веществ и курением. Лечение было направлено на устранение основного этиологического фактора, бактерий, а также на улучшение питания и вредных привычек пациентки.
Лечение было разделено на три фазы: острую фазу, нехирургическое лечение существующих заболеваний и фазу поддерживающей терапии. В острую фазу, чтобы остановить прогрессирование заболевания и облегчить состояние пациентки, было проведено механическое удаление зубных отложений с использованием ручных и ультразвуковых инструментов под местной анестезией. Пациентке был назначен 7-дневный курс ибупрофена 600 мг при необходимости, амоксициллина 500 мг трижды в день и полоскание хлоргексидином 0,12% дважды в день для контроля боли и снижения бактериальной нагрузки. Пациентке были даны инструкции по правильной гигиене полости рта с использованием модифицированной техники чистки по Бассу и использования зубной нити.
В фазе лечения существующих заболеваний пациентке было проведено нехирургическое лечение, а именно поддесневая инструментация под местной анестезией, а также усиление гигиенического ухода. Кроме того, были рассмотрены предрасполагающие факторы, а именно рекомендации по изменению поведения/ диеты, включая отказ от курения и сбалансированное питание. Ее лечащий врач изначально назначил мультивитамины с минералами для приема внутрь один раз в день, а позже рекомендовал принимать безрецептурные мультивитамины при последующем визите через месяц. Также пациентку обучили поддерживать регулярное и сбалансированное питание. В отношении отказа от курения пациентке был назначен никотиновый пластырь (пластырь 21 мг/день в первые 6 недель, пластырь 14 мг/день с 7 по 8 недели, и пластырь 7 мг/день с 9 по 10 недели), в результате чего она значительно сократила количество сигарет до 1–2 в день.
Наконец, в фазе поддерживающей терапии, через 2 месяца после нехирургического лечения, были отмечены улучшения в состоянии пародонта пациентки. Десна стали розовыми, плотными, с минимальными признаками воспаления, также было отмечено исчезновение боли и галитоза. Индекс налета у пациентки снизился до 41%, а кровоточивость при зондировании (BOP) составила 14%, что является значительным улучшением по сравнению с исходными значениями (100% для налета и 86% для BOP). Было достигнуто увеличение клинического прикрепления на 1 мм, а исходные глубокие карманы (до 6мм) уменьшились до глубины до 4 мм, что облегчает поддержание гигиены полости рта дома. Некротизированные межзубные сосочки зажили. Межзубные сосочки были немного укорочены на передних зубах, так как у пациентки имелась необратимая потеря костной ткани. В областях без потери кости, где заболевание ограничивалось мягкими тканями, ожидается полное восстановление межзубных промежутков с сосочками, что подчеркивает мысль о важности раннего выявления и лечения некротических заболевания пародонта.
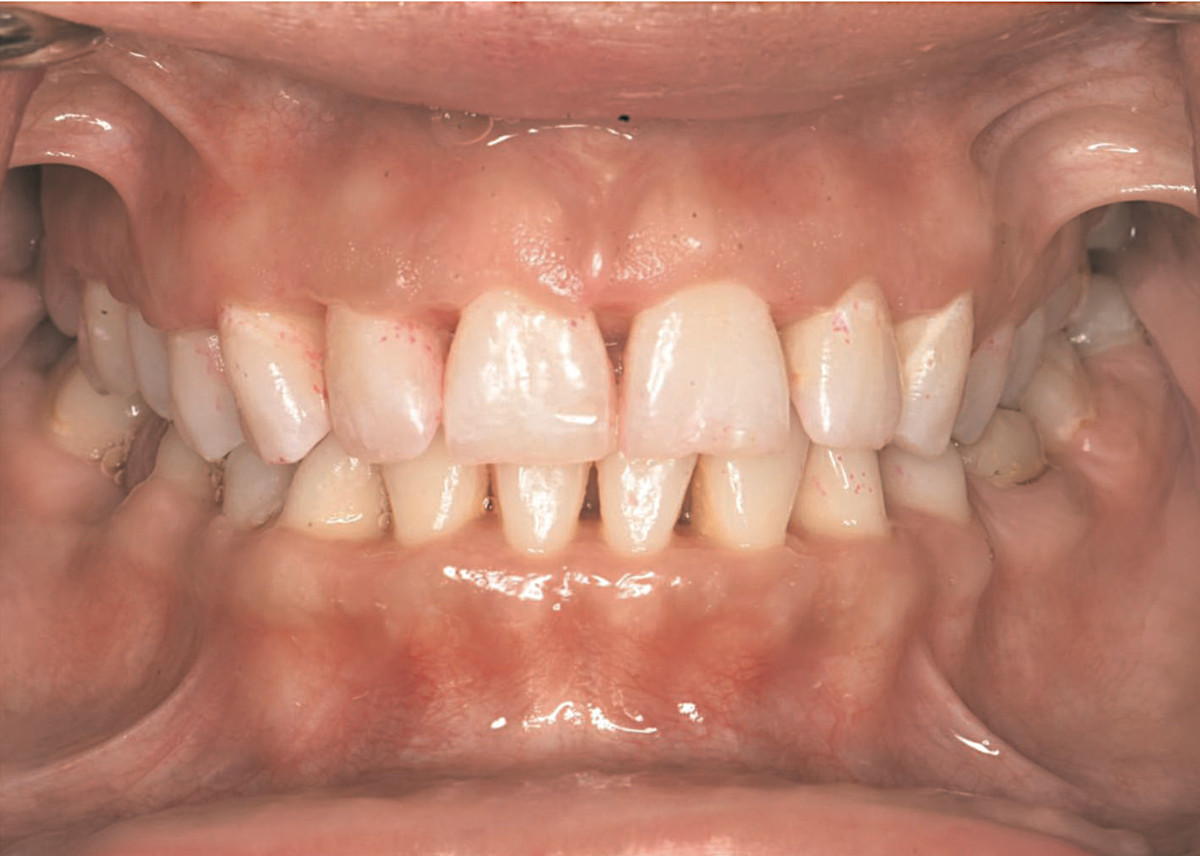
Фото 3. Клиническая картина после лечения. Глубина зондирования после лечения уменьшается до 1-4 мм. Некротизированные сосочки зажили. Межзубные сосочки притуплены в переднем отделе зуба, так как у пациентки была необратимая потеря костной ткани в этой зоне. В боковой области не было потери костной ткани, поэтому отмечается полное отсутствие дефектов
Некротические заболевания пародонта: обсуждение
Диагноз основывается прежде всего на клинических данных и медицинской истории пациента. Однако клиницисты также должны провести дифференциальную диагностику, включая пародонтальные заболевания (например, рецидивирующий гингивит или хронический пародонтит), пузырные заболевания (такие как герпетический гингивостоматит, ангиосаркома десен, гранулематоз и рубцовый пемфигоид), а также системные заболевания или редкие болезни с пародонтальными проявлениями (например, лейкоз или цинга).
Этиология некротических заболеваний пародонта в первую очередь обусловлена оппортунистической инфекцией, в основном ассоциированной с фузобактериями и спирохетами. Более конкретно, микробиота, ассоциированная с этой группой патологий, включает виды Treponema spp, Selenomonas spp, Fusobacterium spp и Prevotella intermedia. Другими этиологическими факторами являются плохая гигиена полости рта, курение, стресс, иммунодефицит и недоедание, особенно дефицит микроэлементов, необходимых для здоровья пародонта.
Комплекс витаминов группы B включает витамин B1 (тиамин), витамин B2 (рибофлавин), витамин B3 (ниацин), витамин B5 (пантотеновую кислоту), витамин B6 (пиридоксин, пиридоксаль, пиридоксамин), витамин B7 (биотин), витамин B9 (фолиевую кислоту) и витамин B12 (кобаламины). Эти витамины необходимы для здоровья пародонта, поскольку участвуют в метаболизме, пролиферации клеток. Дефицит витаминов группы B может проявляться множеством симптомов и заболеваний. Однако наиболее значимым витамином группы B для здоровья пародонта является витамин B12, дефицит которого может привести к кровоточивости десен. Витамин B12 играет важную роль в синтезе ДНК. Таким образом, его дефицит приводит к недостаточному синтезу ДНК и, следовательно, к нарушению созревания красных кровяных клеток, что может вызвать такие заболевания, как анемия, а также пародонтальные симптомы, такие как кровоточивость десен.
Витамин C также важен для здоровья пародонта, так как обладает антиоксидантными свойствами и необходим для синтеза коллагена. Коллаген поддерживает сосуды, поэтому дефицит витамина C приведет к нарушению синтеза коллагена, ослаблению поддержки сосудов и, следовательно, кровоточивости десен. Дефицит витамина C также снижает способность нейтрализовать свободные радикалы, что вызывает воспаление.
Основная функция витамина D заключается в поддержании нормального уровня кальция и фосфора в плазме для обеспечения правильных метаболических функций, минерализации костей и нейромышечной передачи. Он также способствует кишечной абсорбции других важных минералов, таких как кальций, магний, железо, фосфат и цинк. Исследования показали, что дефицит витамина D может привести к воспалению пародонта и замедлить послеоперационное заживление пародонтальных тканей. Также было предложено, что местное использование витамина D помогает в послеоперационном заживлении и остеоинтеграции имплантатов.
Витамин E является важным антиоксидантом. Он нейтрализует свободные радикалы и помогает уменьшить воспаление, вызванное реактивными кислородными видами. Дефицит витамина E может привести к нарушению заживления ран на деснах. Напротив, применение витамина E способствует заживлению пародонтальных тканей после снятия зубного налета и планирования корней.
Витамин K играет важную роль в процессе свёртывания крови, так как он необходим для синтеза факторов коагуляции II (протромбин), VII, IX и X. Дефицит витамина K может привести к кровоточивости десен.
Кальций важен для формирования и поддержания костей и зубов. Недостаток кальция может привести к снижению его уровня в плазме, что стимулирует паращитовидные железы к продукции паратиреоидного гормона, что в свою очередь вызывает остеокластерогенез и резорбцию костной ткани для предотвращения гипокальциемии. Исследования показали, что низкое потребление кальция связано с более тяжелым течением заболеваний пародонта. Добавки кальция, вместе с витамином D, широко используются и связаны с положительными результатами пародонтальной терапии. Местное введение кальция также может улучшить остеоинтеграцию имплантатов.
Магний, как и кальций, важен для формирования и поддержания костной ткани. Он также необходим для метаболизма клеток, так как является кофактором для многих биологических ферментативных реакций. Добавки магния могут положительно повлиять на результаты нехирургического пародонтального лечения.
Железо необходимо для синтеза белков, таких как гемоглобин и ферменты. Дефицит железа может привести к анемии и снижению активности антиоксидантных ферментов, что увеличивает окислительный стресс и способствует ухудшению состояния пародонтальных тканей. Подобным образом, цинк играет важную роль в антиоксидантной активности пародонта, а его дефицит может привести к ухудшению заболевания пародонта у пациентов с сахарным диабетом 2 типа.
Кроме дефицита питательных веществ, стресс и курение являются усугубляющими факторами для развития некротических патологий пародонта в данном случае. Стресс может вызывать повышенную выработку кортикостероидов. Хронически повышенные уровни кортикостероидов из-за стресса могут иметь множество последствий для полости рта, включая, но не ограничиваясь, потерей альвеолярной кости и повышенным риском потери пародонтального прикрепления. Кроме того, P. intermedia, одна из бактерий, ассоциированных с данной группой заболеваний, требует фактора роста для пролиферации, и было показано, что кортикостероиды могут служить таким фактором роста для P. intermedia. Это позволяет предположить, что стресс, индуцированный повышением уровня кортикостероидов, может предоставить питательные преимущества для пролиферации бактерий, специфичных для некротических заболеваний пародонта, таких как P. intermedia, по сравнению с другими бактериями полости рта.
Курение также связано с повышенной частотой и прогрессированием заболеваний пародонта. Механизмы, с помощью которых курение влияет на возникновение и прогрессирование пародонтита, до конца не изучены. Однако предполагается, что курение может воздействовать на иммунный ответ и снижать способность пародонта к заживлению. Также было высказано предположение, что курение может изменять состав микробиоты полости рта, способствуя увеличению числа патогенов, ассоциированных с пародонтитом, аналогично тому, как стресс влияет на микробиоту.
Некротические заболевания пародонта связаны с несколькими факторами риска, такими как плохое питание, курение, психологический стресс и плохая гигиена полости рта, поддаются модификации, особенно в случае недоедания. В данной статье рассмотрен клинический случай пациента с некротической патологией пародонта, усугубленной недоеданием и курением, которой было проведено нехирургическое лечение. Пациентка изначально обратился с жалобами на болезненность десен, их спонтанное кровотечение, неприятный запах изо рта, а также характерное некротическое поражение с кратерообразными дефектами межзубных сосочков. После сочетания стоматологического и общемедицинского лечения, а также усилий самой пациентки по изменению поведения и диеты, была достигнута ремиссия.
Раннее выявление и лечение таких патологий имеют большое значение, так как быстрое прогрессирование может привести к необратимому повреждению тканей пародонта и, даже потенциально летальному исходу.
По материалам S. Sheng et al., «Necrotizing periodontal disease in a nutritionally deficient patient: A case report», 2022
