Правильное ведение ортодонтических пациентов с тонким фенотипом имеет первостепенное значение. Совместное участие ортодонтов и пародонтологов важно как для диагностики и стабилизации состояния, так и для координации процесса лечения. Правильно выполненный этап ортодонтического лечения может не только обеспечить сохранение здоровья пародонта, но и привести к значительному улучшению эстетики, как в одиночку, так и в сочетании с все более предсказуемыми техниками мукогингивальной хирургии.
Рецессия десны характеризуется оголением корневой поверхности зубов вследствие апикальной миграции десневого края относительно цементно-эмалевого соединения. Распространенность рецессии возрастает с увеличением возраста, особенно у пациентов старше 50 лет. Рецессия тесно связана с потерей твердых тканей: 1мм рецессии соответствует 2,8мм дегисценции кости. Каждый последующий прирост рецессии на 1мм ассоциируется с дополнительной дегисценцией на 0,98мм. На развитие рецессии влияет множество факторов, включая заболевания пародонта, гигиенический статус и возрастные изменения, такие как снижение плотности сосудистой сети и содержания коллагена в тканях десны. Увеличение популярности ортодонтического лечения среди взрослых требует особого внимания с точки зрения воздействия на пред-клинические формы рецессий, а также относительно пациентов с повышенной восприимчивостью. Ортодонтическое лечение может спровоцировать нежелательную рецессию, особенно у взрослых пациентов. В некоторых случаях рецессия может стать очевидной только спустя время после завершения лечения. Однако тщательно спланированное ортодонтическое вмешательство может предотвратить прогрессирование рецессии или даже способствовать ее устранению, особенно в сочетании с пародонтологической терапией.
Диагностика и классификации
Рецессия диагностируется клинически и может сопровождаться эстетическими дефектами и повышенной чувствительностью. Основные клинические параметры включают глубину рецессии, глубину зондирования кармана, клинический уровень прикрепления, ширину и толщину кератинизированной ткани. Для получения дополнительной информации о состоянии межпроксимальной кости, ее объеме и топографии применяют двухмерные внутриротовые снимки и конусно-лучевую компьютерную томографию (КЛКТ). Эти методы помогают выявить фенестрации и дегисценции.
Общепринятая классификация рецессии основывается на высоте десневого края относительно мукогингивального соединения и учитывает межпроксимальную потерю костной и мягкой тканей. Наиболее широко до сих пор применяется классификация Миллера, которая была адаптирована для описания среднещечных и среднеязычных уровней прикрепления относительно межпроксимальной кости, а также ширины и толщины десны (пороговые значения — 1мм для двух последних параметров).
Планирование ортодонтического лечения и рецессия
Ортодонтическое лечение дает предсказуемые эстетические улучшения, которые могут приносить социальные и психологические преимущества, особенно у пациентов с выраженными аномалиями прикуса в эстетической зоне. Однако лечение связано с рисками, включая резорбцию корней, деминерализацию и пародонтологические проблемы. Поэтому потенциальная эстетическая польза лечения должна рассматриваться с учетом факторов риска неблагоприятных последствий, выявления и смягчения факторов риска неблагоприятных последствий.
Рецессия десны может быть следствием нарушения пародонтальной поддержки, при этом кортикальная пластинка в значительной степени неизменна. Это может быть усилено значительными переднезадними и поперечными денто-альвеолярными изменениями во время лечения, а также во время разрешения скученности зубов, что может вызвать резцовый наклон и трансверсальное расширение. Значительное удлинение зубной дуги может привести к резорбции кортикальных пластинок, что приводит к фенестрации и дегисценции, причем последняя с вовлечением альвеолярного края. Несмотря на это, фенестрации и дегисценции нередко встречаются у пациентов без ортодонтического лечения (36% и 20% соответственно). Согласно данным КЛКТ, фенестрации были более распространены на клыках и наиболее распространены в апикальной трети, но в 8,4% случаев они охватывали весь корень. При этом нёбная дегисценция была обнаружена менее чем в 2% в переднем отделе верхней челюсти.
Пороговые значения для безопасного ортодонтического перемещения зубов определяются ограничениями, связанными с альвеолярным отростком, состоянием кортикальных пластин и прилегающими мягкими тканями. Помимо пародонтально скомпрометированных пациентов, нарушение этих ограничений может привести как к резорбции корня, так и нестабильности клинической ситуации. Считается, что минимальная ширина прикрепленной кератинизированной десны (1мм) достаточна для компенсации ортодонтической нагрузки. При этом сохранение зубов в пределах альвеолярного отростка снижает риск рецессии.
Фенотип пародонта
Рецессия чаще встречается у пациентов с тонким пародонтальным фенотипом. Термин “фенотип” охватывает как генетически обусловленные особенности, так и влияние внешних факторов, включая ортодонтическое лечение, мукогингивальные вмешательства и некачественные реставрации. Вертикальный размер лица может быть связан с фенотипом, хотя это не было единообразно продемонстрировано у молодых людей и ортодонтических пациентов. Тонкий фенотип диагностируется визуально или при зондировании, если толщина десны составляет менее 1мм. Положение зубов в зубном ряду играет ключевую роль: зубы, смещенные в лабиальном направлении, склонны к дефициту десневого покрытия, тогда как зубы с язычным смещением могут иметь избыточное покрытие.
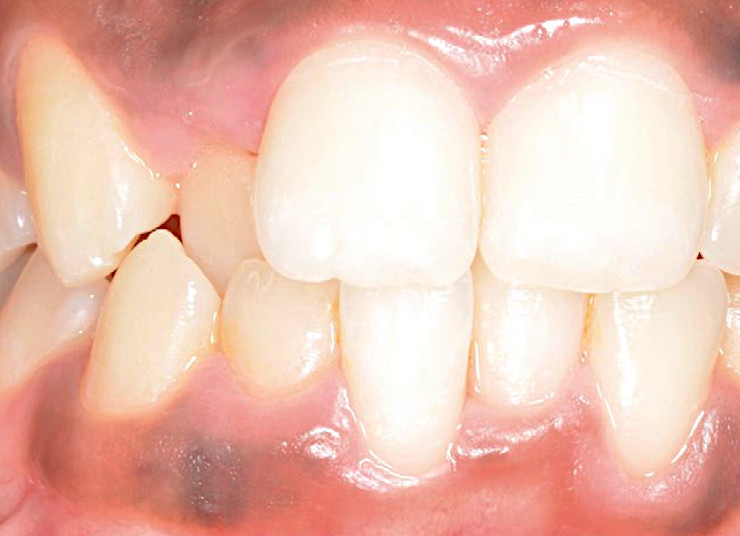
Рис.1. Скученность зубов с небным смещением зуба 12 и язычным положением зубов 42 и 31. Отмечается избыточное количество десневой ткани. Напротив, зубы 41 и 32 расположены лабиально, что сопровождается рецессией десны
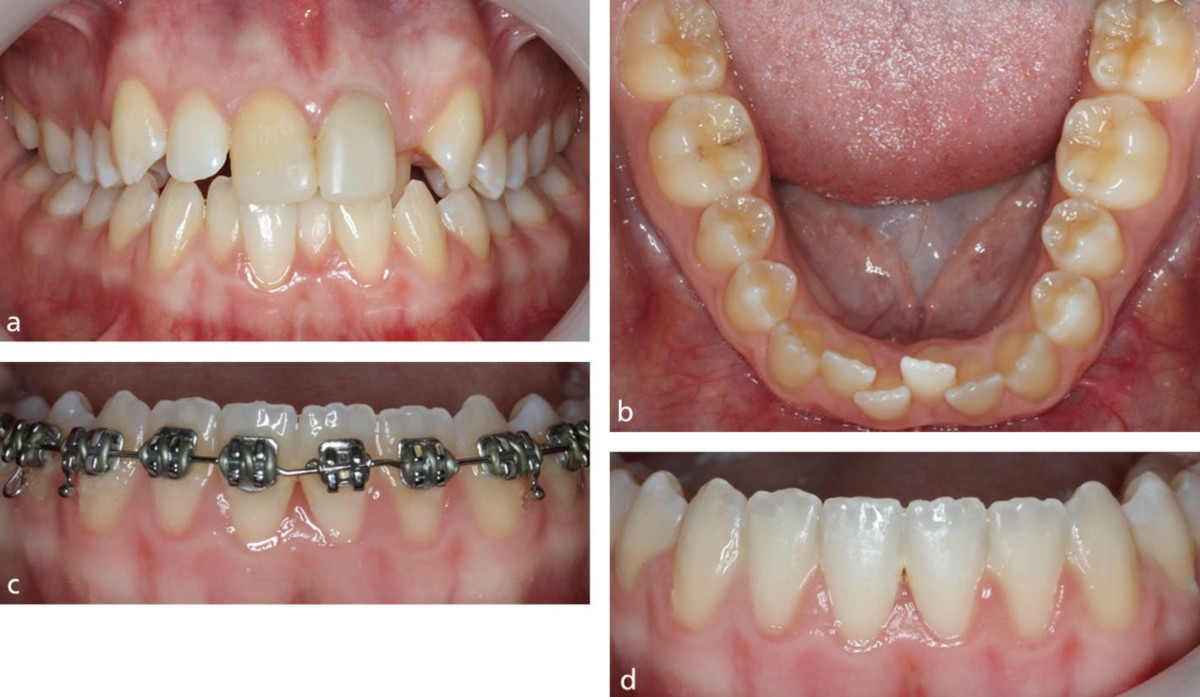
Рис.2. a, b) Зубы 41 и 32 были смещены лабиально, что связано со скученностью в нижнем фронтальном отделе. c, d) После относительно простой коррекции положения зубов, включающей создание дополнительного локального пространства, нижние фронтальные зубы были выровнены. Это привело к улучшению внешнего вида десны за счет перемещения зубов в пределах альвеолярной кости
Ортодонтическая диагностика у пациентов с восприимчивым пародонтом
Индивидуализированный подход к ортодонтической диагностике значительно упростился благодаря появлению и широкому использованию КЛКТ (конусно-лучевой компьютерной томографии). Несмотря на то, что применение КЛКТ должно быть строго регламентировано с учетом радиационной нагрузки, эта методика позволяет детально оценить состояние пациентов и выявить участки, предрасположенные к рецессии десны. Однако известно, что пространство пародонтальных связок толщиной менее 200 мкм часто неразличимы на КЛКТ, что может приводить к ложноположительной диагностике фенестраций или дегисценций. Кроме того, на разрешение изображения влияют движения пациента, снижение пространственного разрешения на периферии и размер вокселя (воксель — это объемный пиксель, минимальный элемент объема в 3D-изображении). Меньший размер вокселя (<100мкм) обеспечивает более высокое разрешение изображения, но при этом увеличивается доза облучения.
Исследования показали, что КЛКТ позволяет картировать границы альвеолярных костей, подчеркивая, что кортикальные пластинки, особенно на вестибулярной стороне, обычно очень тонкие даже у подростков. Лабильные кортикальные пластинки особенно уязвимы в межклыковой области верхней и нижней челюстей, что может стать причиной разрушений при значительном наклоне резцов, особенно нижних. Например, Matsumoto и соавт. (2020) выявили в подростковой выборке со средним возрастом 11,2 лет, что дегисценция присутствовала на исходном уровне в области 32% резцов нижней челюсти у пациентов мужского полаи 24% зубов у пациентов женского пола. Эти показатели распространенности почти удвоились (до 58% у пациентов мужского пола и 45% у пациентов женского пола) после лечения. Наклон нижнечелюстных резцов предрасполагает к дегисценции, с 50% вероятностью вертикальная потеря костной ткани на 2мм наблюдается при наклоне нижних резцов на 8 градусов.
Несмотря на полезность КЛКТ, её применение желательно ограничивать восприимчивыми пациентами и специфическими участками. При отсутствии 3D-визуализации объем перемещения зубов может быть только приблизительным. Значительная рецессия на вестибулярной и язычной сторонах при тонком пародонтальном фенотипе может быть противопоказанием к обширным ортодонтическим перемещениям без предварительного пародонтологического лечения. Однако ограниченная рецессия может требовать более активного подхода.
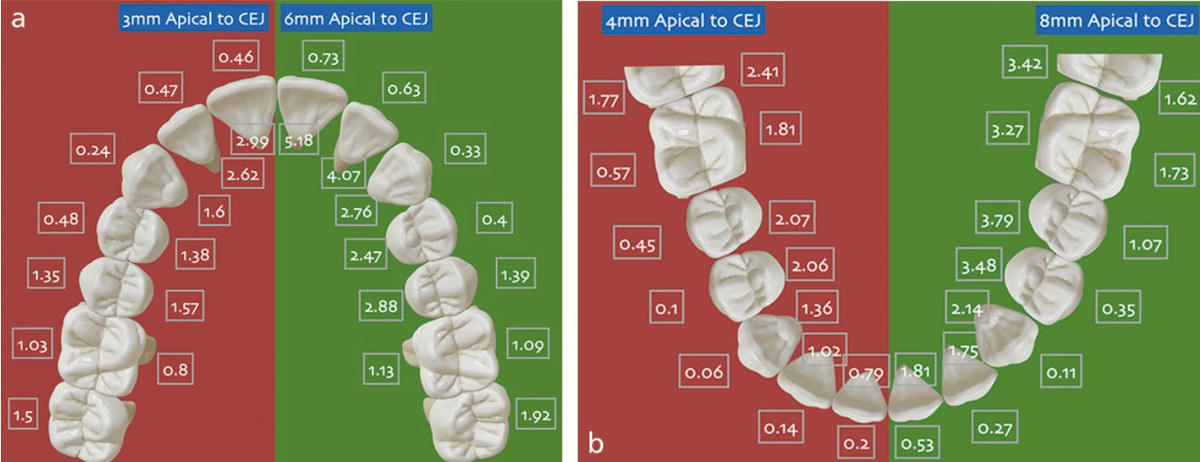
Рис.3. a, b) Толщина альвеолярной пластинки (в мм) от 3 до 8мм апикальнее цементно-эмалевого соединения. Обратите внимание, что губные пластины тоньше, чем небные, особенно в области между первыми премолярами
Хирургическое закрытие рецессии
Процедуры пластики рецессии включают использование лоскутов и трансплантатов. Современные методы, такие как субэпителиальные соединительнотканные трансплантаты, применение мягкотканных графтов и модификация фенотипа пародонта, обеспечивают более предсказуемые результаты. Эти методы приводят к утолщению эпителиального слоя, увеличению плотности коллагена и, как следствие, к повышению ширины и толщины кератинизированной ткани, что способствует полному покрытию корня и стабильности десны. Долгосрочные наблюдения показывают, что ширина прикрепленной десны не менее 2мм и толщина десны 1мм обеспечивают стабильность маргинальных тканей.
Наиболее предсказуемые результаты достигаются при использовании субэпителиальных соединительнотканных трансплантатов в сочетании с коронально смещёнными лоскутами, при лечении одиночных и множественных рецессий при наблюдении 12 месяцев. Выбор между свободными десневыми трансплантатами и субэпителиальными методиками зависит от клинической ситуации. Например, свободные трансплантаты предпочтительнее в неэстетичных зонах, таких как нижняя челюсть, где изменения текстуры и цвета менее критичны. В то же время субэпителиальные трансплантаты обеспечивают лучшие результаты в эстетически значимых областях, таких как резцы на верхней челюсти.
Комбинированное ортодонто-пародонтальное планирование
Принципы ортодонтического лечения применимы и к пациентам с восприимчивым пародонтом. Основное внимание следует уделить предотвращению повреждений, связанных с избыточным удлинением или расширением зубной дуги. Риски лечения необходимо оценивать для каждого зуба индивидуально, принимая во внимание особенности неправильного прикуса, анатомические факторы и состояние тканей пациента. При мукогингивальных деформациях обязательным условием является восстановление здоровья пародонта до начала ортодонтического лечения. После проведения хирургии рекомендуется дождаться полного заживления тканей (6 недель для свободных десневых трансплантатов и 3 месяца для субэпителиальных соединительнотканных трансплантатов). Также следует учитывать влияние вестибулярного (щечного) или губного перемещения зубов при ортодонтическом лечении, при этом рекомендуется регулярное пародонтологическое наблюдение и совместная оценка после завершения лечения.
Клинические данные, подтверждающие рекомендуемую этапность пародонтологического и ортодонтического лечения при наличии мукогингивальных дефектов, отсутствуют.
Очевидно, что корни, расположенные вестибулярно по отношению к альвеолярной кости, должны быть выровнены и подвергнуты соответствующей нагурзки до проведения мягкотканевой пластики. Однако в случае особенно тонкой альвеолярной кости существует риск формирования дефекта (десценции) на язычной поверхности.
Проведение пластики до ортодонтического лечения ассоциируется с улучшенной стабильностью краевого уровня тканей и увеличением ширины кератинизированной десны по сравнению с отсрочкой этих процедур. Таким образом, разумно рекомендовать предварительное выполнение пластики при наличии рецессий десны с минимальной (<1мм) шириной прикрепленных тканей и тонким фенотипом. Исключениями из этого подхода являются случаи экстраальвеолярного расположения корней и чрезмерно тонкие альвеолярные структуры.
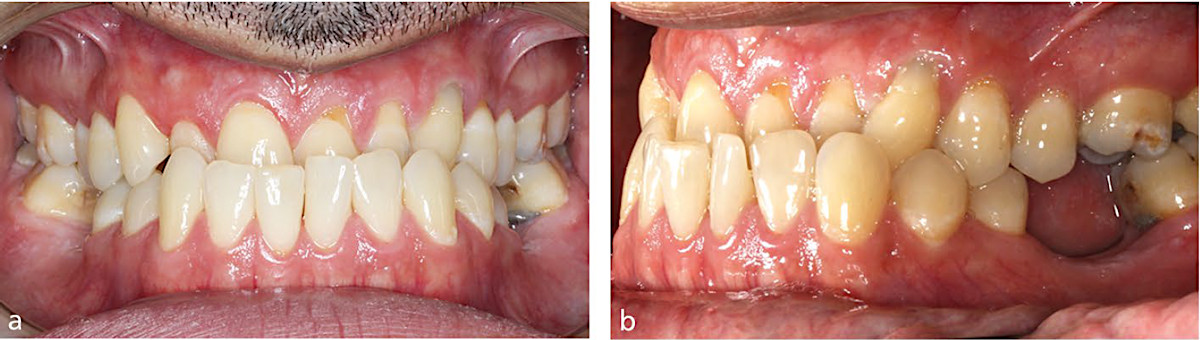
Рис.4a. Взрослый мужчина с аномалией прикуса III класса по скелетному типу III с передним смещением при смыкании челюстей. a, b) Был отмечен тонкий пародонтальный фенотип и существующая рецессия в области верхних и нижних передних зубов. Было запланировано контролируемое выдвижение коронок верхних левого центрального и бокового резцов с одновременной ретракцией коронок нижних резцов для маскировки аномалии прикуса
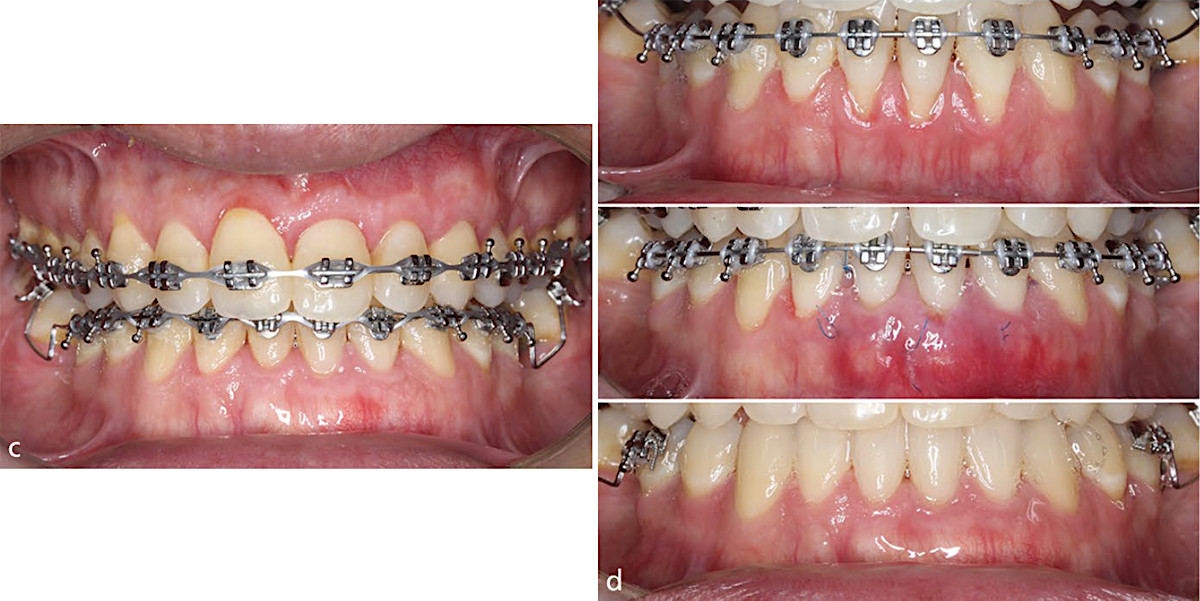
Рис.4b. Взрослый мужчина с аномалией прикуса III класса по скелетному типу III с передним смещением при смыкании челюстей. c, d) Во время лечения были выполнены хирургические вмешательства с использованием соединительнотканных трансплантатов в верхнем левом квадранте и в области нижних резцов с губной стороны
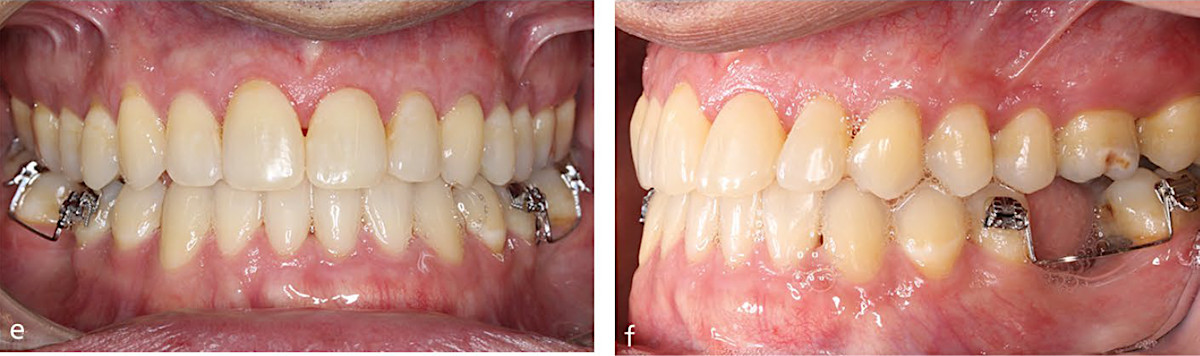
Рис.4c. Взрослый мужчина с аномалией прикуса III класса по скелетному типу III с передним смещением при смыкании челюстей. e, f) Была достигнута полная коррекция окклюзии с нормализацией перекрытия резцов. В будущем может быть рассмотрено дополнительное хирургическое вмешательство по пластике в верхнем правом квадранте
Планирование ортодонтического лечения и механика процесса
Создание пространства
Как и в случаях с заболеваниями пародонта III и IV стадии, правильно выбранное время для создания пространства является важным условием успешного лечения. Неконтролируемое удлинение зубной дуги при недостаточном пространстве может привести к смещению корней за пределы альвеолярного отростка, что ухудшает эстетику десны и состояние пародонта.
Напротив, грамотно выполненное этапа создания пространства и контроль могут укрепить поддержку пародонта за счет перемещения зубов в области с улучшенной костной опорой. Рекомендуется количественно оценивать потребность в пространстве, чтобы избежать как недостаточного, так и избыточного его создания, поскольку последнее может удлинять лечение и затруднять закрытие промежутков после экстракции. Также следует учитывать возможность межпроксимальной редукции для улучшения эстетики десны перед принятием решения об экстракции.
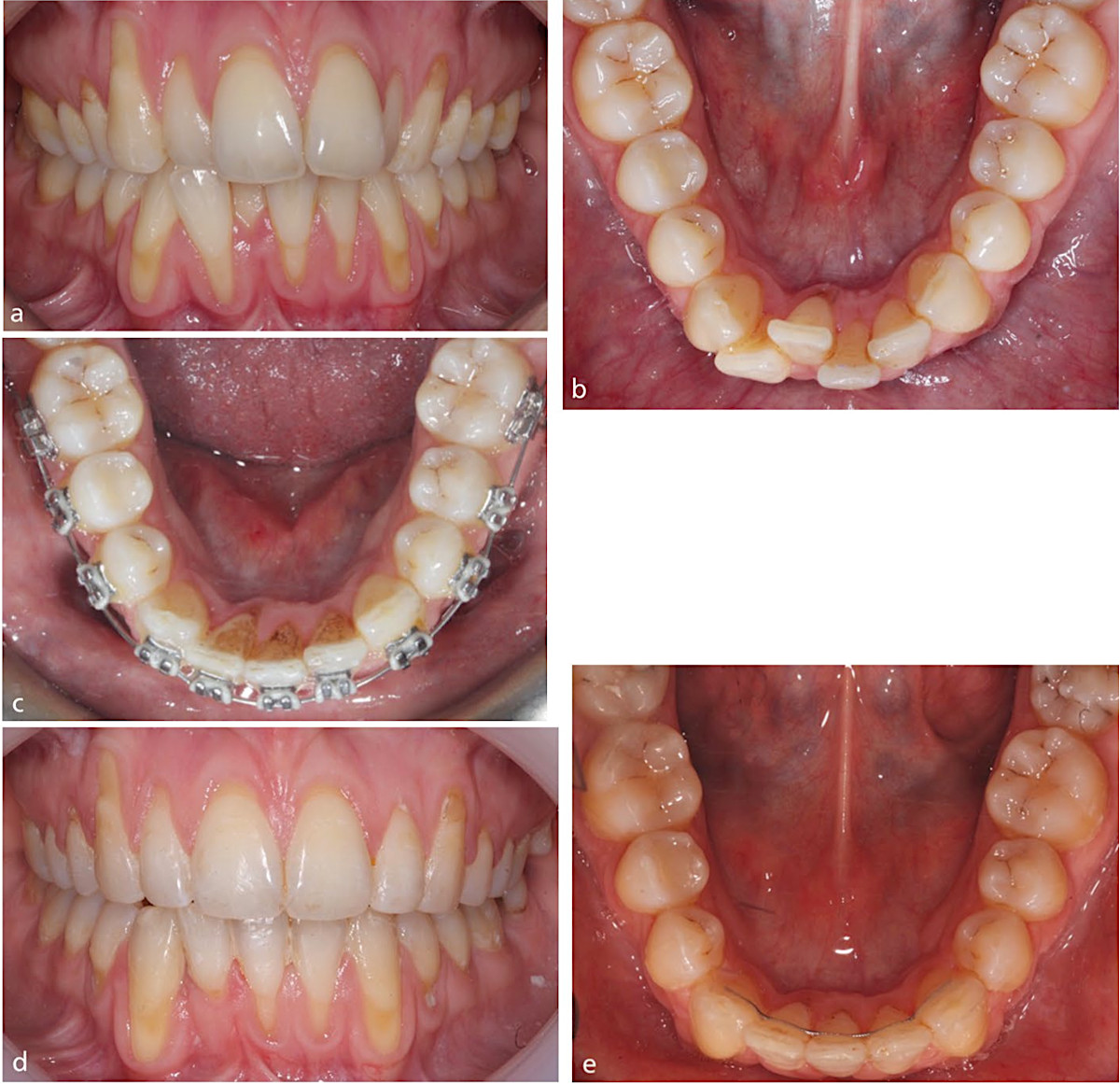
Рис.5. a, b) 35-летняя женщина обратилась с жалобами на скученность зубов на обеих челюстях, тонкий пародонтальный фенотип и умеренную скученность в нижнем фронтальном отделе. c) Нижний правый боковой резец смещенный лабиально был вне дуги, что сопровождалось значительной рецессией десны. d, e) Было принято решение удалить этот зуб, чтобы избежать удлинения зубной дуги. Лечение заключалось в ограниченном выравнивании положения зубов на обеих челюстях
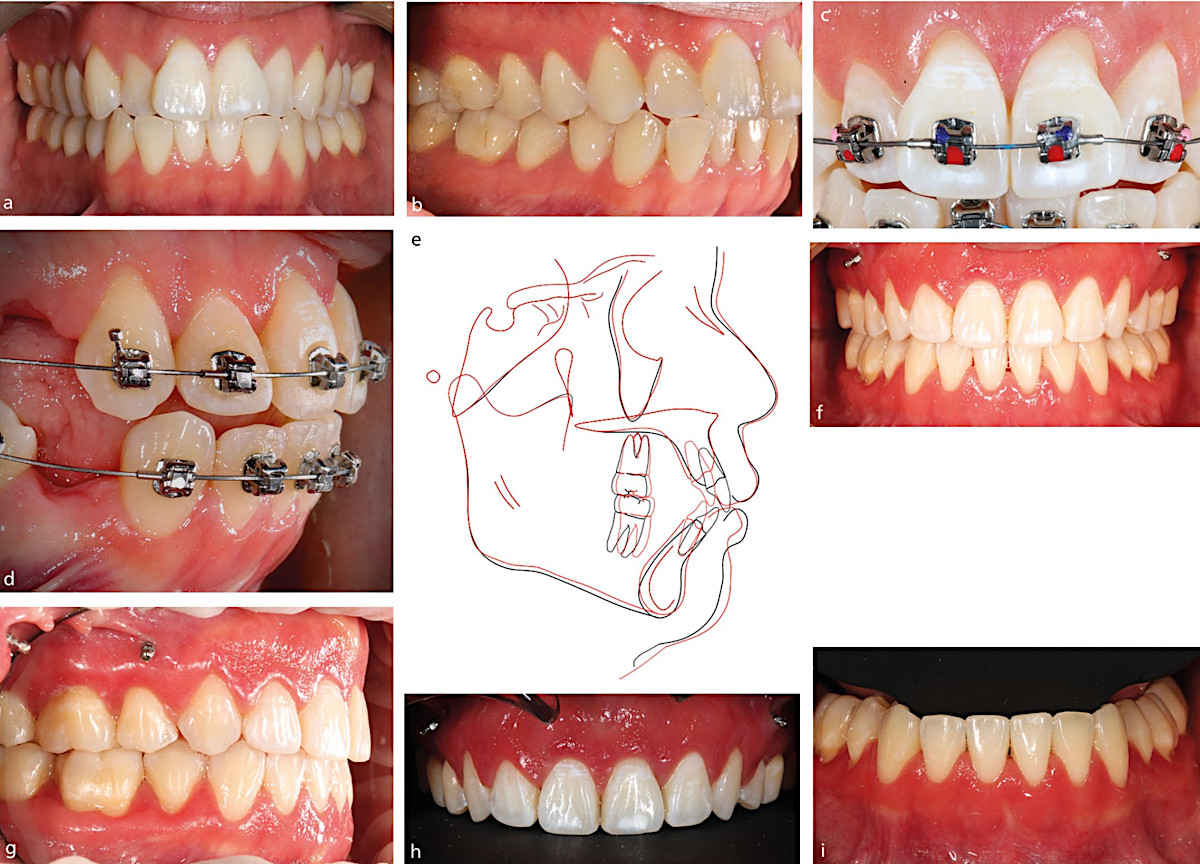
Рис.6. a, b) Бимаксиллярное прогнатическое положение зубов, связанное со скученностью, у пациента с тонким пародонтальным фенотипом. c, d, e) Лечение проводилось с удалением зубов и максимальным использованием опоры для устранения скученности и протрузии, с перемещением зубов в пределах альвеолярной кости. f, g, h, i) Наблюдалась положительная реакция десны на лечение
Локальная подача крутящего момента
Контроль торка особенно важен у пациентов с тонким фенотипом пародонта. Это позволяет перемещать корни зубов в пределах имеющейся костной опоры. Для этого используют несъемные ортодонтические аппараты, вариации в конструкции брекетов, дуги и вспомогательные устройства.
Специфическое предписание торка для нижних резцов может быть изменено на противоположное; например, путем инверсии резцовых аттачментов MBT, что позволяет ввести (до шести градусов) лингвальный корневой торк. Аналогично, вариации торка могут применяться в области верхних резцов для решения проблем торка и связанных с этим пародонтальных последствий. Эти локальные изменения оказывают локальное воздействие после фиксации прямоугольных дуг.
Эффективность дуг повышается за счет увеличения их жесткости и размеров, но геометрические ограничения брекет-системы и гибкость компонентов могут снижать точность воздействия. Решения включают сгибание проволоки (рис. 8), использование вспомогательных элементов, таких как пружины Гудмана, и размещение эластомеров в определенных местах.
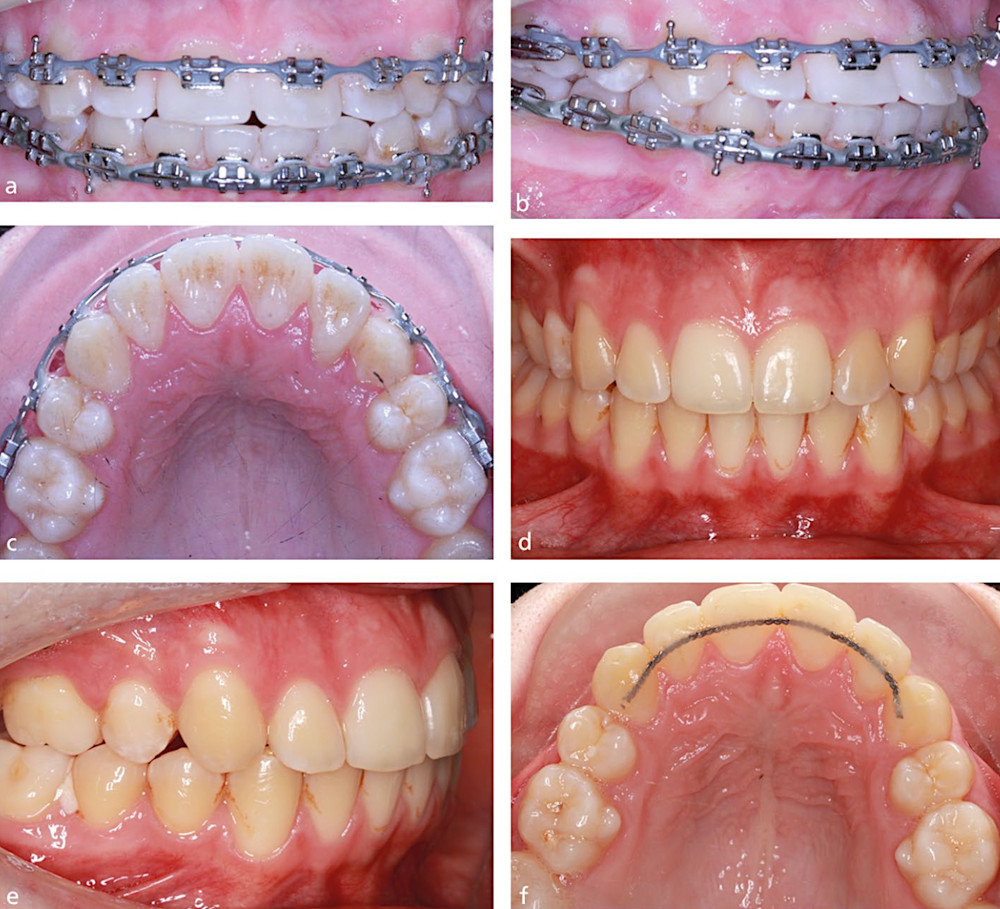
Рис.7. 15-летний пациент проходил ортодонтическое лечение с удалением зубов в другой клинике. a, b, c) за время лечения произошел значительный наклон верхних резцов с потерей торка и соприкосновением верхушек с язычной кортикальной пластинкой. d, e, f) Существующие несъемные аппараты были заменены, при этом была выполнена инверсия фиксации верхних резцов для создания торка корней в лабиальную сторону, контроля мезиального наклона клыков верхней челюсти и минимального создания пространства. Это позволило изменить положение резцов в пределах губчатой кости за 8 месяцев
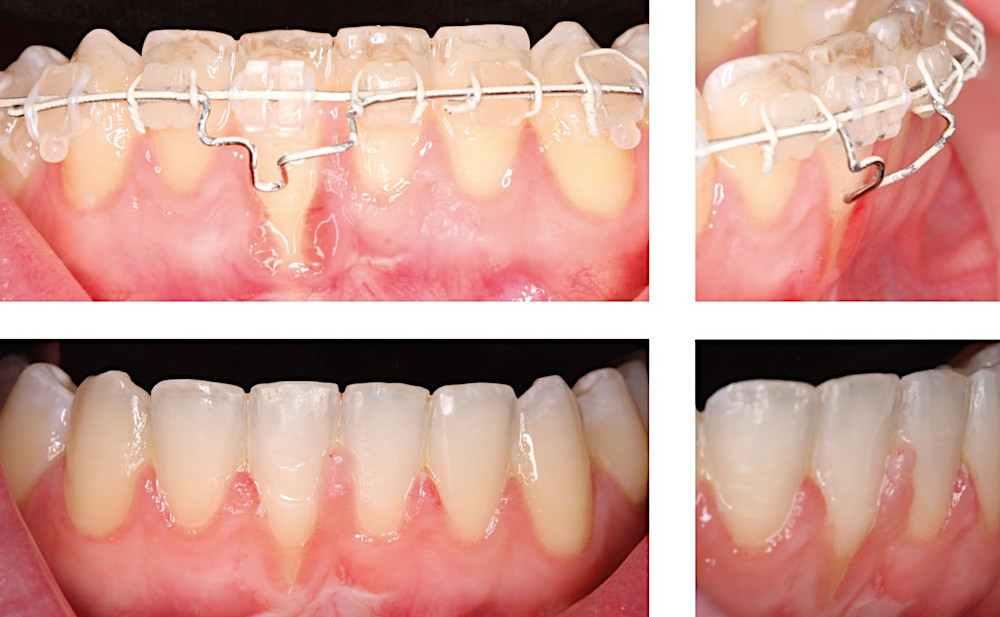
Рис.8. Пациент по завершении ортодонтического лечения обратился с выраженной рецессией десны на нижнем правом центральном резце. На зуб был установлен инвертированный фиксатор для создания торка корня в язычную сторону, а дополнительная дуга из нержавеющей стали диаметром 0,018 дюйма была добавлена для усиления эффекта. После завершения ортодонтического лечения планируется пластика с использованием десневого трансплантата
Реакция десны
Ортодонтическое лечение может способствовать гармонизации уровня десны, особенно при локальных рецессиях, ухудшающих эстетику. Вертикальная коррекция положения зубов помогает выравнивать края десны, хотя перемещение десневой ткани не всегда пропорционально.
При медленном перемещении зубов ткани десны следуют за зубами примерно на 80%. Однако при тонком фенотипе десна может быть менее предсказуема, что требует осторожного подхода.
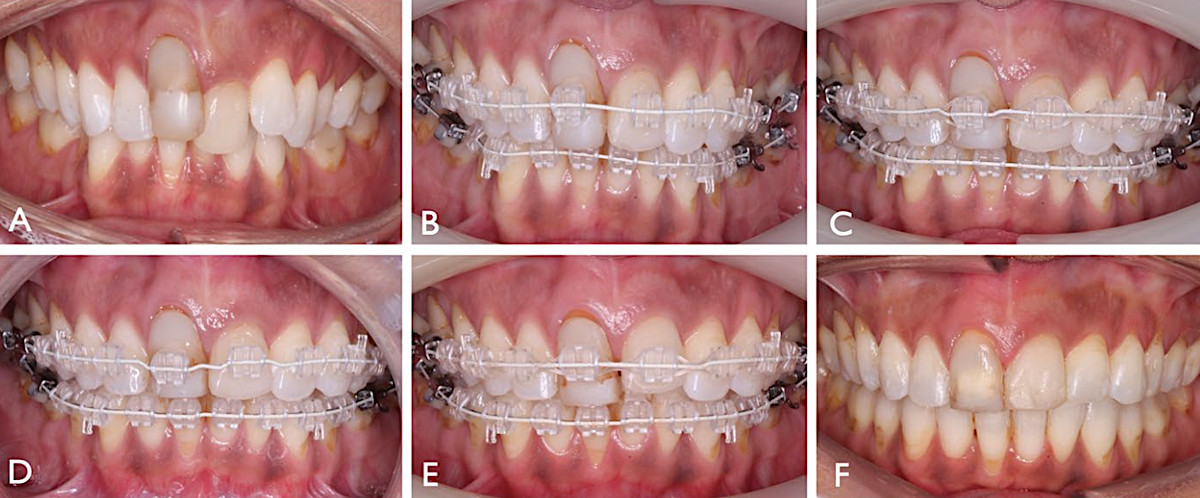
Рис.9. a) 32-летняя женщина обратилась с жалобой на последствия травмы верхнего правого центрального резца в подростковом возрасте. Предполагалось, что зуб был анкилозирован, отмечалась выраженная асимметрия десневого края. b, c, d, e) На основании клинической оценки анкилоз был исключен, и были установлены несъемные ортодонтические конструкции для постепенной экструзии зуба 11. Лечение включало периодическую смену положения элементов креплений, локальные изгибы конструкции для экструзии и коррекцию композитной реставрации для поддержания эстетики. f) Зуб был экструдирован в течение 12 месяцев, после чего была установлена временная несъемная ретенционная дуга на верхней челюсти перед проведением окончательной реставрации
Участки, где зубы были давно удалены
Эти зоны, особенно при тонком фенотипе пародонта, представляют трудности для перемещения зубов. Деформация в форме «песочных часов» с минимальной костной тканью между кортикальными пластинками наиболее устойчива.
В таких случаях возможны варианты, включая местное расширение пространства для протезирования или закрытие промежутков ортодонтическими методами в сочетании с пародонтологическим лечением, например, костной пластикой. Реалистичные ожидания и индивидуальный подход в данном случае имеют решающее значение.
Заключение
Ортодонтическое лечение пациентов с тонким пародонтальным фенотипом требует тщательной диагностики и планирования. Комбинированное участие ортодонта и пародонтолога помогает сохранить здоровье пародонта и достичь удовлетворительных результатов.
В некоторых случаях перед ортодонтическим лечением показаны хирургические вмешательства, особенно при минимальной ширине прикрепленной десны (<1мм) и ее минимальной толщине. Тем не менее, при тщательном планировании ортодонтическое лечение может стать ценным дополнением к пародонтологическому лечению, дополняя ортодонтическую коррекцию, улучшая «розовую эстетику» и одновременно снижая риск дальнейшего разрушения пародонта.
Источник: Padhraig S. Fleming, James Andrews «The role of orthodontics in the prevention and management of gingival recession», 2024
