88-летний мужчина обратился для обследования по поводу безболезненного образования в средней передней части дорсальной поверхности языка, которое существовало по меньшей мере 3 недели и постепенно увеличивалось в размерах.
При клиническом осмотре было выявлено изъязвлённое, красновато-розовое, сидячее узловое образование размером 0,8 × 0,5 см, плотное при пальпации. Анамнез травмы отсутствовал, значимого медицинского анамнеза также представлено не было. Было выполнена эксцизионная биопсия данного образования.
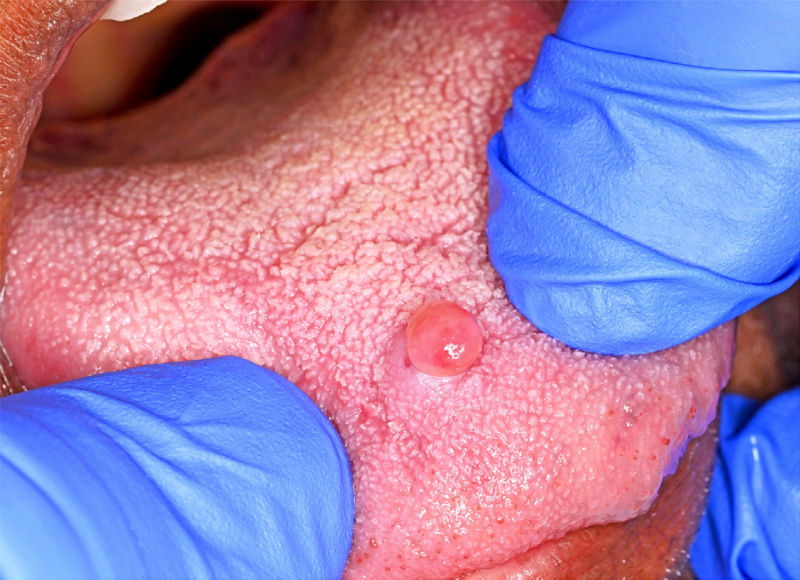
Фото 1. Клиническая фотография красновато-розового, изъязвлённого, сидячего узлового образования размером приблизительно 0,8 × 0,5 см, расположенного в средней передней части дорсальной поверхности языка
Гистопатологическое исследование выявило неинкапсулированную пролиферацию атипичных эпителиальных клеток, демонстрирующих компактный гнездный характер роста с очаговыми трубчатыми или микрокистозными структурами, погружёнными в богатую сосудистую фиброзную строму с участками кровоизлияний. Клетки поражения характеризовались прозрачной, вакуолизированной или бледно-эозинофильной цитоплазмой, чёткими цитоплазматическими границами, а также увеличенными, от гиперхромных до пузырьковидных, ядрами с отдельными макронуклеолами и митотическими фигурами.
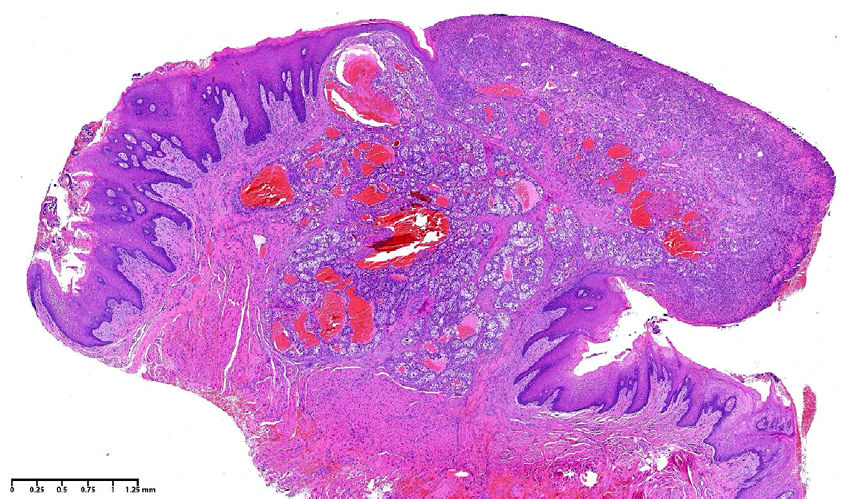
Фото 2. Микрофотография при малом увеличении, демонстрирующая отграниченную, неинкапсулированную пролиферацию атипичных полигональных эпителиальных клеток, погружённых в высоковаскуляризированную фиброзную строму (гематоксилин-эозин, увеличение ×2)
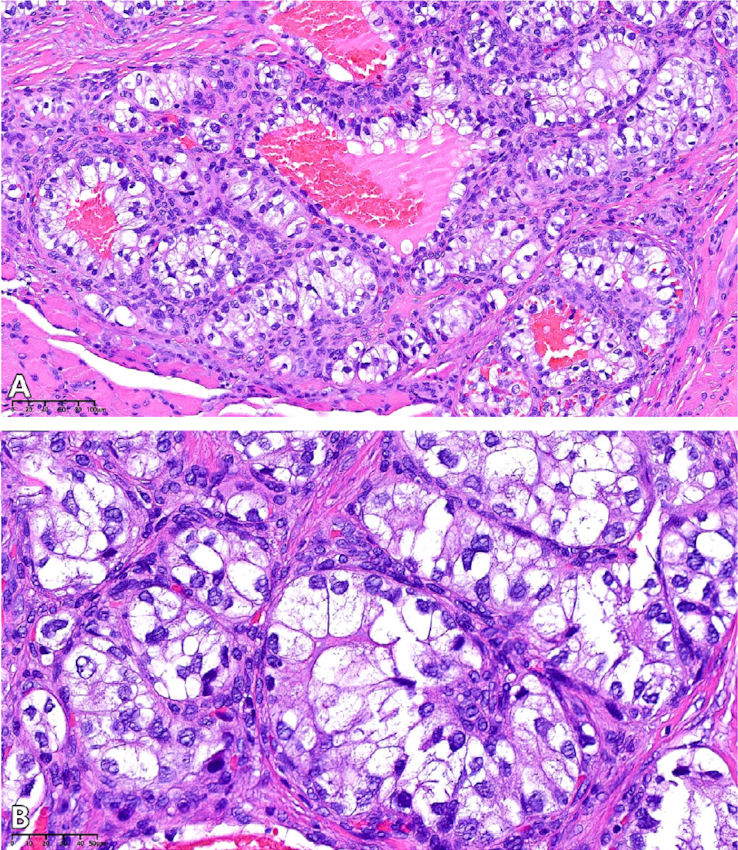
Фото 3. A. Микрофотография при большом увеличении, демонстрирующая эпителиальные клетки, расположенные в виде компактных гнёзд с очаговыми трубчатыми или микрокистозными структурами (гематоксилин-эозин, увеличение ×20); B. Микрофотография при большом увеличении, демонстрирующая клетки поражения с прозрачной или бледно-эозинофильной вакуолизированной цитоплазмой; чёткими границами клеточных мембран; а также увеличенными, от гиперхромных до пузырьковидных, ядрами с отдельными макронуклеолами (гематоксилин-эозин, увеличение ×40)
При иммуногистохимическом исследовании большинство опухолевых клеток демонстрировало выраженную позитивную реакцию на цитокератин CAM5.2, парный боксовый ген 8 (PAX8) и карбоангидразу 9 (CAIX), тогда как окрашивание на цитокератин 7 и цитокератин 20 давало равномерно отрицательные результаты.
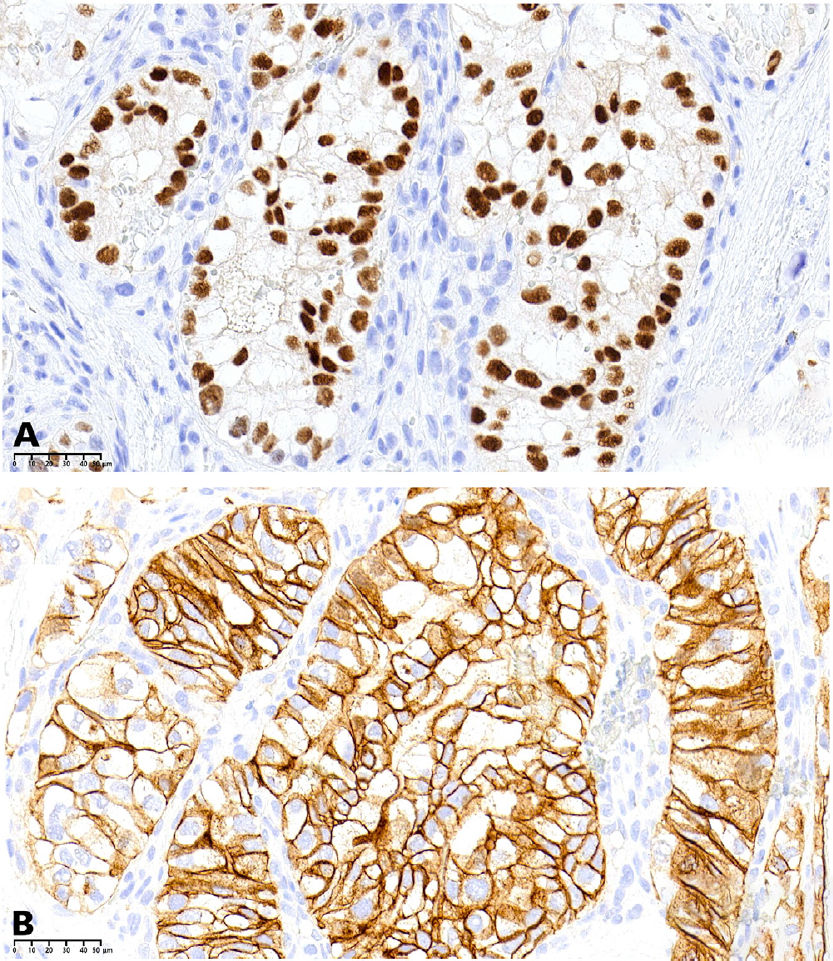
Фото 4. Клетки поражения, демонстрирующие выраженное ядерное иммуногистохимическое окрашивание (парный боксовый ген 8, увеличение ×40) (A) и мембранную иммунореактивность (карбоангидраза 9, увеличение ×40) (B)
Диагностика
Метастатический почечно-клеточный рак.
Метастатические опухоли полости рта, включая мягкие ткани полости рта и челюстные кости, встречаются редко и составляют от 1% до 1,5% всех злокачественных новообразований полости рта. Метастазы в полость рта наиболее часто выявляются у людей среднего возраста, со средним возрастом 52 года. Отмечается широкий возрастной диапазон, с пиком в шестом и седьмом десятилетиях жизни и с незначительным преобладанием мужчин (соотношение мужчин и женщин — 1,2:1).
Поражение мягких тканей полости рта встречается относительно редко по сравнению с метастатическим распространением в челюстные кости, на долю которого приходится примерно 70% случаев. Симптоматика метастазов в челюстные кости может включать боль, припухлость, парестезии, патологические переломы и замедленное заживление тканей после удаления зубов. Рентгенологически такие поражения выглядят как одиночные или множественные однокамерные очаги и, реже, как смешанные изменения с плохо очерченными, «изъеденными молью» краями.
Метастатическое поражение мягких тканей полости рта демонстрирует выраженную тропность к десне, на долю которой приходится более половины всех описанных случаев, за которой следует язык (22,5%). Это может быть связано с обильной васкуляризацией хронически воспалённых тканей десны или участков предыдущих удалений зубов, что создаёт благоприятную среду для колонизации злокачественными метастатическими клетками. Кроме того, хроническая воспалительная сигнализация в микроокружении десны позволяет метастатическим клеткам усиливать экспрессию генов, участвующих в выживании клеток, уклонении от апоптоза, клеточной пролиферации и росте, инвазии в строму и ангиогенезе.
Клинически метастатические очаги в мягких тканях полости рта часто проявляются в виде узлового, экзофитного образования переменных размеров, которое может имитировать другие доброкачественные неопластические или реактивные поражения (например, пиогенную гранулёму, периферическую гигантоклеточную гранулёму или сосудистые мальформации). Может присутствовать изъязвление покрывающей слизистой оболочки; однако выраженный дискомфорт или боль встречаются редко.
Метастатические поражения полости рта часто свидетельствуют о широко распространённом опухолевом процессе, и во многих случаях первичная злокачественная опухоль уже была диагностирована. Однако в приблизительно 25–54,9% случаев метастазы в полости рта являются первым проявлением скрытого заболевания. Кроме того, они могут возникать спустя годы после диагностики и лечения первичной опухоли, как это было в конечном итоге установлено в описанном случае.
Отмечены различия между полами в отношении органа первичной злокачественной опухоли, метастазирующей в полость рта. У мужчин наиболее частыми первичными источниками являются лёгкое (27,7%), за которым следуют почка, предстательная железа и печень. В противоположность этому, у женщин преобладают метастатические опухоли молочной железы (37,4%), за которыми следуют злокачественные новообразования почек, лёгких и половых органов. В целом наиболее частые типы интраоральных метастатических опухолей отражают наиболее распространённые первичные злокачественные опухоли у человека. Однако это не является абсолютным правилом, и возможны отклонения. Например, опухоли почечной лоханки составляют лишь 5% всех первичных злокачественных опухолей, однако метастазы почки представляют собой второй по частоте тип интраоральных метастазов независимо от пола. Это наблюдение, вероятно, отражает отличающиеся, идиосинкразические биологические свойства некоторых первичных опухолей, которые могут обеспечивать более высокую метастатическую аффинность к мягким тканям полости рта или челюстным костям.
В данном случае связь с клиницистом подтвердила, что пациенту 8 лет назад был поставлен диагноз почечно-клеточного рака, было проведено соответствующее лечение и ранее признаков метастазирования выявлено не было. Почечно-клеточный рак является относительно редким первичным злокачественным новообразованием и составляет 2% всех смертей от рака в мире ежегодно. Светлоклеточный вариант является наиболее распространённым, составляя от 60% до 75% всех почечно-клеточных карцином. Микроскопически светлоклеточный почечно-клеточный рак представлен гнёздами и островками оптически прозрачных или слабо эозинофильных округлых клеток с увеличенными ядрами, расположенных в богатой сосудистой строме, признаки, легко идентифицируемые у нашего пациента.
Иммуногистохимия имеет решающее значение для подтверждения линии дифференцировки метастатических опухолей, включая почечно-клеточный рак. PAX8, CAIX и кластер дифференцировки 10 интенсивно экспрессируются при почечно-клеточном раке и, следовательно, широко используются в повседневной патологоанатомической практике для подтверждения диагноза первичного или, как показано в данном случае, метастатического светлоклеточного почечно-клеточного рака.
Дифференциальная диагностика
Фиброма
Фибромы представляют собой наиболее распространённую доброкачественную опухоль полости рта и, как правило, возникают в ответ на локальное раздражение или травму. Хотя фибромы могут возникать в любом участке полости рта, наиболее часто поражаются зоны с повышенной подверженностью травматизации, а именно слизистая оболочка щёк в области окклюзионной плоскости и боковые поверхности языка. Другие частые локализации включают слизистую оболочку губ и десну.
Клинически большинство фибром проявляются в виде бессимптомных, чётко отграниченных, различного размера, медленно растущих сидячих узлов, покрытых розовой гладкой слизистой оболочкой. Может наблюдаться вторичная травматическая изъязвлённость и лёгкий дискомфорт. Хотя сообщается, что женщины поражаются чаще мужчин (соотношение женщин и мужчин — 2:1; чаще в 40-60 лет), данная предрасположенность может отражать смещение выборки. В случае нашего пациента фиброма рассматривалась в дифференциальной диагностике, поскольку узел клинически выглядел как чётко отграниченное изъязвлённое поражение в зоне, подверженной травме.
Микроскопически фибромы характеризуются ограниченной, неинкапсулированной, доброкачественной пролиферацией плотной фиброколлагеновой соединительной ткани. Покрывающий многослойный плоский эпителий может выглядеть истончённым с уплощением эпителиальных гребней или гиперпластическим вследствие акантоза и гиперкератоза, индуцированных трением. Могут выявляться слабые лимфоплазмоцитарные инфильтраты, обычно под поверхностным эпителием. Эти микроскопические признаки отсутствовали у нашего пациента. Лечение фибром включает консервативное хирургическое иссечение. После удаления рецидивы фибром считаются редкими при отсутствии продолжающейся травмы.
Пиогенная гранулёма
Пиогенная гранулёма (лобулярная капиллярная гемангиома) является относительно частым реактивным разрастанием мягких тканей, клинически проявляющимся в виде эритематозного или фиолетового, сидячего или на ножке, полиповидного узла, который является хрупким, склонным к кровоточивости и часто имеет изъязвлённую поверхность. Хотя пиогенная гранулёма обычно бессимптомна, она может быстро увеличиваться в размерах, создавая впечатление злокачественного процесса. Пиогенная гранулёма может развиваться в любом возрасте; однако чаще поражает детей и молодых взрослых. Отмечается выраженная тропность к десне, хотя могут вовлекаться и другие участки, такие как губы, язык и слизистая оболочка щёк. Пиогенная гранулёма рассматривалась в дифференциальной диагностике у нашего пациента из-за относительно быстрого клинического развития и эритематозного внешнего вида.
Изначально считавшаяся следствием действия пиогенных микроорганизмов, пиогенная гранулёма представляет собой чрезмерную тканевую реакцию на локальное раздражение, травму, неудовлетворительную гигиену полости рта или гормональные колебания, особенно во время беременности. Поражения, возникающие во время беременности и часто обозначаемые как «опухоли беременности», практически исключительно локализуются на десне и могут постепенно увеличиваться в размерах в ответ на высокие уровни эстрогена и прогестерона. Наконец, эпулис гранулематозный является ещё одним вариантом гиперпластических поражений, напоминающих пиогенную гранулёму, которые развиваются в заживающих лунках удалённых зубов. Такие поражения обычно представляют собой реакцию на костные секвестры в лунке зуба и часто демонстрируют спонтанное разрешение. Эти поражения клинически могут имитировать метастатическое заболевание, возникающее в области экстракции.
Микроскопически пиогенная гранулёма характеризуется многодольчатой пролиферацией капиллярных каналов различного размера, переполненных кровью и выстланных однотипными, пухлыми эндотелиальными клетками, в сочетании со смешанным воспалительным клеточным инфильтратом, состоящим из нейтрофилов, плазматических клеток и лимфоцитов. Могут наблюдаться нормальные митотические фигуры. При наличии поверхностного изъязвления обычно выявляются воспаление стромы и отёк, особенно в поверхностных отделах поражения.
В более старых поражениях может отмечаться выраженный фиброз. Дополнительные иммуногистохимические маркеры не требуются для диагностики пиогенной гранулёмы, и, в отличие от светлоклеточного почечно-клеточного рака, пиогенная гранулёма всегда отрицательна по PAX8 и CAIX. Методом выбора лечения пиогенной гранулёмы является хирургическое иссечение с распространением до надкостницы для снижения риска рецидива. Сообщается о частоте рецидивов от 3% до 15% в случаях, когда источник раздражения (например, зубной камень) не был адекватно устранён. Пиогенные гранулёмы, ассоциированные с беременностью, имеют тенденцию к регрессу после родоразрешения.
Гранулоклеточная опухоль
Гранулоклеточная опухоль является редким доброкачественным новообразованием нейроэктодермального, предположительно шванновского, происхождения с выраженной тропностью к полости рта, в частности к дорсальной поверхности языка. На долю языка приходится от 33% до 82% всех зарегистрированных случаев гранулоклеточной опухоли; однако также могут поражаться слизистая оболочка губ и щёк, дно полости рта и нёбо. Гранулоклеточная опухоль обычно развивается у взрослых среднего возраста в 40-60 лет и демонстрирует трёхкратное преобладание у женщин. Клинически гранулоклеточная опухоль проявляется в виде бессимптомного, медленно растущего, сидячего подслизистого образования размером до 2 см в наибольшем измерении. Хотя гранулоклеточная опухоль обычно представлена более глубоко расположенным слизистым узлом, она была включена в клиническую дифференциальную диагностику в связи с анатомической локализацией. Поверхностная слизистая оболочка интактна и иногда имеет слегка желтоватый оттенок. Сообщалось о множественных гранулоклеточных опухолях у пациентов негроидной расы или в ассоциации с различными синдромальными состояниями, включая синдром LEOPARD, синдром Нунан и синдром гамартом PTEN.
Гистопатологически гранулоклеточная опухоль состоит из неинкапсулированной пролиферации крупных полигональных или вытянутых клеток с обильной эозинофильной цитоплазмой и центрально расположенными округлыми или овальными ядрами.Цитоплазма опухолевых клеток содержит грубые эозинофильные гранулы, богатые лизосомами. Клетки располагаются в виде пластов и тяжей, сливающихся с окружающими тканями, включая скелетную мускулатуру и периферические нервные структуры. Выраженная псевдоэпителиоматозная гиперплазия покрывающего эпителия может наблюдаться в 30–50% случаев гранулоклеточной опухоли, что может привести к ошибочной диагностике плоскоклеточного рака.
Иммуногистохимически большинство гранулоклеточных опухолей демонстрируют выраженную позитивную реакцию на S-100 и SOX10, что дополнительно подтверждает теорию их нейроэктодермального происхождения.В редких случаях сообщалось о S-100-негативном, ненейральном варианте оральной гранулоклеточной опухоли. Происхождение таких опухолей остаётся неизвестным.Гистопатологически у нашего пациента отсутствовало пластообразное расположение клеток с богатой эозинофильной зернистой цитоплазмой, что является характерным признаком гранулоклеточной опухоли. Кроме того, гранулоклеточная опухоль всегда отрицательна по PAX8 и CAIX. Локальное консервативное иссечение считается радикальным лечением гранулоклеточной опухоли. Рецидивы встречаются редко, даже при наличии опухолевых клеток в краях резекции.
Гемангиома или сосудистая мальформация
Красные или сине-фиолетовые поражения мягких тканей полости рта могут представлять собой доброкачественные неопластические или врождённые сосудистые поражения. Сосудистые аномалии включают разнообразную группу приобретённых или врождённых новообразований и мальформаций, происходящих из эндотелиальных клеток, выстилающих кровеносные и лимфатические каналы.
Хотя исторически термин «гемангиома» использовался обобщённо и без разбора как зонтичный диагноз для широкого спектра сосудистых образований, клинические и гистопатологические критерии выделяют 2 различные категории сосудистых поражений: гемангиомы и сосудистые мальформации. Истинная гемангиома представляет собой настоящее новообразование, характеризующееся доброкачественной пролиферацией, в целом, цитологически однотипных эндотелиальных клеток, выстилающих сосудистые просветы различного размера. Гемангиомы часто встречаются в области головы и шеи, однако относительно редко локализуются в полости рта. Клинически гемангиомы обычно диагностируются при рождении или в течение первых 3 десятилетий жизни. При интраоральной локализации наиболее частым участком поражения является десна, однако также могут вовлекаться слизистая оболочка губ и щёк, язык, нёбо и челюстные кости. В зависимости от клинических характеристик гемангиомы могут быть дополнительно подразделены на ювенильные и врождённые.
В отличие от гемангиом, сосудистые мальформации представляют собой нарушения развития в процессе васкулогенеза или лимфангиогенеза, которые часто поражают кожу челюстно-лицевой области, тогда как вовлечение внутренних органов или костей встречается реже. Сосудистые мальформации обычно присутствуют с рождения и могут сохраняться на протяжении всей жизни; спонтанная инволюция описана, хотя и редко. Часто сосудистые мальформации ассоциированы с подлежащими генетическими мутациями, а ускоренный рост может происходить под влиянием различных факторов, включая травму, пубертатный период или беременность.С точки зрения классификации сосудистые мальформации могут быть подразделены на низкопоточные или высокопоточные, а также на основании преобладающей популяции сосудов (например, артериальные, венозные или артериовенозные мальформации). Гистопатологически сосудистые мальформации характеризуются наличием многочисленных расширенных и извитых, часто переполненных кровью, сосудов.
Хотя опухоль языка демонстрировала выраженную васкуляризацию с участками кровоизлияний, наличие злокачественных светлоклеточных элементов, позитивных по PAX8 и CAIX, подтвердило диагноз метастатического светлоклеточного почечно-клеточного рака.
Независимо от этиологии, сосудистые аномалии обычно бледнеют при диаскопии; приложение лёгкого давления приводит к исчезновению красной окраски, что указывает на то, что кровь содержится в поверхностных сосудистых каналах. Этот приём может быть клинически полезен для дифференциации сосудистых аномалий от других эритематозных или синеватых поражений слизистой оболочки полости рта. Лечение сосудистых аномалий является достаточно сложным и должно включать учёт размера и глубины поражённых сосудов, а также их взаимоотношения с прилежащими структурами. Поскольку большинство кожных и оральных гемангиом подвергаются спонтанному разрешению, тщательное наблюдение остаётся первоначальной терапевтической тактикой. Склеротерапия успешно применяется для лечения симптомных сосудистых аномалий, приводя к индукции фиброза и уменьшению размеров поражения. Хирургическое вмешательство может потребоваться при опухолях, сопровождающихся кровоточивостью, вторичным изъязвлением или выраженным эстетическим дискомфортом. Однако требуется осторожность в связи с повышенным риском кровотечения во время хирургического вмешательства.
Выводы
Дифференциальная диагностика чётко отграниченного узла дорсальной поверхности языка включает широкий спектр состояний, в котором преобладают доброкачественные неопластические или реактивные поражения. Метастатические опухоли мягких тканей полости рта, хотя и встречаются редко, могут клинически имитировать эти реактивные или воспалительные процессы. Клиницистам следует помнить об этой возможности, поскольку интраоральные метастазы могут являться первым и единственным признаком скрытого отдалённого заболевания.
Хотя тщательный сбор медицинского анамнеза важен для всех пациентов, только биопсия тканей оральных поражений позволяет установить точный окончательный диагноз и направить надлежащее и своевременное лечение пациента, особенно при наличии быстро растущего поражения. Хотя показатели выживаемости пациентов с метастазами в мягкие ткани полости рта или челюстные кости остаются неблагоприятными, со средней выживаемостью всего около 30% в течение первого года после установления диагноза, ранняя диагностика повышает шансы для таких пациентов.
По материалам Kristie L. Wise et al., “A painless nodule on the anterior dorsal tonguе», 2026
