Беременность и воспаление тканей пародонта связаны между собой и эта связь была выявлена много лет назад. Еще в 1778 году Vermeeren обсуждал так называемые «зубные боли» при беременности. В 1818 году Pitcarin описал гиперплазию десен у беременных. Несмотря на понимание влияния беременности на заболевания пародонта и в тоже время связи болезней пародонта на состояние организма в целом, только недавно появились данные, свидетельствующие об этой связи в период беременности.
Исследования подтверждают, что заболевания пародонта изменяют системное здоровье пациента и отрицательно влияют на благополучие плода, повышая риск недоношенности и рождение ребенка с низким весом (PLBW).
В 1877 году Pinard зарегистрировал первый случай гингивита во время беременности. Только недавно исследования тканей пародонта начали фокусироваться на причинно-следственной связях и механизмах возникновения гингивита у беременных женщин. Гингивит у беременных встречается крайне часто, от 30% до 100% беременных. Характеризуется эритемой, отеком, гиперплазией и усилением кровотечивости. Гистологически картина такая же, как и при гингивите. Однако, этиологические факторы различны, несмотря на клинические и гистологические сходства. Случаи воспаления варьируются от легкого до тяжелого воспаления,которое может прогрессировать до тяжелой гиперплазии, боли и кровотечения.
Другие разрастания десны, которые напоминают гранулематозные разрастания при беременности должны быть исключены путем дифференциальной диагностики, речь идет о гигантоклеточной гранулеме или гранулемах, в основе которых системные заболевания (гранулематоз Вегенера, нарушения микроциркуляции и кровообращения, сахарный диабет, болезнь Иценко-Кушинга). Состояние пародонта до беременности и изменения концентрации циркулирующих гормонов влияет на прогрессирование заболевания. Передняя область полости рта поражается чаще, межзубные участки, как правило, наиболее вовлечены в процесс воспаления. Увеличение отека тканей может привести к увеличению глубины кармана и может стать причиной даже временной подвижности зубов. Воспаление переднего отдела может усугубляться учащенным дыханием через рот, в первую очередь в третьем триместре, вследствие ринита при беременности. Десна является наиболее распространенным участком поражения (примерно в 70% случаев), за ней следуют язык и губы, слизистая оболочка щеки и нёбо. Увеличение потери прикрепленной десны может происходить вследствие активной пародонтальной инфекции, ускоренной беременностью.
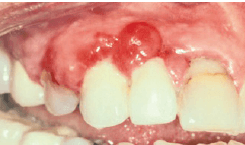
Пиогенные гранулемы (то есть, новообразования при беременности или эпулис беременных) встречаются в 0,2-9,6% беременностей. Они клинически и гистологически неотличимы от гнойных гранулем, встречающихся у небеременных женщин или у мужчин. Пиогенные гранулемы чаще всего появляются во время второго или третьего месяца беременности. Клинически они легко кровоточат и проявляются в виде гиперплазии и/или узелков. При удалении поражения обычно не оставляют большого дефекта. Oни могут быть «сидячими» и разрастающимися с изъязвленными различного цвета от пурпурно-красного до темно-синего, в зависимости от выраженности сосудистого компонента поражения и степени венозного застоя. Поражение классически проявляется в области, где протекает гингивита и связано с плохой гигиеной полости рта и зубными отложениями. Потери костной ткани обычно не происходит при этом.
Роль гормонов беременности. Состав поддесневой зубной бляшки
Эпидемиологические исследования указывают на связь между домашним уходом за полостью рта и тяжестью воспаления десен. Похоже, что связь между признаками воспаления десны и количеством зубного налета больше после родов, чем во время беременности. Изменение состава поддесневого налета происходит во время беременности. Kornman и Loesche установили, что во втором триместре гингивит и кровоточивость десен увеличилась без увеличения уровня зубного налета. Соотношение анаэробов/аэробов увеличивается в дополнение к пропорциям Bacteroides melaninogenicus и P. intermedia (от 2,2% до 10,1%). Авторы исследования предположили, что эстрадиол или прогестерон может заменять менадион (витамин К) как важнейший фактор роста для P. intermedia, но не для Porphyromonas gingivalis или Eikenella corrodens. Было также отмечено увеличение P. gingivalis в течение с 21 по 27 неделю беременности, но оно не было статистически значимым. Относительное увеличение численности P. Intermedia может быть более важным показателем изменения системного гормонального фона чем клинические параметры гингивита.
Одно из исследований пришло к выводу, что субгингивальный уровень бактерий, связанный с пародонтитом не изменился. Уровень P. Gingivalis и Tannerella forsythia было выше и связано с кровотечением при зондировании на 12 неделе. Бактериальное обсеменение тканей десны, количественно (бляшки) и качественно (P. gingivalis), по-видимому, влияет на уровень воспаления десен и наблюдается во время всей беременности.
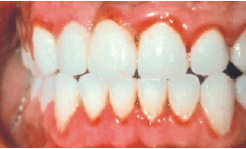
Гингивит у беременной, средняя степень тяжести
Пиогенная гранулема у беременной пациентки
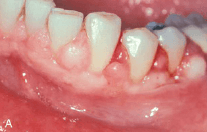
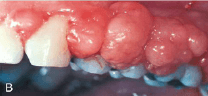
Тяжелая форма гингивита у беременной с плохо контролируемым сахарным диабетом. Показаны различные виды гиперплазии.
Заболевания пародонта и преждевременные роды, низкая масса тела при рождении детей
Хотя большинство исследований поддерживают причинно-следственную связь в отношении гипотезы о том, что пародонтит во время беременности создает повышенный риск неблагоприятных исходов беременности, есть и другие, несколько противоречивые результаты на этот счет.
Различия в результатах исследования могут быть вызваны смешанными факторами, модифицирующими эффект, изучаемыми группами населения, сроками вмешательства или оценкой тяжести заболеваний пародонта на основе различных методик диагностики. Несколько систематических обзоров показывают, что заболевания пародонта негативно влияют на исходы беременности.
Лечение заболеваний пародонта показало положительный эффект и снижение неблагоприятных исходов беременности, но три крупных многоцентровых исследования в США не подтвердили эти результаты. Исследования показывают, что пародонтальная терапия после первого триместра не связана с неблагоприятными исходами беременности. Первоначально Offenbacher и его коллеги предоставили доказательства того, что нелеченный пародонтит у беременных может представлять значительную опасность риска преждевременных родов ( В настоящее время существует мнение, что корреляция заболеваний пародонта с рождением детей с низкой массой тела может быть результатом наличия инфекции и опосредовано главным образом с перемещением бактериальных продуктов, таких как эндотоксин (то есть липополисахарид [LPS]) и действием материнских воспалительных медиаторов. Jared и его коллеги обнаружили, что воздействие на плод патогенных микроорганизмов внутриутробно увеличивает риск поступления в отделение интенсивной терапии новорожденных. Концентрации биологически активных молекул, таких как PGE2 и TNF-α, которые обычно участвуют в нормальной родовой деятельности, увеличены до искусственно высокого уровня инфекционным процессом, что само по себе может способствовать преждевременному разрешению беременности.
Грамотрицательные бактерии при заболеваниях пародонта могут селективно распространяться или проникать в мочеполовые пути. Han и его коллеги задокументировали гематогенное распространение оральных бактерий в амнион, а Madianos и коллеги показали, что бактерии полости рта пересекли плацентарный барьер и вызвали иммунный ответ плода. Уровни PGE2 в десневой цервикальной жидкости (GCF) были положительно связаны с интраамниотическим уровнем PGE2 (P = 0,018), что свидетельствует о том, что грамотрицательная пародонтальная инфекция представляет собой системную проблему, достаточную для начала преждевременных родов. Источником стимуляции при этом является LPS или вторичные медиаторы воспаления, такие как PGE2 и интерлейкин-1 бета (IL-1β). Offenbacher и его коллеги предложили рассмотреть доза-зависимую ответную связь для повышении уровня GCF PGE2 в качестве маркера активности заболеваний пародонта и снижение массы тела при рождении.
Четыре микроорганизма, связанные со зрелой бляшкой и прогрессирующими пародонтитом-Т. forsythia, P. gingivalis, A. actinomycetemcomitans, Treponema denticola — были обнаружены в больших количествах у матерей с рождением детей с низкой массой тела по сравнению с нормальным весом при рождении. Несмотря на исследования, подтверждающие ассоциацию заболеваний пародонта и рождение детей с низкой массой тела, необходимы дополнительные исследования с улучшенной методологией для дополнительной оценке этой связи.
Ключевые факты
На данный момент предполагается, что существует возможная связь между заболеваниями пародонта и недоношенностью детей с низкой массой тела при рождении.
Неблагоприятные события при беременности могут возникнуть в результате инфекции, которая опосредовано одним из двух основных путей: (1) непосредственно прямо через микроорганизмы или (2) косвенно, главным образом путем транслокации бактериальных продуктов, таких как эндотоксин (то есть липополисахарид) и действием материнских воспалительных медиаторов.
Преэклампсия
Систематический обзор связи преэклампсии и пародонтита показал повышенный риск во время беременности. Преэклампсия опасное для жизни состояние на поздних сроках беременности, которое характеризуется повышением давления и избытком белка в моче. Высокие уровни C-реактивного белка также связаны с преэклампсией.
Иммунный ответ матери
Считается, что материнская иммунная система подавляется во время беременности. Это позволяет плоду выжить как аллотрансплантату. Наличие иммунодепрессивных факторов в сыворотке беременных женщин показывает заметное увеличение моноцитов (которые в больших количествах подавляют пролиферативные реакции in vitro на митогены, аллогенные клетки и растворимый антиген), а также специфичные для беременных β-гликопротеины способствуют уменьшению количества лимфоцитов и ответ иммуниттеа на митогены и антигены.
Соотношение периферических Т-хелперных и Т- супрессорных клеток (CD4 / CD8) уменьшается в течение всей беременности.
Изменения в иммунных реакциях матери предполагают повышенную восприимчивость к развитию воспаления тканей пародонта. В одном из исследований, десневой индекс воспаления был достаточно высокий, но процент T3 (CD3), T4 (CD4) и B-клеток уменьшались в периферической крови и тканях десны во время всей беременности по сравнению с контрольной группой. В других исследованиях сообщалось о снижении хемотаксиса PMN (т.е. полиморфно ядерных нейтрофилов), клеточного иммунитета, фагоцитоза и Т-клеточного ответа в связи с повышенным уровнем гормонов яичников, особенно прогестерона. Сообщалось о снижении in vitro ответов лимфоцитов периферической крови на несколько митогенов и на присутствие P. intermedia в частности. Имеющиеся данные свидетельствуют о снижении абсолютного количества клеток CD4 + в периферической крови во время беременности по сравнению с послеродовым периодом. Lapp с коллегами предположили, что высокие уровни прогестерона во время беременности влияют на развитие локализованного воспаления за счет подавления выработки IL-6, делая местный иммунитет тканей десны не состоятельным для противостояния возникающим воспалительным процессам, связанным с деятельностью бактерий. Другое исследование показало, что преждевременные роды были связаны со снижением уровня антител иммуноглобулина G (IgG) к патогенам пародонта у женщин с пародонтитом при оценке во втором триместре, но не были связаны с исходами родов.
Гормон яичников стимулирует выработку простагландинов, особенно PGE1 и PGE2, которые являются мощными медиаторами воспалительного ответа. Когда простагландин действует как иммунодепрессант, воспаление десен может усиливаться при высоком уровне медиаторов. Kinnby и соавторы обнаружили, что высокие уровни прогестерона во время беременности влияют на ингибитор активатора плазминогена типа 2 (PAI-2) и нарушают баланс фибринолитической системы. Поскольку PAI-2 является важным ингибитором протеолиза тканей, это исследование предполагает, что компоненты фибринолитической системы могут быть вовлечены в развитие гингивита у беременных. Во время беременности уровень половых гормонов резко возрастает. Прогестерон достигает уровня 100 нг / мл, что в 10 раз превышает пик лютеиновой фазы менструации. Эстрадиол в плазме может достигать уровня в 30 раз выше, чем во время репродуктивного цикла. На ранних сроках беременности и во время нормального цикла желтое тело является основным источником эстрогена и прогестерона. Во время беременности плацента начинает вырабатывать эстрогены и прогестерон.
Причины реакции десны на повышение уровня эстрогена и прогестерона во время беременности
Состав поддесневой микрофлоры
• Увеличение анаэробного / аэробного соотношения бактерий
• Более высокие концентрации Prevotella intermedia (половые гормоны подменяют дейсвтие Витамина К как фактора роста этих бактерий).
• Более высокие концентрации Bacteroides melaninogenicus
• Более высокие концентрации Porphyromonas gingivalis
Иммунный ответ матери
• Снижение клеточного иммунитета
• Снижение нейтрофильного хемотаксиса
• Снижение ответов антител и Т-клеток
• Снижение соотношения Т-хелперов и Т-супрессоров в перифирической урови (т.е. соотношение CD4 / CD8)
• Цитотоксичность в отношении макрофагов и В-клеток может снизить иммунореактивность
• Уменьшение абсолютного количества клеток CD3 +, CD4 + и CD19 + в периферической крови во время беременности по сравнению с послеродовым.
• Стимуляция выработки простагландина
Концентрация половых гормонов
Эстроген
• Увеличивает клеточную пролиферацию в кровеносных сосудах (например, в эндометрии)
• Уменьшает кератинизацию при одновременном увеличении эпителиального гликогена
• В тканях десны обнаружены специфические рецепторы к гормону
Прогестерон
• Увеличивает просвет сосудов и их проницаемость, что приводит к отеку и накоплению воспалительных клеток
• Увеличивает пролиферацию новообразованных капилляров в тканях десны (т.е. имеется склонность к кровоточивости)
• Изменяет скорость и характер выработки коллагена, а дефицит фолиевой кислоты может препятствовать восстановлению тканей
• В тканях десны обнаружены специфические рецепторы к гормону
• Снижает уровень ингибитора активатора плазминогена типа 2, усиливается протеолиз тканей
Эстроген и прогестерон
• Влияют на основное вещество соединительной ткани, увеличивая ее проницаемость
• Увеличивается концентрация в слюне и десневой жидкости, повышается концентрация в сыворотке. Специфические рецепторы к эстрогену и прогестерону обнаруживаются в тканях десны.
Эстроген регулирует клеточную пролиферацию, дифференцировку и кератинизацию, тогда как прогестерон влияет на проницаемость микроциркуляторного русла, изменяет скорость и характер выработки коллагена и увеличивает метаболический распад фолата (необходим для поддержания тканей). Высокие концентрации половых гормонов в тканях десны, слюне, сыворотке и GCF также могут усиливать реакцию. Регуляция большинства клеточных процессов гормонами происходит посредством взаимодействия этих продуктов с внутриклеточными рецепторами. Получающиеся эффекты зависят от концентрации несвязанного гормона, диффундирующего через клеточную мембрану. Vittek и коллеги продемонстрировали специфические рецепторы эстрогена и прогестерона в тканях десны, предоставив прямые биохимические доказательства того, что эта ткань функционирует в качестве органа-мишени для половых гормонов. Muramatsu и Takaesu обнаружили увеличение концентрации половых гормонов в слюне с первого месяца и пик на девятом месяце беременности, а также увеличение процента P.intermedia . Глубина зондирования, количество участков десны с кровотечением и гиперемией увеличились до 1 месяца после родов. Данные указывают на концентрацию половых гормонов в GCF, обеспечивая рост пародонтальных патогенов.
Беременность и другие проявления в полости рта
Перимолиз (то есть кислотная эрозия тканей зубов) может возникать, если выражены утренние недомогания или рефлюксы, включая рвоту желудочным содержимым. Тяжелый рефлюкс может вызвать рубцевание пищеводного сфинктера, и пациентка может стать более предрасположенной к гастро-эзофагальной рефлюксной болезни уже после родов.
Ксеростомия — частая жалоба среди беременных женщин. Одно из исследований обнаружило постоянную сухость у 44% беременных.
Редкой находкой во время беременности является птиализм (то есть сиалорея). Чрезмерная секреция слюны обычно начинается на 2–3 неделе беременности и может уменьшиться в конце первого триместра. Причина птиализма не была идентифицирована, но это может быть связано с неспособностью женщины проглотить нормальное количество слюны вследствие рвотного рефлекса, а не с истинным увеличением секреции слюны.
Поскольку беременность ставит женщину в состояние иммунодефицита, врач должен знать о ее здоровье как можно больше. Гестационный диабет, лейкемия и другие заболевания могут появиться во время беременности.
Клиническое ведение беременных
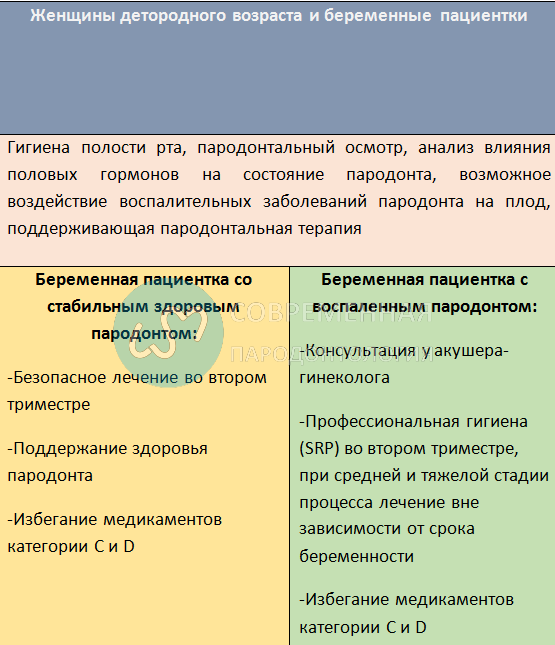
Тщательный сбор медицинского анамнеза является обязательным компонентом обследования тканей пародонта, особенно для беременных. Из-за иммунологических изменений, увеличенного объема крови (исключая пролапс митрального клапана и сердечные шумы) и взаимодействия плода, врач должен особо тщательно и последовательно контролировать медицинскую и пародонтологическую стабильность пациентки. Обсуждение истории болезни должно включать выявление осложнений беременности, предыдущие выкидыши и недавнюю историю судорог или рвоты. Следует обратиться к гинекологу пациентки, чтобы обсудить ее медицинский статус, пародонтологические или стоматологические потребности и предлагаемый план лечения.
Создание здоровой среды для полости рта и поддержание оптимальной гигиены полости рта являются основными задачами для беременной женщины. Следует усилить профилактическую пародонтальную программу, состоящую из консультаций по питанию и строгих мер контроля зубного налета в стоматологическом кабинете и дома. Женщины детородного возраста, особенно те, кто пытается забеременеть, должны быть проинформированы о возможном воздействии воспаления на еще нарождённого ребенка.
Борьба с зубным налетом
Повышенная склонность к воспалению тканей десны во время беременности должна быть четко объяснена пациентке. Это необходимо сделать, чтобы подобрать необходимые методы и средства гигиены полости рта в течение всей беременности. Скейлинг, полировка и кюретаж могут выполняться при необходимости во время беременности. Некоторые практикующие врачи избегают использования антимикробных полосканий с высоким содержанием спирта для беременных женщин и предпочитают использовать полоскания для полости рта без спирта.
Назначение фторидов
Назначение пренатальных фтористых добавок вызывает споры. Хотя два исследования заявили о положительных результатах применения, в других предполагают, что клиническая эффективность пренатальных фторидных добавок является неопределенной, а механизм, с помощью которого они могут предотвращать кариес, неясен. Американская стоматологическая ассоциация (ADA) не рекомендует использовать пренатальные фториды, потому что его эффективность не была доказана в полной мере. Американская академия детской стоматологии также поддерживает эту позицию. Американская академия педиатрии не имеет заявленной позиции по назначению пренатальных фторидов.
Лечение
Плановое лечение зубов
Помимо хорошего контроля над зубным налетом, целесообразно избегать планового лечения зубов, если это возможно, в течение первого триместра и последней половины третьего триместра. Первый триместр — это период органогенеза, когда плод очень восприимчив к влияние окружающей среды. Во второй половине третьего триместра существует опасность преждевременных родов, потому что матка очень чувствительна к внешним раздражителям.
Также следует избегать длительных приемов, так как при длительном лечении пациентка может чувствовать себя некомфортно.
У беременных в некоторых случаях может возникнуть гипотензивный синдром. В изогнутом или лежачем положении большие сосуды, особенно нижняя полая вена, сжимаются под действием силы тяжести матки. Препятствуя венозному возврату, это сжатие вызывает гипотензию, снижение сердечного выброса и возможную потерю сознания.
Гипотензивный синдром в лежачем положении обычно можно купировать, повернув пациентку на левую сторону, что снимет давление на полую вену и позволяет крови возвращаться из нижних конечностей и области таза. Рекомендуется использовать с целью профилактики 6-дюймовый мягкий валик (например свернутое полотенце) на правой стороне пациентки, когда она откидывается для на спинку лечения.
Начало второго триместра самый безопасный период для оказания обычной стоматологической помощи. В настоящее время основной упор делается на борьбу с активными заболеваниями и устранение потенциальных проблем, которые могут возникнуть на поздних сроках беременности. Основное плановое лечение зубов и тканей пародонта может быть отложено до родов. Новообразования и гиперплазия тканей во время беременности, которые являются болезненными, мешают жеванию или продолжают кровоточить или нагнаиваются после механической обработки, иссекаются с обязательной биопсией.
Предполагается, что когда воспалительный каскад реакций активируется во время беременности, мероприятия, направленные на этот механзм, могут быть неэффективными по отношению к снижению частоты преждевременных родов или других осложений. Лечение во время беременности может быть уже не своевременным для снижения про-воспалительного фона. Лечение до беременности или в период между беременностями (у многоплодных женщин, особенно женщин с преждевременными родами в анамнезе) может дать гораздо более многообещающие результаты.
Американская академия пародонтологии разработала положение о необходимости обеспечения надлежащей пародонтальной терапии для беременных пациентов . Поскольку исследования указывают на возможное воздействие на плод, острая инфекция, абсцессы или другие потенциальные источники сепсиса, могут потребовать незамедлительного вмешательства независимо от стадии беременности.
Консенсусный доклад Европейской и Американской пародонтологических ассоциаций гласит, что несмотря на доказанную безопасность пародонтологического лечения и достигаемые улучшения в состоянии беременных женщин, пародонтальная терапия без назначения антибиотиков не способна значимо снизить процент преждевременных родов и рождения детей с низким весом.
Клинические рекомендации
Целесообразно избегать плановой стоматологической помощи в первом триместре и во второй половине третьего триместра. Первый триместр — это период органогенеза, и плод очень подвержен влиянию окружающей среды. В течение последней половины третьего триместра плод уязвим в плане повышенных рисков преждевременных родов, так как матка очень чувствительна к внешним раздражителям. Начало второго триместра самый безопасный период для проведения стоматологического лечения.
Рентгенограммы зубов
Безопасность рентгенографии зубов во время беременности хорошо известна при условии использования всех компонентов — современные аппараты, элементы защиты в виде фартуков. Тем не менее, желательно не проводить никакого облучения во время беременности, особенно в первом триместре, потому что развивающийся плод особенно восприимчив к радиационному повреждению. Когда для диагностики необходимы рентгенограммы, наиболее важной частью для пациентки является защитный фартук. Исследования показали, что при использовании фартука во время современной стоматологической радиографии облучение гонад и плода практически неизмеримо. Даже при очевидной безопасности рентгенографии зубов рентгенологические снимки следует делать избирательно и только по острой необходимости во время беременности, когда это целесообразно для оказания помощи, в диагностике и лечении. В большинстве случаев показаны снимки в прикус, панорамные или снимки периапикальной области.
Медикаментозная терапия
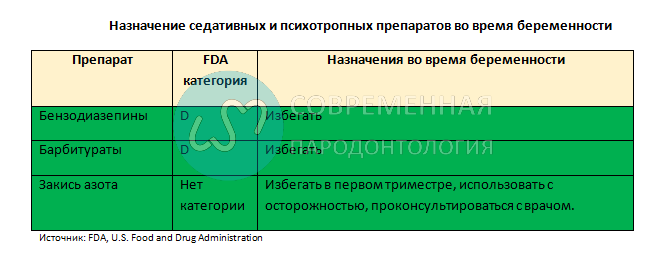
Медикаментозная терапия для беременной женщины достаточно противоречива, поскольку лекарственные препараты могут воздействовать на плод путем диффузии через плаценту. Поэтому назначения следует делать только в течение необходимого периода и только после тщательного рассмотрения всех возможных побочных эффектов. Система классификации, созданная Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) в 1979 году, используется для оценки уровней риска для плода при назначении лекарственных препаратов.
Классификация FDA основана на потенциальном влиянии на развитие дефектов и аномалий у новорожденных
А: Контролируемые исследования, в которых участвовали женщины, не демонстрируют риск для плода в первом триместре (нет доказательств риска в более поздних триместрах), и вероятность повреждения плода маловероятна.
B: Исследования на животных не продемонстрировали рисков для плода, но нет никаких контролируемых исследований с участием беременных женщин; или исследования на животных показали неблагоприятный эффект (кроме снижения фертильности), который не был подтвержден в контролируемых исследованиях в участием женщин в первом триместре (нет доказательств риска в более поздних триместрах).
C: Исследования на животных выявили неблагоприятные воздействия на плод (то есть тератогенный, эмбритоксичный или другие), и нет никаких контролируемых исследований с участием женщин, или исследования с участием женщин и животных отсутствуют. Препараты следует назначать только в том случае, если потенциальные выгоды оправдывают потенциальный риск для плода.
D: Есть подтвержденные доказательства риска для плода у человека, но преимущества применения у беременных женщин могут быть приемлемыми, несмотря на риск (например, лекарство необходимо в угрожающей жизни ситуации или при серьезном заболевании, для которого нельзя использовать более безопасные лекарства или они неэффективны).
X: Исследования на животных или с участием людей продемонстрировали аномалии развития плода, или есть свидетельства риска для плода, основанного на наблюдениях с участием человека, или того и другого, и риск применения препарата у беременных женщин явно перевешивает любую возможную пользу. Препарат противопоказан женщинам, которые беременны или могут забеременеть.
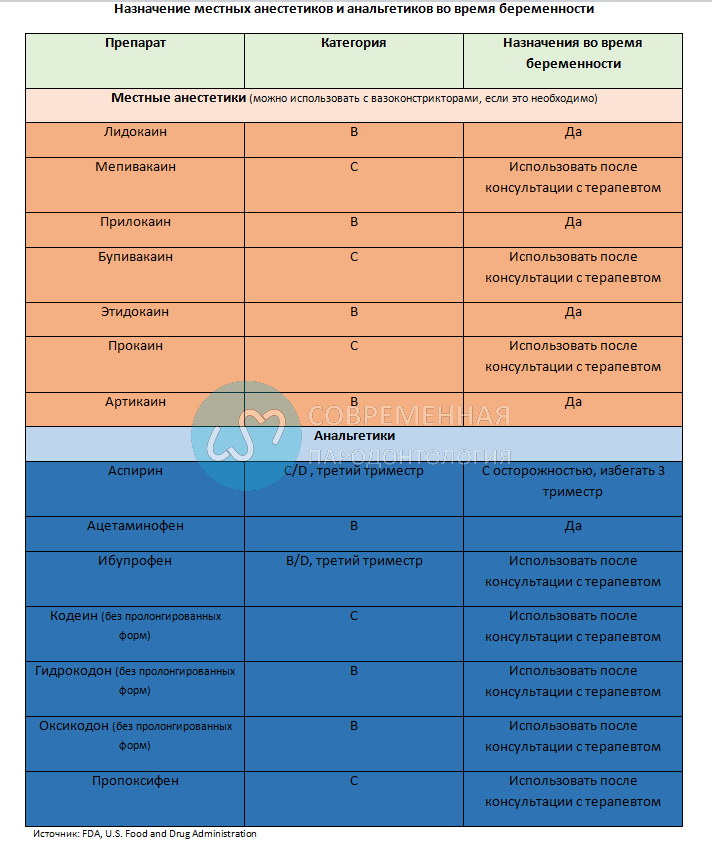
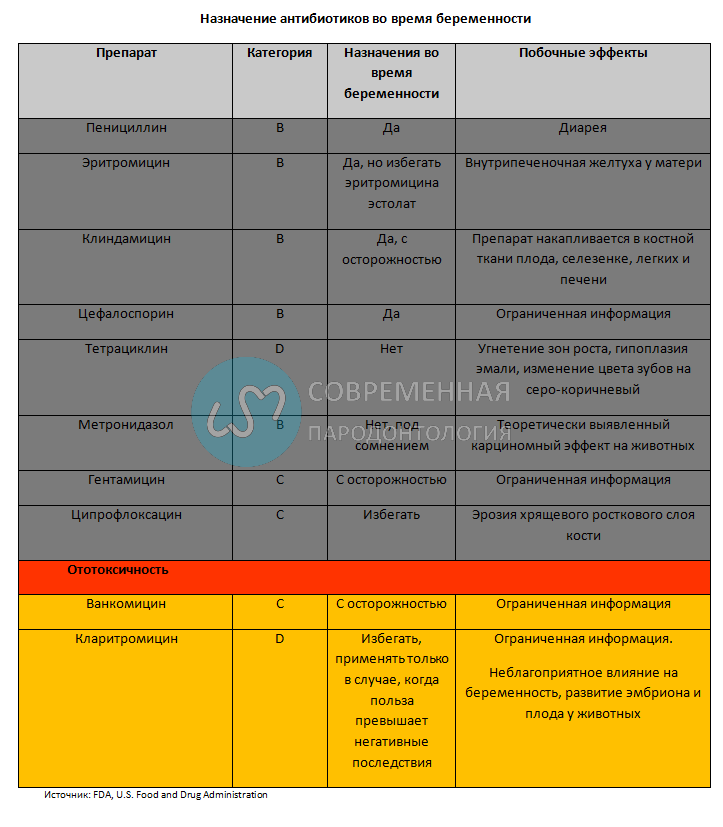
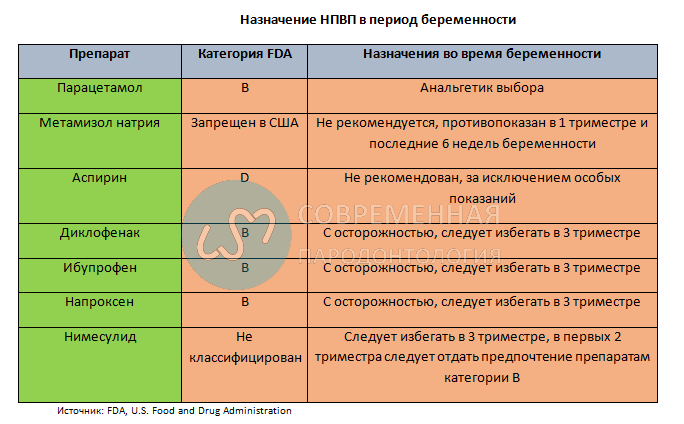
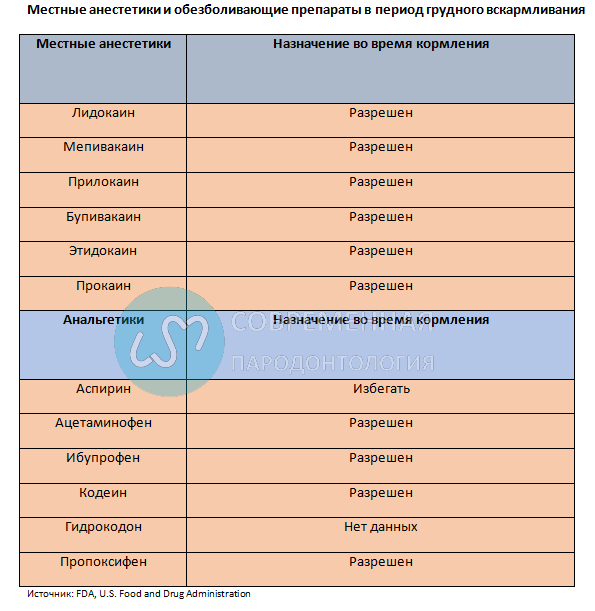
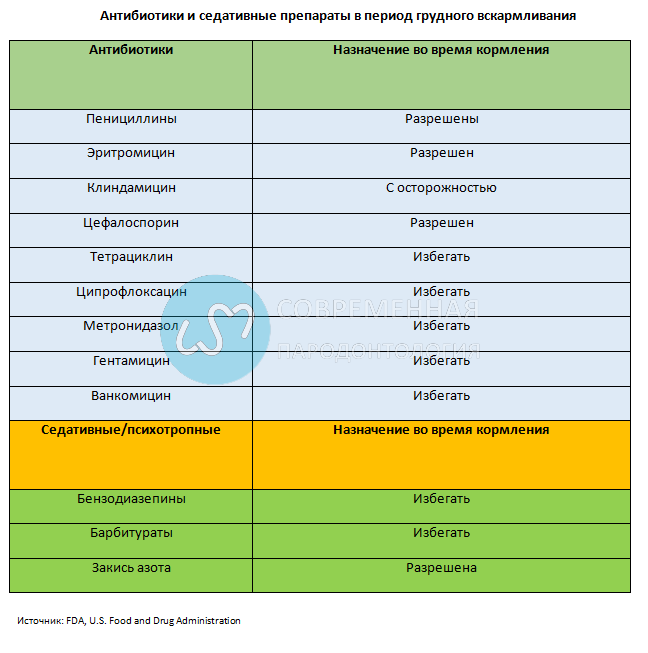
В идеале, никакие лекарства не должны использоваться во время беременности, особенно в первом триместре. Однако иногда невозможно придерживаться этого правила. К счастью, наиболее распространенные препараты в стоматологической практике можно назначать во время беременности с относительной безопасностью, хотя есть несколько важных исключений.
Перевод материала «Periodontal Therapy in the Female Patient» Joan Otomo-Corgel переведен Анной Матлаковой специально для проекта «Современная пародонтология»
