Пациенты с раком головы и шеи из-за проводимой лучевой терапии подвержены высокому риску развития кариеса и ксеростомии. Постлучевой кариес часто недооценивают, хотя он увеличивает риск остеорадионекроза при последующих удалениях зубов. Профилактика и раннее лечение важны для предотвращения осложнений и улучшения качества жизни пациентов.
Повышение выживаемости пациентов с раком головы и шеи делает профилактику и лечение оральных последствий все более актуальными в первичной медико-санитарной помощи. Одним из наиболее частых осложнений является радиационно-индуцированный кариес, который может привести к удалению зубов и, потенциально, к остеорадионекрозу челюстей. Хотя считается, что ионизирующее излучение оказывает прямое повреждающее воздействие на ткани зуба, особенно при дозах лучевой терапии, превышающих 60 Гр, это утверждение было поставлено под сомнение, так как большинство исследований проводилось in vitro. Оральные изменения, способствующие развитию радиационно-индуцированных кариозных поражений, связывают, в первую очередь, с косвенными эффектами, обусловленными комплексом оральных симптомов, таких как оральный мукозит, дисгевзия, тризм, гипосаливация вследствие повреждения крупных слюнных желез и снижение буферной емкости слюны до уровня pH, при котором начинается деминерализация эмали.
Хроническая гипосаливация повышает риск развития оральных инфекций и кариозных поражений. Сухость во рту, наблюдаемая у пациентов, сопровождается затруднениями при речи, жевании и глотании. Пациенты с гипосаливацией, возникшей в результате лучевой терапии, имеют более высокий риск развития кариеса.
Сухость полости рта способствует росту кариесогенной микрофлоры, снижению концентрации антимикробных белков слюны и потере ее минерализующих компонентов.
Эти изменения создают благоприятные условия для развития кариозных поражений, которые могут предшествовать повышенной чувствительности дентина.
Радиационно-индуцированные изменения состава слюны делают зубы более восприимчивыми к деминерализации, что, в свою очередь, влияет на их минеральную структуру.
Радиационно-индуцированный кариес является осложнением лучевой терапии, которое затрагивает более 30% пациентов в течение первого года лечения. Радиационно-индуцированные кариозные поражения характеризуются особым профилем прогрессирования и преимущественно локализуются в пришеечных областях, особенно в зоне передних нижних зубов, а также на режущих краях, буграх и гладких поверхностях, которые обычно не подвержены развитию «обычного» кариеса.
Заболевание начинается с декальцинации эмали, проявляющейся в виде меловых белых и коричневых пятен. Радиационно-индуцированные кариозные поражения отличаются от традиционных не только своей быстрой прогрессией, но и тем, что они зачастую остаются бессимптомными до поздних стадий.
Лечение радиационно-индуцированного кариеса представляет собой серьезную проблему для врачей первичной медико-санитарной помощи. Отсутствие установленных протоколов может привести к высокой частоте неудач реставрационного лечения, персистирующим очагам инфекции, повышенному риску постэкстракционного остеорадионекроза и необходимости госпитализации. На данный момент отсутствуют четко сформулированные рекомендации и протоколы, что затрудняет раннее ведение пациентов. Термин «пострадиационный кариес» связан с тем, что кариозные поражения обычно становятся клинически заметными в течение года после окончания лучевой терапии. Однако сам процесс кариозного разрушения начинается сразу после того, как изменения состава слюны, вызванные лечением рака, вступают в силу. Эти изменения также усугубляют уже имеющиеся кариозные поражения.
Пациентам следует предложить стратегии лечения в соответствии с концепцией командного, персонализированного, ориентированного на факторы риска и профилактику подхода, основанного на принципах минимально инвазивной стоматологии (MIOC), как можно раньше, не дожидаясь завершения противоопухолевой терапии. Кроме того, анатомическая локализация этих поражений часто затрудняет проведение малоинвазивных оперативных вмешательств, что еще раз подчеркивает важность ранней профилактики и нехирургических методов лечения.
В настоящее время доступны различные технологии реминерализации. Реминерализующие агенты, такие как фториды, играют важную роль в общем подходе к лечению кариеса у пациентов с высокой предрасположенностью к этому заболеванию и могут использоваться как для профилактики, так и для терапии начальных поражений.
Местные фторсодержащие средства обладают высокой концентрацией фтора, обычно около 22 600 ppm. При нанесении фтористого лака образуется плотный, лабильный слой фторида кальция. В процессе реминерализации этот слой служит резервуаром фтора и кальция, которые высвобождаются при снижении pH до кислотных значений. Этот контролируемый процесс способствует восстановлению минерализации. Растворы с диаминфторидом серебра (SDF) оказывают дополнительное защитное действие: ионы серебра взаимодействуют с белками дентина, образуя бактериорезистентные комплексы, что приводит к увеличению его твердости и замедлению формирования биопленки. Присутствие серебра придает поражению черный цвет за счет восстановления ионов серебра до металлического серебра и оксидов серебра. Применение лака с SDF является эффективным методом лечения и может использоваться даже при выраженных поражениях, как самостоятельно, так и в сочетании с реставрационными процедурами.
В данной статье рассматриваются два клинических случая, иллюстрирующих последствия радиационно-индуцированной гипосаливации для тканей зуба:
- декальцинация эмали, проявляющаяся в виде меловых белых и коричневых пятен, сопровождающаяся повышенной чувствительностью дентина;
- клинически выраженные радиационно-индуцированные кариозные поражения.
Клинический случай 1
48-летняя женщина была направлена в отделение оральной медицины IUCT-Oncopole (Тулуза, Франция) из-за острой диффузной боли во всех зубах, начавшейся месяц назад.
Первоначально пациентка обратилась в IUCT-Oncopole для последующего наблюдения после плоскоклеточного рака бокового края языка, который был выявлен в мае 2023 года челюстно-лицевым хирургом. Она прошла первичное хирургическое лечение (маргинальная глоссэктомия, кюретаж шейных лимфатических узлов), а затем в течение семи недель получала лучевую терапию с модуляцией интенсивности (IMRT) с использованием линейного ускорителя (70 Гр [2 Гр/день]), проводившуюся в онкологическом центре региона Тулузы.
Подход минимального вмешательства в стоматологии (MIOC) включает четыре взаимосвязанных клинических этапа:
- идентификация проблемы (обнаружение, оценка предрасположенности, специальные исследования, диагностика, индивидуальное поэтапное планирование лечения с совместным принятием решений);
- профилактика поражений и контроль заболевания (изменение поведения пациента, нехирургические и микроинвазивные методы лечения);
- минимально инвазивные оперативные вмешательства;
- повторные осмотры, контроль и активное наблюдение.
Этот подход был использован для ведения пациентки.
Этап 1 – Идентификация проблемы
Сбор анамнеза
- бывшая курильщица (10 пачек-лет), отказалась от курения в 2022 году;
- в настоящее время не принимает лекарств;
- отсутствие аллергий;
- причина обращения: острая диффузная чувствительность зубов через месяц после лучевой терапии. Пациентка выразила обеспокоенность состоянием своих зубов. В течение жизни стоматологические осмотры были нерегулярными, последние два года – полное отсутствие стоматологического наблюдения.
Клиническое обследование
Обнаружена боль при термических, воздушных и тактильных раздражителях. По критериям Common Terminology Criteria for Adverse Events v.5 выраженность ксеростомии оценена как 2 степень.
При осмотре выявлены
- декальцинация эмали с белыми и коричневыми пятнами в пришеечной области зубов 12, 21, 22 и 33, а также на режущем крае зуба 21;
- приостановившиеся кариозные поражения на проксимальных поверхностях зубов 11, 12, 21 и 24;
- гингивит, вызванный бактериальным биопленкой и усугубленный сухостью во рту (локальный фактор риска);
- остатки корней зубов 16 и 44, без симптомов (боль при пальпации, перкуссии) или признаков инфекции;
- отсутствие зубов 24, 27, 28 и 47;
- затруднение при открывании рта.
Рентгенологическое обследование не проводилось.
Диагноз
Декальцинация эмали (меловидные белые и коричневые пятна) – начальная стадия радиационно-индуцированного кариеса.
Основная цель лечения – предотвращение дальнейшего развития радиационно-индуцированных поражений, которые начинаются с деминерализации эмали и появления белых или коричневых пятен в пришеечной области, на режущих краях и поверхностях.
Клинические симптомы, описанные пациенткой, соответствовали этому процессу.
Этап 2 – Профилактика и контроль
Индивидуальный поэтапный план лечения, предложенный пациентке и согласованный с ней, включал
- адекватную и эффективную гигиену полости рта;
- ежедневное применение местных фторидов (чистка зубов два раза в день зубной пастой с содержанием фтора не менее 5000 ppm [Duraphat, Colgate или Fluodonty Cooper]);
- использование индивидуальных кап с фторсодержащим гелем (Fluogel MOC, 20 000 ppm) в течение пяти минут в день;
- увеличение частоты контроля гигиены полости рта и мониторинга симптомов: через 15 дней после первого визита, затем через месяц, затем раз в три месяца; при стабилизации состояния – раз в шесть месяцев;
- оценка гигиены полости рта, наличия зубного налета и анализ рациона проводились систематически.
Этап 4 – Повторная оценка и активное наблюдение
Первый контрольный визит состоялся через две недели после начального приема, проведено нанесение фтор-лака и сняты слепки для фторсодержащих кап. Пациентка отметила значительное улучшение и снижение чувствительности дентина. Повторно оценены гигиена полости рта, наличие зубного налета и питание.
Через месяц пациентке выданы фторсодержащие капы и даны рекомендации по их использованию. Проведена повторная оценка симптомов зубной чувствительности.
Пациентка больше не испытывала боли. Следующая консультация запланирована через три месяца с последующим наблюдением у лечащего врача.
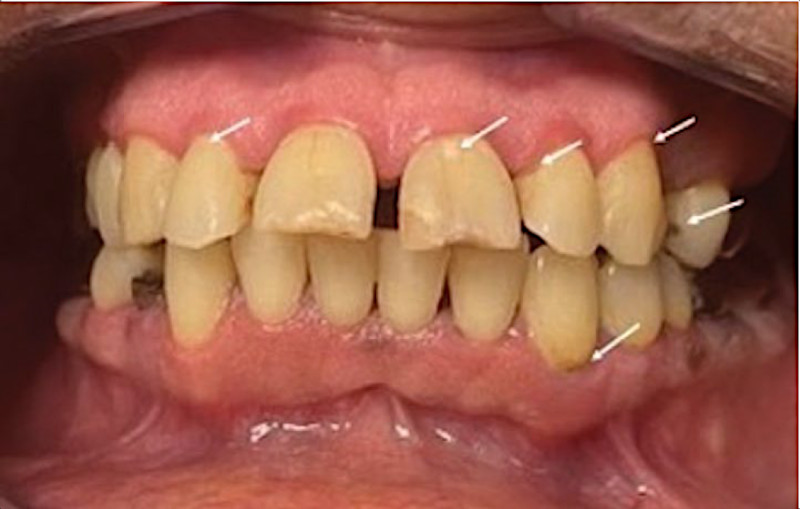
Фото 1. Клинический вид пациента через месяц после лучевой терапии, демонстрирующий состояние полости рта и зубов с признаками деминерализации эмали в виде белых и коричневых пятен (указано стрелками)
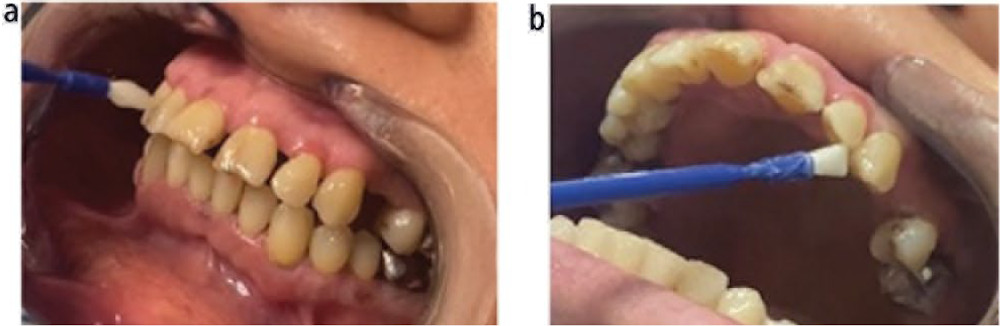
Фото 2. a, b) Местное нанесение фторсодержащего лака на обе челюсти, на все зубные поверхности после тщательного высушивания
Клинический случай 2
69-летний мужчина был направлен лечащим врачом в связи с неудовлетворительным состоянием полости рта и зубов, обусловленным ксеростомией после противоопухолевого лечения и полным отсутствием стоматологического наблюдения более пяти лет.
Пациент впервые обратился в IUCT-Oncopole (Тулуза, Франция) для динамического наблюдения после лечения плоскоклеточного карциномы задней перстнечерпаловидной область гортани в сентябре 2023 года. Лечение включало: неоадъювантную химиотерапию с наложением трахеостомы в 2023 году, а затем лучевую терапию с модуляцией интенсивности (IMRT) на линейном ускорителе в течение семи недель (70 Грей [по 2 Гр/день]).
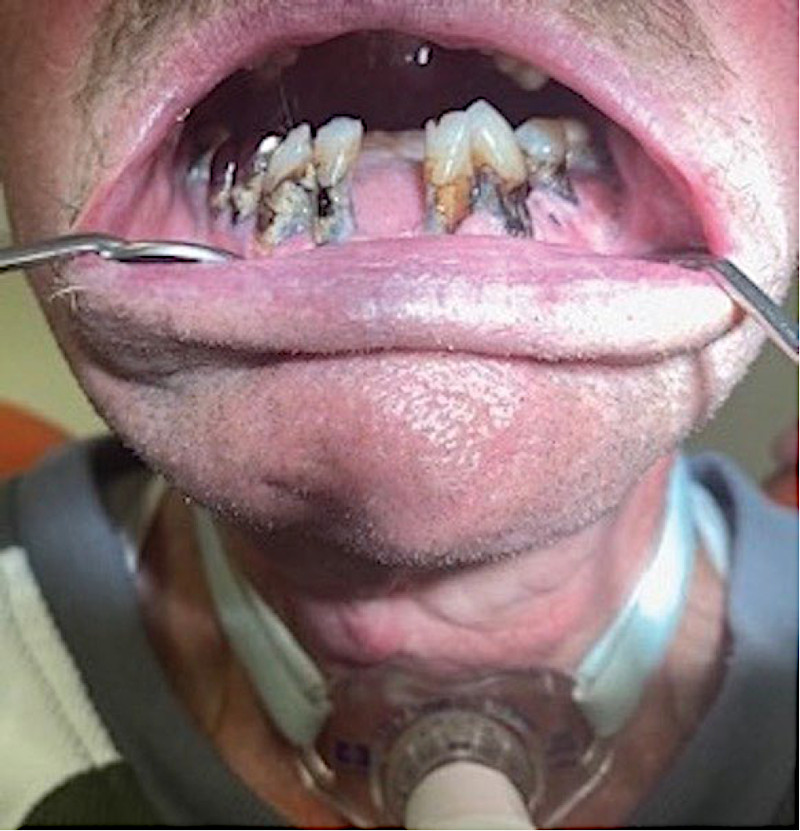
Фото 3. Исходное состояние полости рта, свидетельствующее о полном отсутствии стоматологического наблюдения. При клиническом осмотре выявлено наличие зубного налета, связанного с недостаточной гигиеной полости рта, пародонтит без подвижности зубов, а также наличие кариозных поражений
Этап 1 – Идентификация проблемы
Сбор медицинского и стоматологического анамнеза
- плоскоклеточная карцинома края правой стороны языка. Оперирован в 2020 году с последующей лучевой терапией в онкологическом центре Тулузы;
- отказ от употребления алкоголя за шесть месяцев до обращения;
- бывший курильщик (20 пачек/год), отказался от курения в 2021 году;
- не принимает лекарственных препаратов в настоящее время;
- аллергия не выявлена;
- направлен лечащими врачами из-за неудовлетворительного состояния полости рта, ксеростомии и отсутствия стоматологического наблюдения более пяти лет. Пациент не жаловался на зубную боль, но его беспокоили изменение цвета и быстрое разрушение зубов в последние годы. Он признался, что «не хочет тратить время и деньги» на лечение полости рта.
Клиническое обследование
Выявлены
- пришеечные и корневые кариозные поражения зубов 13, 12, 22, 32, 33, 35, 37, 42, 43, 44, 45 и 47;
- кариозное поражение режущего края зуба 32;
- налет, связанный с недостаточной гигиеной полости рта;
- пародонтит без подвижности зубов;
- отсутствие зубов 11, 17, 18, 21, 27, 28, 31, 37, 38, 41, 46 и 48;
- амальгамовые пломбы на зубах 15, 25, 35, 36 и 47;
- одиночные металлические коронки на зубах 44 и 45;
- трудности с открыванием рта.
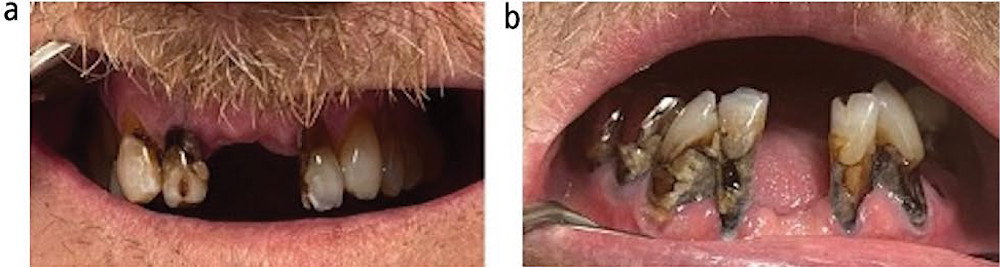
Фото 4. a, b) Наличие пришеечных и корневых кариозных поражений на зубах 13, 12, 22, 32, 33, 35, 37, 42, 43, 44, 45 и 47. Кариозное поражение на режущем крае зуба 32
Рентгенологическое обследование
- эндодонтическое лечение зубов 15, 44 и 45;
- перипикальное затемнение в области зуба 15, связанное с ранее проведенным эндодонтическим лечением, без клинической симптоматики;
- костная резорбция, связанная с обнажением корневых поверхностей.
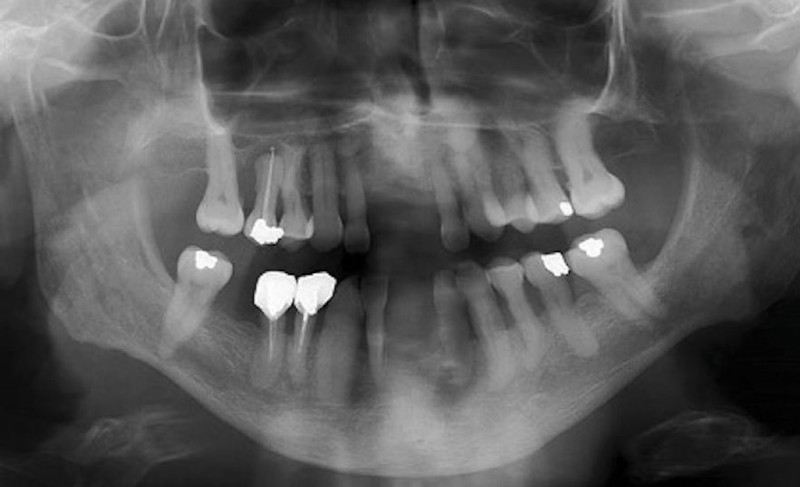
Фото 5. Панорамный снимок, демонстрирующий следующие рентгенологические изменения: эндодонтическое лечение зубов 15, 44 и 45; наличие периапикального очага у зуба 15, связанной с эндодонтическим лечением, но без клинической симптоматики; костная резорбция, связанная с обнажением корневой поверхности
Диагноз
Поражения твердых тканей зубов: радиационно-индуцированный кариес. Тактика лечения была направлена на остановку прогрессирования радиационно-индуцированного кариеса и предотвращение появления новых поражений. Прогрессирование поражений может привести к переломам коронок зубов и повысить риск остеорадионекроза после экстракции зубов. Учитывая паллиативный характер индивидуального плана лечения и согласие пациента, протезирование не предлагалось.
Этап 2 – Профилактика и контроль
Индивидуальный поэтапный план лечения, предложенный пациенту и согласованный с ним, включал
- рекомендации по улучшению гигиены полости рта;
- применение раствора серебряного диамина фторида (SDF) для сохранения оставшихся зубов;
- контрольные визиты и активное наблюдение с периодичностью раз в месяц в течение трех месяцев.
Контрольные визиты имели особую значимость в данном случае, так как целью лечения было сохранение имеющихся зубов без проведения оперативных вмешательств (Этап 3 MIOC). Выраженная хроническая патология, включающая радиационно-индуцированный кариес и пародонтальное заболевание, значительно повышала риск развития остеорадионекроза при проведении инвазивных хирургических вмешательств.
Этап 4 – Динамическое наблюдение и контроль
Пациент посещал контрольные осмотры каждый месяц в течение первых шести месяцев наблюдения (с сентября 2023 по март 2024 года) для оценки гигиены полости рта, стабилизации кариозного процесса и исключения признаков инфекции или появления симптоматических зубов. Через шесть месяцев состояние полости рта оставалось стабильным, без каких-либо симптомов. Несмотря на физическую и психологическую усталость, уровень гигиены полости рта значительно улучшился.
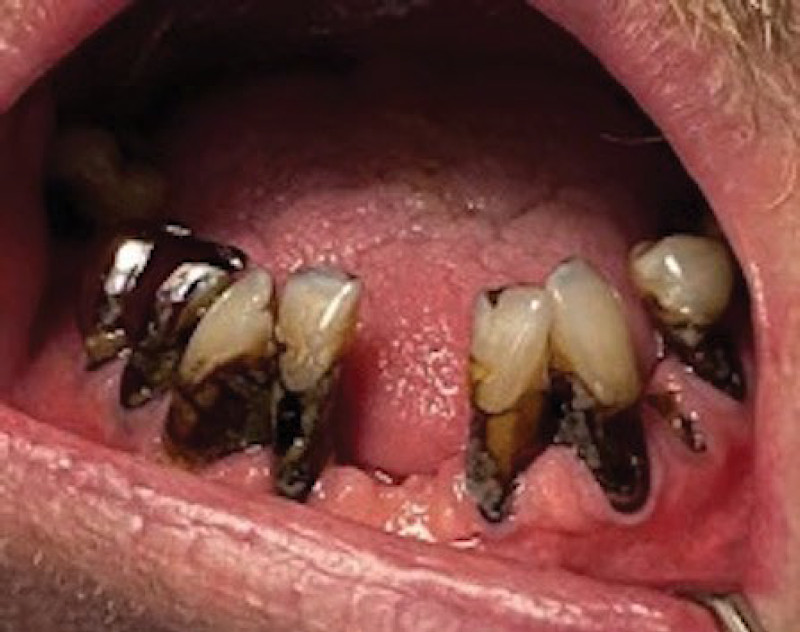
Фото 6. Осмотр через шесть месяцев после первой аппликации SDF. Отмечается улучшение гигиены полости рта и стабилизация кариозных поражений
Обсуждение клинических случаев
Снижение слюноотделения вследствие радиотерапии приводит к изменениям бактериальной флоры полости рта и может способствовать увеличению количества кариесогенных бактерий в слюне. После выявления, диагностики и составления индивидуального плана лечения (Этап 1 MIOC) первостепенной задачей является уход за полостью рта, который имеет ключевое значение для минимизации влияния кариесогенной микрофлоры. Согласно Pinna и соавт., а также в соответствии с передовыми клиническими практиками, пациенты с опухолями головы и шеи, получавшие радиотерапию и страдающие гипосаливацией, могут рассматриваться как новая группа риска по развитию чувствительности или гиперчувствительности дентина, вызванной деминерализацией эмали. Ведение таких пациентов должно быть направлено на профилактические меры, включая поддержание гигиены полости рта в период лучевой терапии. Среди неинвазивных методов терапии применение десенсибилизирующих лаков способствует снижению симптоматики у облученных пациентов. Такие лаки содержат фтор и обладают местным профилактическим эффектом во время радиотерапии. После завершения радиотерапии пациенту назначают ежедневное применение фторсодержащего геля с помощью индивидуальных капп для профилактики развития кариозных поражений. Если пациент не может использовать каппы из-за физических ограничений или недостаточной приверженности лечению, можно предложить регулярные профессиональные аппликации фторсодержащих препаратов каждые три месяца.
Пациента необходимо информировать, обучать и мотивировать к правильному уходу за полостью рта при ксеростомии, профилактике кариеса и контролю гиперчувствительности дентина.
Для снижения гиперчувствительности дентина рекомендуется использование зубной пасты, содержащей аргинин или фторид олова, с чисткой зубов дважды в день, а также нанесение пасты на болезненные участки кончиками пальцев в течение одной минуты.
При наличии радиационно-индуцированного кариеса тактика лечения должна быть направлена на замедление прогрессирования заболевания и снижение риска остеорадионекроза путем применения лака с диаминфторидом серебра (SDF). Данный «паллиативный» подход направлен на улучшение качества жизни пациента.
Таким образом, лечение ограничивается местным применением SDF для остановки прогрессирования кариеса при условии отсутствия симптомов и признаков инфекции.
Использование SDF во время онкологической терапии не только предотвращает образование новых кариозных поражений, но и останавливает прогрессирование уже имеющихся, особенно на проксимальных поверхностях корней, доступ к которым затруднен для диагностики и реставрации. Клинические исследования, посвященные профилактике и ограничению развития радиационно-индуцированного кариеса у пациентов, получавших лучевую терапию, пока недостаточны, равно как и единые клинические рекомендации. Важно помнить, что минимально инвазивные методы, несмотря на их эффективность, не заменяют полноценное удаление пораженных тканей кариеса и восстановительное лечение. Каждый случай требует индивидуального подхода с учетом преимуществ и недостатков методов лечения, а также финансовых возможностей и приверженности пациента к самостоятельному уходу за полостью рта.
Заключение
Приведенные клинические случаи демонстрируют, что пациенты, получавшие радиотерапию при лечении рака в области головы и шеи и страдающие гипосаливацией, должны проходить активное стоматологическое наблюдение на ранних стадиях для предотвращения или замедления прогрессирования кариеса.
С учетом концепции MIOC таким пациентам следует предоставлять рекомендации и информацию по следующим вопросам:
- предотвращение или снижение чувствительности дентина, вызванной деминерализацией эмали и обнажением дентина;
- профилактика кариеса, особенно на ранних стадиях радиационно-индуцированных поражений;
- осознание особенностей течения радиационно-индуцированного кариеса;
- применение неинвазивных методов лечения в процессе и после противоопухолевой терапии;
- психологическая адаптация к ксеростомии и соблюдение адекватной гигиены полости рта.
По материалам Delphine Maret et al., «Consequences of hyposalivation in relation to cancer treatment and early management of radiation-induced caries: case reports», 2024
