Рецессия десны, представляющая собой апикальное смещение края мягких тканей и оголение поверхности корня, широко распространена и имеет общую распространённость 91,6%, независимо от соблюдения пациентами индивидуальной гигиены полости рта. Наличие рецессий увеличивает риск развития гиперчувствительности дентина, эстетических жалоб и пришеечного кариеса.
На протяжении многих лет были разработаны различные хирургические подходы для лечения одиночных и множественных рецессий. Согласно данным литературы, модификации коронально смещённого лоскута (coronally advanced flap, CAF) в сочетании с аутогенными соединительнотканными трансплантатами являются наиболее предсказуемым методом с точки зрения среднего и полного покрытия корня, при этом имеются доказательства долгосрочной стабильности полученных результатов.
Однако около 50% рецессий десны ассоциированы с некариозными пришеечными поражениями (non-carious cervical lesions, NCCLs), формируя так называемые комбинированные дефекты (combined defects, CDs). Наличие NCCL в зоне рецессии создаёт определённые трудности как на этапе планирования лечения, так и при его выполнении. Это особенно актуально в случаях, когда поражение затрагивает пришеечную часть эмали, нарушая целостность цементно-эмалевого соединения (cemento-enamel junction, CEJ) и приводя к оголению дентина коронковой части зуба.
В подобных ситуациях даже при достижении полного покрытия корня в ходе хирургического вмешательства часть дентина в наиболее корональной зоне дефекта может оставаться непокрытой, поскольку она относится к анатомической коронке зуба, а не к корневой поверхности. Кроме того, наличие NCCL в области рецессии может увеличивать риск рецидива рецессии после процедур покрытия корня и потенциально снижать долгосрочную стабильность результата.
Таким образом, лечение рецессий десны, ассоциированных с NCCL — комбинированных дефектов — зачастую требует применения специальных протоколов, отличных от стандартных подходов, используемых при лечении рецессий на интактных зубах.
За последние годы различные клинические исследования и рандомизированные контролируемые испытания предоставили значительный объём данных о возможных вариантах лечения комбинированных дефектов. В 2011 году для поддержки клинического принятия решений был опубликован алгоритм в виде дерева решений.
Ранее, в 2010 году, Pini-Prato и соавт. предложили простую и всеобъемлющую классификационную систему поверхностей зубов в зонах рецессий, направленную на стандартизацию коммуникации между клиницистами и улучшение визуализации NCCL. Позднее эта классификация была рекомендована и принята на международном рабочем совещании по классификации заболеваний пародонта и периимплантатных тканей 2017 года и в настоящее время используется в качестве референсной.
В 2021 году был предложен обновлённый алгоритм принятия клинических решений, адаптированный к новой классификационной системе и отражающий актуальные на тот момент данные литературы. Однако с тех пор было опубликовано несколько значимых исследований, содержащих новые доказательства, которые целесообразно интегрировать в существующую концепцию.
В связи с этим целью данного обзора является анализ актуальной литературы по лечению комбинированных дефектов и обновление ранее опубликованного алгоритма принятия решений, с включением новых данных и расширением лечебных алгоритмов, охватывающих комплексное ведение как поверхности зуба (NCCL), так и мягких тканей (рецессии десны), что ранее не рассматривалось. Таким образом, обзор призван служить ориентиром для исследователей и клиницистов в эффективном лечении комбинированных дефектов.
Классификация поверхности зуба в зонах рецессии десны
Pini-Prato и соавт. представили классификацию дефектов поверхности зуба в зонах рецессии десны с целью улучшения диагностики и разработки эффективных планов лечения комбинированных дефектов. Классификация основана на двух ключевых параметрах:
- визуализируется ли цементно-эмалевое соединение (классы A и B);
- присутствует ли выраженная ступенька или несоответствие поверхности (подклассы + и −).
Выделяют четыре категории:
- Класс A−: визуализируемое CEJ без выраженной ступеньки, что указывает на отсутствие дефекта или наличие поверхностного дефекта корня (<0,5 мм).
- Класс A+: визуализируемое CEJ с наличием выраженной ступеньки (>0,5 мм), что свидетельствует о NCCL, ограниченном корневой поверхностью при сохранённой эмали.
- Класс B−: нечетко определяемое CEJ без ступеньки, соответствует поверхностному NCCL, затрагивающему как корневую, так и коронковую поверхность.
- Класс B+: нечетко определяемое CEJ в сочетании со ступенькой, что указывает на более глубокий NCCL с вовлечением корня и коронки.
Cortellini и Bissada (2018) совместно с участниками рабочего совещания 2017 года по классификации заболеваний пародонта и периимплантатных тканей предложили использовать данную классификацию как диагностический подход к оценке зубодесневого комплекса, позволяющий классифицировать не только рецессии, но и сопутствующие мукогингивальные нарушения и пришеечные поражения с ориентацией на выбор лечения.
Мультидисциплинарный подход: полное восстановление NCCL
Как отмечалось ранее, достижение полного покрытия корня хирургическими методами менее предсказуемо при наличии NCCL, ассоциированных с рецессией, и в таких случаях также наблюдается большая склонность к рецидиву рецессии. В целях улучшения результатов лечения комбинированных дефектов в ряде исследований рассматривалась интеграция хирургических методик лечения рецессий с реставрационными подходами для восстановления утраченных тканей зуба.
Первые опубликованные работы оценивали различные реставрационные материалы при восстановлении всей протяжённости NCCL (протокол полного восстановления) в сочетании с различными хирургическими методами коррекции рецессии. В серии из трёх клинических случаев Santamaria и соавт. выполнили полное восстановление пришеечного дефекта с использованием стеклоиономерного цемента, модифицированного смолой, а рецессию мягких тканей устраняли с помощью CAF либо CAF в сочетании с соединительнотканным трансплантатом (CTG). По результатам наблюдения средний уровень покрытия комбинированного дефекта составил 63,8%, что указывало на субгингивальное расположение значительной части реставрации. Несмотря на это, все обработанные участки оставались клинически здоровыми, без кровоточивости при зондировании, а пациенты были удовлетворены эстетическим результатом. Это была одна из первых публикаций, заложивших основы интеграции лечения рецессий и NCCL. Впоследствии были проведены клинические исследования, направленные на изучение различных аспектов данной стратегии.
Позднее было проведено рандомизированное клиническое исследование с целью оценки эффективности лечения комбинированных дефектов с использованием либо комбинации реставрации стеклоиономерным цементом, модифицированным смолой (R), и коронально смещённого лоскута (CAF+R, тестовая группа), либо только CAF (контрольная группа). Через 6 месяцев наблюдения обе группы продемонстрировали сопоставимый уровень покрытия комбинированных дефектов (56,1% ± 11,7% в тестовой группе против 59,7% ± 11,1% в контрольной группе; p > 0,05), что указывает на то, что наличие реставрации не оказывало отрицательного влияния на степень покрытия, достигаемую с помощью CAF при лечении комбинированных дефектов.
В тестовой группе около 50% реставрации располагалось субгингивально, и, несмотря на это, все пролеченные участки были клинически стабильными и не демонстрировали кровоточивости при зондировании. Примечательно, что полное покрытие комбинированного дефекта не было достигнуто ни в одном случае в обеих группах, что свидетельствует о том, что NCCL распространялись за пределы корневой поверхности и затрагивали часть анатомической коронки. В результате было показано, что использование только CAF недостаточно для полного покрытия комбинированных дефектов, что напрямую отражалось на снижении выраженности гиперчувствительности дентина — данный показатель был хуже в группах, где реставрация не выполнялась.
Пациенты, включённые в это исследование, были повторно обследованы через 2 года, при этом полученные результаты сохраняли стабильность. Та же исследовательская группа провела ещё одно клиническое исследование, в котором оценивалось использование CTG и CAF с реставрацией стеклоиономерным цементом, модифицированным смолой (R), и без неё при лечении комбинированных дефектов. Сорок комбинированных дефектов были рандомизированы для лечения либо с применением CAF+CTG (контрольная группа), либо CAF+CTG+R (тестовая группа).
Через 6 месяцев обе группы продемонстрировали сходный уровень покрытия комбинированных дефектов (74,88% против 70,76%; p > 0,05). Несмотря на то, что использование CTG улучшало общий показатель покрытия, наличие реставрации не оказывало влияния на его величину, и оба подхода показали сопоставимую эффективность. Как и в предыдущих исследованиях, в участках с реставрациями отмечалось более выраженное снижение гиперчувствительности дентина.
Результаты сохранялись стабильными при 2-летнем наблюдении.
В той же группе пациентов проводился забор субгингивального биоплёнки и десневой бороздковой жидкости с целью оценки потенциального влияния реставраций на микробиологические и иммунологические параметры. Полученные данные показали, что наличие реставрации не изменяло бактериальные количественные показатели и соотношения, а также не влияло на уровни различных воспалительных маркеров. Эти результаты свидетельствуют о том, что в данном клиническом контексте субгингивальные реставрации не оказывают негативного влияния на субгингивальную среду и характеризуются хорошей тканевой адаптацией, что подтверждено гистологически.
Несмотря на то, что различные стеклоиономерные цементы, модифицированные смолой, предлагаются как биосовместимые материалы для лечения комбинированных дефектов, результаты двухлетнего наблюдения указывают на то, что их присущая нестабильность цвета может ухудшать эстетический результат. В связи с этим в последующих исследованиях оценивалась возможность использования композитных материалов для лечения комбинированных дефектов. В целом было показано, что различные композитные реставрационные материалы демонстрируют результаты, сопоставимые со стеклоиономерными цементами, модифицированными смолой, и не влияют на степень покрытия дефекта. Эти данные были подтверждены двумя систематическими обзорами.
Методы оценки уровня утраченного CEJ и/ или максимального покрытия корня
В двух независимых исследованиях были предложены методики, направленные на оценку исходного положения CEJ, утраченного в результате прогрессирования NCCL.
В одной из методик описан способ определения идеальной высоты межзубного сосочка. Для этого сначала определяют соответствующую вертикальную высоту сосочка, прилежащего к зоне рецессии. Она рассчитывается путём проведения линии от контактного пункта до предполагаемой точки пересечения CEJ с мезиальным или дистальным вестибулярным линейным углом поражённого зуба. На основании рассчитанных высот сосочков проводится волнообразная линия, отражающая естественный контур десны, характерный для пародонтальной архитектуры конкретного пациента.
Эта кривая линия служит ориентиром для предполагаемого исходного уровня CEJ. Волнообразная направляющая не только указывает предполагаемое положение CEJ, но и представляет собой максимальный корональный предел возможного перемещения края десны при выполнении процедур покрытия корня, особенно в случаях, где целью является полное покрытие рецессий RT1. В случаях RT2, где полное покрытие корня достигается реже, чем при RT1, уровень края десны после заживления может быть спрогнозирован.
В альтернативной методике Cairo и Pini-Prato предложили использовать гомологичный или контралатеральный зуб в качестве ориентира для оценки утраченного уровня CEJ. Данная техника предполагает использование двух пародонтальных зондов: один располагается горизонтально вдоль CEJ референтного зуба у основания сосочка, второй вертикально вдоль средней вестибулярной поверхности поражённого зуба до пересечения с горизонтальным зондом.
Путём переноса мезиодистальной ширины коронки и анатомической длины коронки с референтного зуба на поражённый участок проводится волнообразная линия, соединяющая мезиодистальную ширину коронки с её наиболее апикальной точкой. Эта линия используется для аппроксимации исходного положения CEJ.
Обе методики предоставили клиницистам возможность прогнозировать будущее положение края десны при условии достижения полного покрытия корня в случаях RT1. В совокупности они сыграли ключевую роль в разработке индивидуализированных лечебных стратегий и формировании специфических клинических протоколов для лечения комбинированных дефектов, описанных ниже.
Мультидисциплинарный подход: частичное восстановление NCCL
Как отмечалось ранее, в большинстве ранних исследований комбинированные дефекты лечились путём полного восстановления NCCL в сочетании с CAF, с использованием или без использования CTG. Однако литературные данные указывают, что композитные реставрации имеют приблизительно 17% и 32% проблем через 5 и 8 лет соответственно при применении для реставраций V класса. Это вызывает определённые опасения относительно дальнейшей тактики лечения в случаях, когда NCCL полностью восстановлены и мягкие ткани покрывают часть реставрации, как это было показано в предыдущих исследованиях.
С внедрением методов оценки положения CEJ был предложен альтернативный подход, при котором восстанавливается только эмалевая часть, повреждённая NCCL, с использованием композитного материала. Данная техника предполагает реконструкцию эмали до уровня CEJ, оставляя корневую поверхность непокрытой, чтобы впоследствии она могла быть закрыта мягкими тканями после хирургической процедуры покрытия корня.
В серии клинических случаев, включавшей 25 комбинированных дефектов, была применена стратегия частичного восстановления для реконструкции CEJ, при этом апикальный край реставрации располагался на уровне предполагаемого исходного CEJ. После этого использовались CAF или CAF+CTG для покрытия оставшейся оголённой корневой поверхности. Через 2 года после лечения полное покрытие корня было достигнуто в 80% случаев. Аналогичные результаты были продемонстрированы в другой серии клинических случаев.
Подход частичного восстановления стал значительным шагом вперёд, поскольку требовал покрытия лишь ограниченного апикального участка дефекта после хирургического вмешательства и упрощал возможную замену реставраций в будущем по сравнению с традиционным методом полного восстановления.
Тем не менее определение точного положения утраченного CEJ может носить субъективный характер, что способно приводить к субоптимальным результатам, особенно если предполагаемый уровень CEJ располагается более коронально по сравнению с его исходным положением, что приводит к неполному покрытию после лечения. В литературе также указывается, что процент полного покрытия корня может варьировать от 18,2% до приблизительно 90%.
Следовательно, если апикальный край реставрации совпадает с предполагаемым уровнем CEJ и полное покрытие корня не достигается, часть корневого дентина может оставаться оголённой.
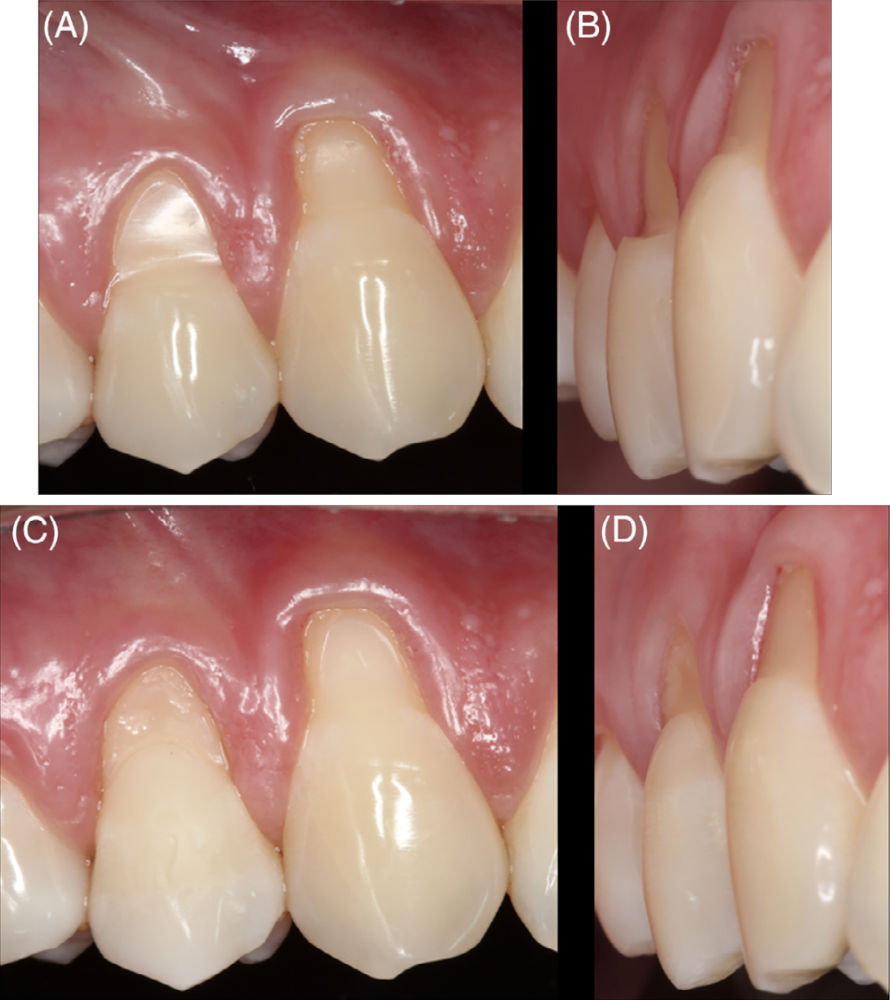
Фото 1 A-D. Клинический случай комбинированного дефекта (CD) класса B+ на премоляре, пролеченного с применением частичной реставрации и модифицированного коронально смещённого лоскута при множественных рецессиях с использованием ксеногенного дермального матриксного трансплантата.
(A) Вестибулярный вид комбинированного дефекта. (B) Латеральный вид дефектов. Обратите внимание: цементно-эмалевое соединение (CEJ) визуализируется на клыке, но не на премоляре. (C, D) Вестибулярный и латеральный виды после реставрации премоляра; апикальная граница композитного материала расположена на уровне предполагаемого CEJ.
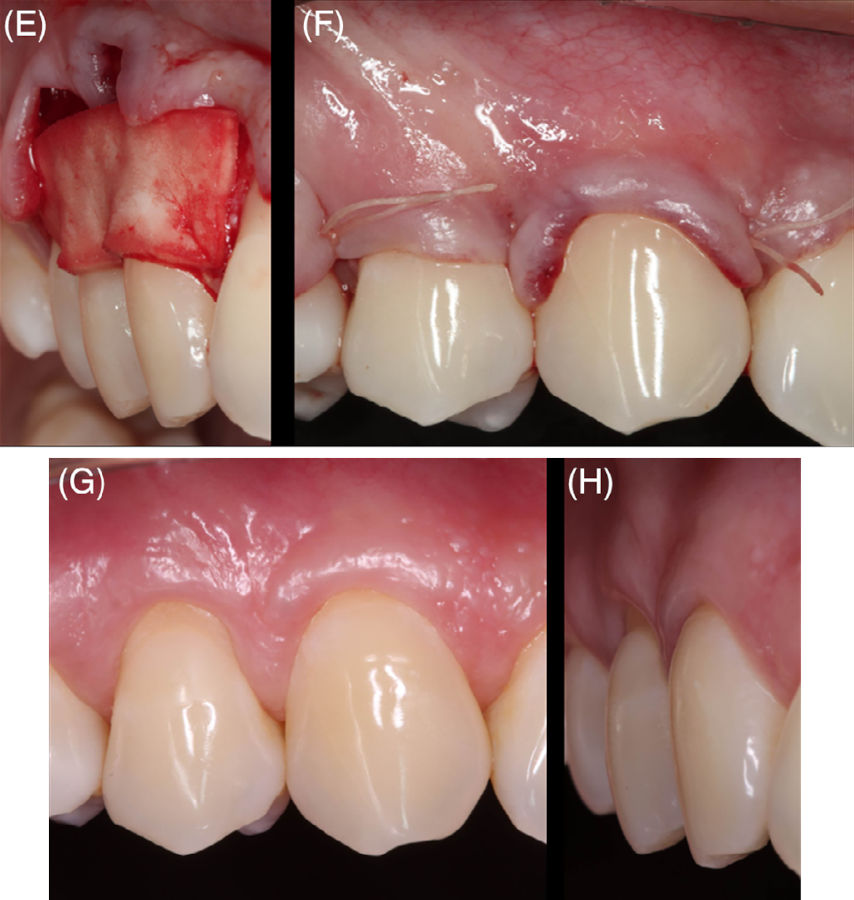
Фото 1 E-H. (E) Отслоение лоскута и фиксация матрикса швами. (F) Лоскут смещён коронально и ушит. (G, H) Контроль через 6 месяцев. Обратите внимание: полного покрытия корня достичь не удалось, часть корневого дентина остаётся оголённой.
Для решения этой потенциальной проблемы был разработан новый протокол, при котором апикальный край реставрации располагается на 0,5–1 мм апикальнее предполагаемого уровня CEJ (то есть CEJ+1 мм) с целью плавной реконструкции CEJ с учётом анатомии эмали и корня. После определения положения CEJ реставрационный материал используется для восстановления как утраченной эмали, так и небольшого участка корневой поверхности, поражённого NCCL.
Данная стратегия повышает вероятность того, что апикальный край реставрации будет полностью покрыт тканями десны даже в случаях, когда полное покрытие корня не достигается, тем самым снижая риск формирования видимого зазора между реставрацией и краем десны.
Santamaria и соавт. провели рандомизированное клиническое исследование, включившее 40 комбинированных дефектов, которые были распределены для лечения либо CAF+CTG с частичным восстановлением NCCL (апикальный край реставрации располагался на 1 мм апикальнее предполагаемого CEJ; тестовая группа), либо CAF+CTG без реставрации (контрольная группа). Результаты показали отсутствие статистически значимых различий между группами по уровню покрытия комбинированных дефектов (75,3% ± 22,7% против 74,6% ± 31,5%; p = 0,6). В тестовой группе лишь в одном случае наблюдалась остаточная рецессия, расположенная апикальнее реставрации.
Кроме того, пациенты в группе с реставрацией отмечали более выраженное снижение гиперчувствительности дентина и улучшение контура края десны, что положительно сказывалось на эстетическом результате. Авторы пришли к выводу, что размещение апикального края реставрации на 1 мм апикальнее предполагаемого CEJ является целесообразным подходом к лечению комбинированных дефектов. Систематический обзор не выявил статистически значимых различий в степени покрытия комбинированных дефектов при сравнении данного реставрационного протокола (CEJ+1 мм) с полным восстановлением NCCL.
Cairo и соавт. сравнили CAF и CAF+CTG при лечении комбинированных дефектов, восстановленных по протоколу CEJ+1 мм. Через 1 год оба варианта лечения продемонстрировали эффективность без статистически значимых различий по степени покрытия корня, однако авторы рекомендовали добавление CTG в участках с тонким гингивальным биотипом для улучшения клинических результатов.
В другом исследовании оценивалось лечение множественных комбинированных дефектов с использованием локально адаптированного CTG и CAF (множественные рецессии). NCCL предварительно восстанавливались композитным материалом по протоколу CEJ+1 мм. Было показано, что данный реставрационный протокол не оказывает негативного влияния на степень покрытия корня и состояние пародонта и обеспечивает благоприятный эстетический результат.
Мультидисциплинарный подход: использование различных коллагеновых матриц
В качестве альтернативы CTG для лечения комбинированных дефектов были исследованы различные заменители мягкотканных трансплантатов, с особым вниманием к различным типам коллагеновых матриц.
Mathias-Santamaria и соавт. сравнили CAF в сочетании с ксеногенной коллагеновой матрицей и CAF без матрицы при лечении частично восстановленных комбинированных дефектов (протокол CEJ+1мм) с использованием композита. Результаты показали, что оба метода были эффективны, и статистически значимых различий по проценту покрытия комбинированных дефектов выявлено не было (55,2% для CAF и 54,4% для CAF+CM; p = 0,8). Однако применение CAF+CM приводило к большему увеличению толщины десны (CAF: 0,1 ± 0,3мм; CAF+CM: 0,7 ± 0,2мм; p = 0,001).
Другой материал был изучен той же исследовательской группой. Santamaria и соавт. оценили использование модифицированного коронально смещённого лоскута (MCAF) с ксеногенной дермальной матрицей по сравнению с MCAF+CTG при лечении множественных комбинированных дефектов, частично восстановленных по протоколу CEJ+1 мм с использованием композита.
MCAF+CTG продемонстрировал превосходство по показателю покрытия комбинированных дефектов (72,9% ± 22% против 50,7% ± 23% для MCAF+XDM; p = 0,001). Кроме того, MCAF+CTG обеспечивал более выраженное увеличение ширины зоны кератинизированной ткани (0,96 мм против 0,3 мм; p = 0,04) и толщины десны (0,9мм против 0,3мм; p = 0,001).
Также была изучена объёмно-стабильная ксеногенная коллагеновая матрица (volume-stable xenogeneic collagen matrix, VCMX). В рандомизированном клиническом исследовании Santamaria и соавт.сравнили CAF+VCMX и CAF без матрицы. Оба подхода были эффективны с точки зрения процента покрытия комбинированных дефектов (50,95% для CAF и 48,64% для CAF+VCMX; p = 0,60).
При расчёте предполагаемого покрытия корня на основании оценённого уровня CEJ процент покрытия корня составил 73,54% ± 28,53% для CAF и 69,65% ± 32,10% для CAF+VCMX (p = 0,75), что сопоставимо с результатами, полученными McGuire и соавт. (70,7% ± 28,26% для CAF+VCMX) при использовании VCMX для лечения рецессий без NCCL.
При анализе всех исследований, в которых для лечения комбинированных дефектов применялись различные коллагеновые матрицы, несмотря на невозможность прямого сравнения между ними, в совокупности было показано, что использование коллагеновых матриц не даёт дополнительных преимуществ по сравнению с CAF/MCAF в отношении процента покрытия комбинированных дефектов, поскольку показатели покрытия были сопоставимы.
В то же время применение матриц обеспечивало значимое увеличение толщины мягких тканей по сравнению с использованием только лоскута. С другой стороны, CTG демонстрировал лучшие результаты по сравнению с любыми матрицами.
Следует отметить, что большинство этих исследований было выполнено одной и той же исследовательской группой. Учитывая, что во всех исследованиях применялись схожие критерии включения и исключения, все хирургические вмешательства выполнялись двумя хирургами с одинаковым уровнем подготовки и опыта, а калибровка исследователей проводилась одним и тем же специалистом, это позволяет проводить корректное сравнение между результатами данных исследований.
По материалам Mauro Pedrine Santamaria et al., “An updated evidence-based recommendation for the treatment of gingival recession associated with non-carious cervical lesions”, 2025
