При оценке рисков у пациентов с пародонтитом, наличие участков с остаточной глубиной кармана более 6 мм после активного лечения играет важную роль в прогнозировании последующей деструкции тканей пародонта. Таким образом, важной целью пародонтальной терапии является уменьшение глубины кармана, с целью предотвратить дальнейшее прогрессирование заболевания. Обычно эта цель может быть достигнута безоперационной терапией у пациентов с пародонтитом средней степени тяжести, тогда как в тяжелых случаях, особенно при наличии внутрикостных и фуркационных дефектов, лечение должно быть дополнено хирургией. Основная цель пародонтальной хирургии состоит в том, чтобы обеспечить доступ к поверхности корня для инструментальной обработки. Кроме того, большинство хирургических процедур приводит к редукции мягких тканей пародонтального кармана. Как правило, устранение глубоких карманов достигается путем гингивэктомии или апикально смещенных лоскутов, иногда связанных с коррекцией костной ткани. В последние годы использование регенеративных процедур, направленных на восстановление утраченной пародонтальной поддержки, стало более распространенным.
Пародонтальное лечение, как хирургическое, так и нехирургическое, приводит к рецессии десневого края после заживления (Isidor et al. 1984). В тяжелых случаях эта рецессия может привести к плохим эстетическим результатам, особенно заметным в области передних зубов верхней челюсти и в местах, где использовались процедуры контурирования кости. С другой стороны, лечение таких случаев без контурирования кости, может сделать остаточные карманы недоступными для правильной самостоятельной чистки зубов в период поддерживающей терапии. Этих проблем можно избежать или уменьшить, применяя регенеративные процедуры для восстановления потери прикрепления пародонта в костных дефектах. Таким образом, принятие решения о проведении регенеративной терапии основывается на прогнозах сохранения эстетики, а так же на том, на сколько в долгосрочной перспективе лечение может улучшить функцию зубов.
Рецессия десны и обнажение корня представляют эстетическую проблему для пациента, и часто сопровождаются повышением чувствительности зуба. В таких ситуациях есть явное показание к применению регенеративной пародонтальной терапии для получения так называемого «корневого покрытия», которое может не только улучшить эстетику, но и снизить чувствительность. Успешное закрытие поверхности корня мягкими тканями подразумевает регенерацию аппарата прикрепления, в том числе цемента с вплетением коллагеновых волокон, на открытую поверхность корня, а также восстановление анатомии слизисто-десневого комплекса.
Другим показанием для регенеративной пародонтальной терапии является открытая фуркация в многокорневых зубах. Область фуркации часто недоступна для адекватной инструментальной обработки, и часто корни имеют вогнутости и борозды, которые затрудняют очищение поверхности. Учитывая долгосрочные результаты и осложнения, о которых сообщалось после лечения фуркаций традиционной резекционной терапией (Hamp et al. 1975; Buhler 1988) разумно ожидать, что долгосрочный прогноз зубов с дефектами фуркации может быть значительно улучшен благодаря успешной регенеративной пародонтальной терапии. Также имеются случаи, демонстрирующие, что «безнадежные» зубы с глубокими вертикальными дефектами, повышенной подвижностью зубов или сквозными фуркациями можно успешно лечить с помощью регенеративной терапии пародонта (Gottlow et al. 1986). Однако контролируемые клинические испытания или серийные отчеты о клинических случаях, представляющие предсказуемость лечения таких случаев, недоступны.
Регенеративная хирургия пародонта
Регенеративная пародонтальная терапия включает процедуры, специально разработанные для восстановления поддерживающего аппарата зуба, который был утрачен вследствие пародонтита. Регенерация определяется как воспроизведение или восстановление утраченной или поврежденной части таким образом, чтобы полностью восстановить архитектуру и функцию тканей (Американская академия пародонтологии, 1992). Это означает, что поддерживающий аппарат зуба считается восстановленным, когда на поверхности корня образовался новый цемент с вплетёнными коллагеновыми волокнами, в то время как регенерация поддерживающего аппарата (периодонта) также включает синтез новой альвеолярной кости. Процедуры, направленные на восстановление утраченного пародонтального прикрепления, также были описаны как процедуры «повторного присоединения» или «нового прикрепления». Термин «повторное прикрепление» использовался для описания регенерации волоконного прикрепления к поверхности корня вследствие хирургического или механического вмешательства, тогда как термин «новое прикрепление» был предпочтительным в ситуации, когда волоконное прикрепление восстанавливалось на поверхности корня, лишенного соединительной ткани из-за прогрессирования пародонтита. Результаты исследований, однако, указывают на то, что нет никакой разницы в отношении возможности восстановления прикрепления соединительной ткани, независимо от того, было ли оно потеряно из-за заболевания пародонта или удалено механически (Nyman et al. 1982; Isidor et al. 1985). Поэтому был предложен термин «новое прикрепление», который описывает образования нового цемента с вплетением коллагеновых волокон в поверхность корня, лишенную ткани периодонтальной связки, независимо от того, произошло ли это из-за заболеваний пародонта или механическими средствами. Сообщалось, что регенерация периодонта происходит после различных хирургических вмешательств, включающих биомодификацию поверхности корня, часто комбинируемых с корональным смещением лоскута, размещением костных трансплантатов или заменителей кости в дефектах или использованием органических или синтетических барьерных мембран [направленная регенерация тканей (GTR)].
Однако во многих случаях, которые клинически считаются успешными, в том числе в случаях значительного образованием кости альвеолярного отростка, гистологически может наблюдаться эпителиальная выстилка вдоль поверхности обработанного корня вместо образования нового цемента (Caton & Zander 1976; Listgarten & Rosenberg 1979). Успешная регенерация оценивается с помощью пародонтального зондирования, рентгенографического анализа, зондирования кости и гистологического исследования образцов биопсии. Хотя гистология остается золотым стандартом в оценке истинной регенерации пародонта, пародонтальное зондирование, прямые измерения костной ткани и рентгенологические измерения костных изменений используются в большинстве исследований регенеративной терапии (Reddy & Jeffcoat 1999).
В Американской академии пародонтологии в 1996 году, выполнение следующих критериев было необходимо для того, чтобы пародонтальная регенеративная процедура рассматривалась как комплекс мер, который может стимулировать регенерацию:
- Гистологические образцы человека, демонстрирующие образование нового цемента, периодонтальной связки, и костной ткани корональнее области, указывающей на апикальное распространение пораженной пародонтитом поверхности корня.
- Контролируемые клинические испытания с участием людей, при использовании зондирования, демонстрирующие уменьшение глубины пародонтальных карманов и восстановление десневого прикрепления.
- Контролируемые гистологические исследования на животных, демонстрирующие образование нового цемента, периодонтальной связки и кости.
Кроме того, обоснованно требовать, чтобы регенеративная процедура основывалась на биологической концепции, которая, базируется на современных знаниях о заживлении пародонта, и может объяснить, почему лечение приводит к регенерации пародонта.
Заживление пародонтальной раны
Регенерация пародонта должна включать образование нового цемента, коллагеновых волокон и альвеолярной кости. Тем не менее, всегда ли рост альвеолярной кости должен рассматриваться как условие успешной послеоперационной регенерации пародонта, является предметом обсуждения. Основой для этого обсуждения является то, что прикрепление фиброзной ткани может существовать без поддерживающей кости в нормальном зубном ряду, не подверженном пародонтиту, при наличии дигесценций кости и фенестраций.
В 1976 году в обзорной статье Мельхер предложил, что существует тип клеток, которые заселяют поверхность корня после хирургического вмешательства и определяют тип прикрепления, которое сформируется. После лоскутной операции обработанная поверхность корня может быть заселена четырьмя различными типами клеток:
- Эпителиальные клетки
- Клетки, полученные из соединительной ткани десны
- Клетки, полученные из кости
- Клетки, полученные из периодонтальной связки
Ранее в большинстве попыток восстановить утраченную опору зуба особое внимание было обращено на регенерацию альвеолярного отростка. Было проведено исследование на собаках с целью изучения взаимосвязи между восстановлением прикрепления соединительной ткани к поверхности корня и восстановлению альвеолярного отростка (Nyman & Karring 1979). После формирования слизисто-надкостничных лоскутов маргинальные на 5–7 мм щечной границы альвеолярной кости каждый экспериментальный зуб удаляли. Во время этой процедуры были приняты меры для минимизации механического повреждения прикрепления соединительной ткани к поверхности корня. Перед закрытием лоскута на поверхности корня на уровне хирургической редукции костного гребня была сделана выемка, служащая ориентиром для гистологических измерений. После 8 месяцев заживления животных умерщвляли. Гистологический анализ показал, что хотя прикрепление соединительной ткани было последовательно восстановлено, количество регенерировавшей костной ткани варьировало в широких пределах. В некоторых корнях рост кости был незначительным, тогда как в других кость регенерировала до своего нормального уровня. Эти результаты продемонстрировали, что количество кости не связано с восстановлением прикрепления соединительной ткани.
В другом эксперименте на обезьянах (Lindhe et al. 1984) было исследовано, может ли присутствие кости стимулировать образование нового прикрепления соединительной ткани. Нижнечелюстные и верхнечелюстные резцы были извлечены и повторно имплантированы в их собственные лунки при следующих четырех экспериментальных условиях:
- Не обработанные зубы были повторно имплантированы в лунки с нормальной высотой кости
- Зубы, с обработанной поверхностью корня, были повторно имплантированы в лунки с нормальной высотой кости
- Не обработанные зубы были повторно имплантированы в лунки с уменьшенной высотой кости
- Зубы, корни которых были обработаны в коронковой части, были повторно имплантированы в лунки с уменьшенной высотой кости.
Гистологическое исследование после 6 месяцев заживления показало, что фиброзное соединение было восстановлено в областях, где прикрепление соединительной ткани сохранялось во время повторной имплантации.
Тем не менее, в областях, где была удалена ткань периодонтальной связки, эпителий последовательно мигрировал к обработанной апикальной области корня. Это заживление происходило независимо от наличия или отсутствия кости, что указывает на то, что установление соединения соединительной ткани не связано с наличием альвеолярной кости.
Используя ортодонтические инструменты, Karring et al. (1982) наклонил верхние и вторые резцы верхней челюсти в вестибулярном направлении у собак. Впоследствии эти зубы были возвращены в исходное положение. В течение того же периода латеральные резцы были перемещены небно. Затем использовались ортодонтические приспособления для удержания зубов в этих положениях в течение 5 месяцев перед умерщвлением животных. Гистологический анализ показал, что во всех экспериментальных зубах апикальный эпителий находился с цементо-эмалевым соединением. В зубах, которые были сохранены в их вестибулосмещенном положении, уровень альвеолярной кости был уменьшен до положения около 4,5 мм, апикальнее к цементо-эмалевому соединению, в то время как в зубах, которые были возвращены в исходное положение гребень альвеолярного отростка был расположен на нормальном уровне относительно цементо-эмалевого соединения.
Этот эксперимент продемонстрировал, что резорбция или регенерация кости могут быть вызваны ортодонтическими силами на зубах с первичным соединением соединительной ткани.
Описанные выше эксперименты показывают, что восстановление прикрепления соединительной ткани к поверхности корня и регенерация альвеолярной кости не связаны друг с другом. Использование костных трансплантатов в регенеративной пародонтальной терапии основано на предположении, что стимуляция образования кости может также побудить клетки кости производить новый слой цемента с вставкой коллагеновых волокон на ранее пораженные пародонтитом корневые поверхности.
Тем не менее, гистологические исследования на людях и животных показали, что это часто приводят к заживлению с длинным соединительнотканным эпителием, а не с новым присоединением соединительной ткани.

Рис. 1. После хирургии пародонта обработанная поверхность корня может быть заселена 1-клетками эпителия, 2-клетками соединительной ткани десны, 3-клетками костной ткани, 4-клетками связки
Рис. 2. После отслаивания лоскута щечная кость, включая часть межкорневой и межзубной альвеолярной кости, удалены без повреждения волокна прикрепления соединительной ткани к поверхности корня
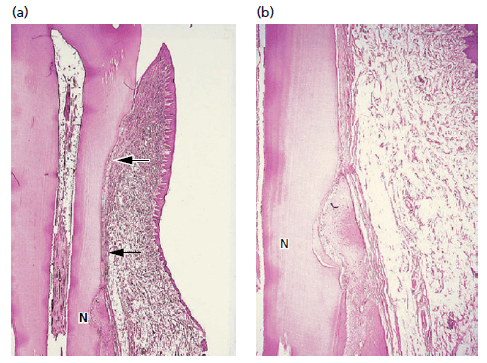
Рис. 3. а) Фото образца через 8 месяцев после удаления кости. Соединительнотканное прикрепление восстанавливается (стрелки). Регенерация кости незначительна и ограничена выемкой (N) на поверхности корня. b) на более высоком увеличении сформированная кость в области выемки (N)
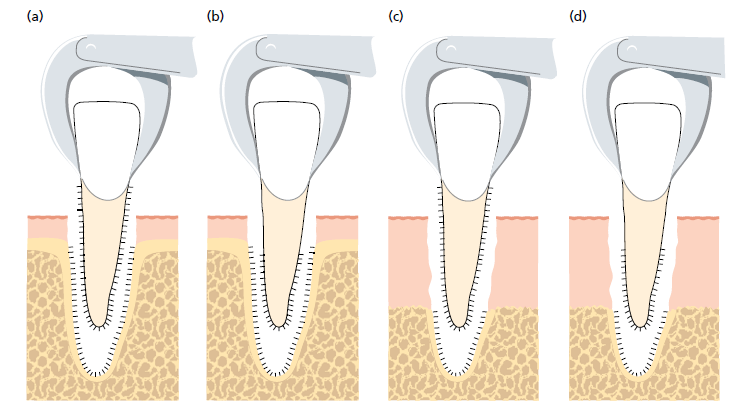
Рис. 4. Схематический рисунок, показывающий четыре эксперимента (a–d), при которых были извлечены зубы и имплантированы в собственные лунки
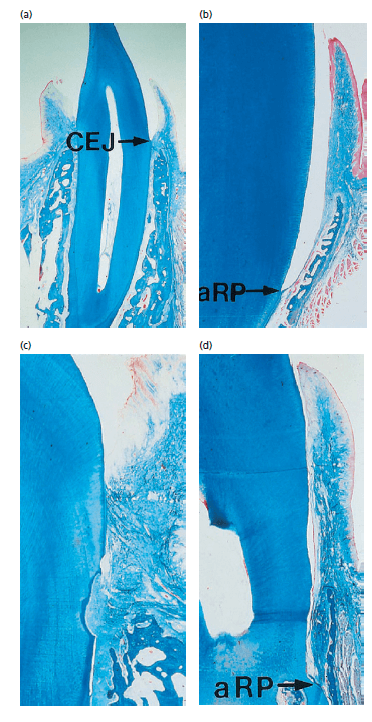
Рис. 5. Микрофотографии, показывающие гистологические особенности после 6 месяцев, в рамках четырех экспериментов, проиллюстрированных предыдущим рисунком. Зубы (b) и (d) — это те, в которых корень пересажен в корональной позиции, а зубы (а) и (с) — реимплантация проводилась при нормальной высоте кости. Прикрепление было восстановлено в зонах, где соединительная ткань сохраняется (а и с), в то время как эпителий мигрировал апикальнее зоны инструментации, где прикрепление было удалено (b и d)
Ellegaard et al. (1973, 1974, 1975, 1976) и Nielsen et al. (1980, 1981) сообщили, что материалы применяемые при костных дефектах пародонта могут быть:
- Остеопролиферативные (остеогенетические): новая кость образована остеобразующими клетками, содержащимися в трансплантированном материале.
- Остеокондуктивные: материал сам по себе не способствует образованию новой кости, а служит каркасом для ее образования, происходящей из кости хозяина.
- Остеоиндуктивные: образование костной ткани индуцируется в окружающих мягких тканях, непосредственно примыкающих к графту.
Эти исследования, в которых различные типы костного трансплантата были помещены во внутрикостные или прекорневые дефекты, показали, что клетки выжили после трансплантации только в трансплантатах из подвздошной кости. Трансплантация подвздошной костной ткани почти всегда приводила к восстановлению кости в экспериментальных дефектах, но заживление часто сопровождалось анкилозом и резорбцией корня. Трансплантаты костного мозга подвздошной кости оказывали остеогенное действие, и было высказано предположение, что это является причиной индукции резорбции корня (Ellegaard et al. 1973, 1974). Костные трансплантаты, собранные из кости челюсти и ксенотрансплантатов, не вносили активного вклада в формирование кости, но служили каркасом для формирования новой кости (то есть остеокондуктивного эффекта). Однако часто эти костные трансплантаты не были интегрированы новой костью, растущей из кости хозяина, а существовали в виде изолированных частиц, окруженных костеподобным или цементоподобным веществом. Было обнаружено, что обработанные бифуркационные дефекты заполнялись в основном грануляционной тканью, образованной из периодонтальной связки.
Nielsen et al. (1980) предположили, что такая инвазия тканей связки ингибировала образование кости и что новый цемент на поверхности корня с дефектами бифуркации, включая цементоподобное вещество, наблюдаемое вокруг имплантированных частиц костной ткани, образован клетками периодонтальной связки. Таким образом, из этих исследований выяснилось, что ключевыми клетками в периодонтальной регенерации являются клетки периодонтальной связки, а не костные клетки.
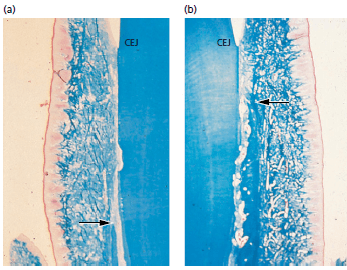
Рис. 6. Микрофотографии: зуб (а) удерживался лабиально позиции и (b) зуб вернулся в исходное положение. Уровень альвеолярной кости (костный мозг) уменьшен в (а), он регенерировал к нормальному уровень (стрелка) в (b). Апикальная граница соединительного эпителия находится на цементо-эмалевом соединеии (CEJ) в обеих ситуациях
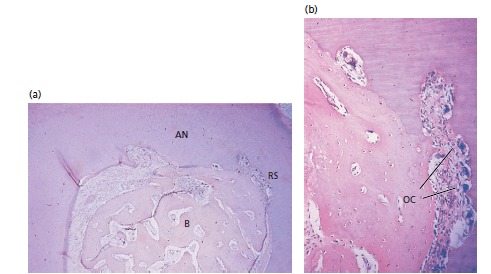
Рис. 7. а) микрофотография фуркации через 6 недель после трансплантации костного мозга подвздошного гребня. Фуркация полностью заполнена костью (B), но имеется анкилоз (AN) и резорбция корня (RS). b) более высокое увеличение, а — показан анкилоз и рассасывание
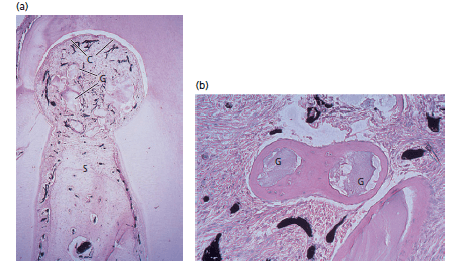
Рис. 8. а) микрофотография зажившего дефекта бифуркации после трансплантации невитального костного трансплантата. Трансплантаты (G) не были затронуты образованием кости из межкорневой перегородок, располагаются как изолированные частицы окруженные цементом. Цемент (С) и образование новой соединительное ткани по всей окружности бифуркации. b) высокое увеличение изолированных костных трансплантатов (G) с вновь образовавшимся «цементом» на поверхности
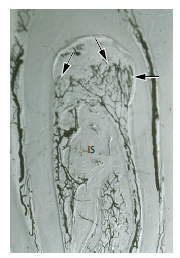
Рис. 9. Очищенный образец через 1 неделю после костной трансплантации зоны бифуркации. Судя по ходу кровеносных сосудов, грануляционной ткани дефект регенерирует главным образом из периодонтальной связки (стрелки) и только в незначительной степени из межзубной перегородки
Регенерация: способность клеток костной ткани
Способность новообразованной ткани, происходящей из кости, формировать новое прикрепление соединительной ткани было исследовано в работах Karring et al. (1980). Корни зубов, пораженных пародонтитом, были извлечены и помещены в созданные хирургическим путем лунки в беззубых участках на челюстях собак. Имплантированные корни были покрыты тканевыми лоскутами (погруженными) и результаты заживления были исследованы гистологически через 3 месяца.
Периодонтальная связка была восстановлена в апикальной части повторно имплантированных корней, где во время имплантации сохранились остатки ткани периодонтальной связки. В коронковой части корней, которые ранее подвергались воздействию заболевания пародонта (пародонтиту) и были обработаны при скейлинге, заживление неизменно приводило к анкилозу и резорбции корня.
На основании этого открытия был сделан вывод, что ткани, полученные из кости, не способны произвести новое прикрепление.
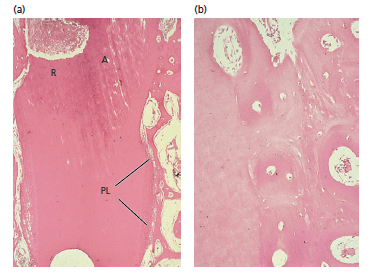
Рис. 10. (а) Микрофото повторно имплантированного корня через 3 месяца после лечения. Периодонтальная связка (PL) восстановилась в апикальной части корня, тогда как анкилоз (A) и корневая резорбция (R) являются преобладающими признаками в корональной части. (b) на большом увеличении анкилоз виден на (a)
Регенерация: способность клеток соединительной ткани десны
В другом эксперименте (Nyman et al. 1980) был изучен потенциал клеток соединительной ткани десны для образования нового прикрепления. Зубы были обработаны, как описано в эксперименте выше, но не были пересажены в лунки. Вместо этого они были помещены в костные отверстия, сделанные на щечной поверхности челюсти и впоследствии покрытые тканевыми лоскутами. Таким образом, половина окружности корней была в контакте с костью, в то время как оставшаяся половина была обращена к соединительной ткани десны под поверхностью лоскутов. Гистологическое исследование через 3 месяца заживления показали участки с периодонтальной связкой в апикальной части корней, где во время имплантации сохранялась ткань периодонтальной связки. Коронковая часть не имела признаков восстановления соединительной ткани. Корневая часть, расположенная в контакте с соединительной тканью десны, демонстрировала соединительную ткань с волокнами, ориентированными параллельно поверхности корня и без прикрепления к корню. Однако резорбция корня происходила на большинстве поверхностей. На основании этого результата был сделан вывод, что в соединительной ткани десны также не достаточно клеток с потенциалом для производства нового соединительно-тканного прикрепления.

Рис. 11. Микрофотография корня (R), который был повторно имплантирован поверхностью, обращенной к десневой ткани (GCT). На поверхности имеется обширная резорбция
Регенерация: способность клеток связочного аппарата пародонта
В экспериментах, описанных выше, резорбция корня иногда наблюдался и в апикальной части обработанных и повторно имплантированных корней (Karring et al.1980; Nyman et al. 1980). Было высказано предположение, что это произошло потому, что ткань периодонтальной связки оставшаяся на этой части корня была повреждена во время экстракции, что позволило соединительной ткани кости или десны контактировать с поверхностью корня во время заживления и вызывать резорбцию. Предполагалось, что это повреждение сохраненной связки ограничивало потенциал размножения клеток в корональном направлении вдоль поверхности корня. На самом деле, в более позднем исследовании (Karring et al. 1985), где пораженные пародонтитом корни были сохранены в их лунках, было обнаружено значительное количество новой соединительной ткани в коронарной часть корней. Обнаружение нового прикрепления только на корнях с неповрежденной связкой, и никогда на обработанных и повторно имплантированных корнях с нарушенной связкой, указывает на то, что ткань периодонтальной связки содержит клетки с возможностью формирования нового прикрепления соединительной ткани на корневой поверхности лишенной ее.
Активная резорбция корня происходила последовательно на поверхностях корня выше коронального расширения нового прикрепления. Было высказано предположение, что эта резорбция была вызвана соединительной тканью десны, которая пролиферировала апикально от лоскута покрывающей ткани.
Таким образом, только клетки периодонтальной связки способны регенерировать и восстанавливать утраченное прикрепление.
Окончательное доказательство того, что клетки-предшественники для формирования нового прикрепления находятся в периодонтальной связке, было получено в результате исследований, в которых титановые зубные имплантаты находились в контакте с оставшимися верхушками корней, чья периодонтальная связка служила источником клеток, которые могли заселять поверхность имплантата во время заживления. (Buser et al. 1990a, b; Warrer et al. 1993). Микроскопический анализ показал, что на поверхностях имплантатов образовался отчетливый слой цемента со вставленными коллагеновыми волокнами, эти волокна, часто ориентированы перпендикулярно поверхности. Контрольные имплантаты, установленные без контакта с оставшимися корнями, заживают с характерными признаками остеоинтеграции (то есть прямым контактом между костью и поверхностью имплантата).
Еще одно доказательство способности клеток периодонтальной связки производить новое соединение соединительной ткани было предоставлено Parlar et al. (2005) с использованием новой и уникальной экспериментальной модели на собаках. После резекции коронок клыков у собак корни были просверлены на глубину до 5 мм, оставляя тонкую стенку дентина. Затем в стенке полости были подготовлены прорези для создания проходов из этой камеры в окружающую пародонтальную связку. Титановый имплантат был помещен в центр каждой камеры, и, наконец, коллагеновый барьер был помещен над камерой, прежде чем корни были погружены.
Гистологический анализ через 4 месяца заживления показал, что между имплантатом и стенкой дентина камеры образовалась периодонтальная связка, кость и корневой цемент. Из-за вторжения ткани периодонтальной связки через перфорации в камеру, цемент образовался на имплантате так же как и на стенке дентина, и между имплантатом и костью, а также между костью и стенкой дентина была последовательно сформирована связка.
Таким образом, есть убедительные доказательства того, что клетки-предшественники для формирования прикрепления находятся в периодонтальной связке, а не в альвеолярной кости, как предполагалось ранее (Melcher et al. 1987).
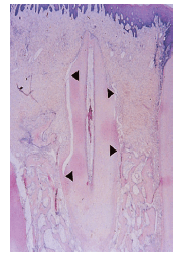
Рис. 12. Микрофотография показывает образование нового прикрепления (между стрелками) на корне с нарушенной периодонтальной связкой. Корональные к цементу, корневая резорбция преобладает
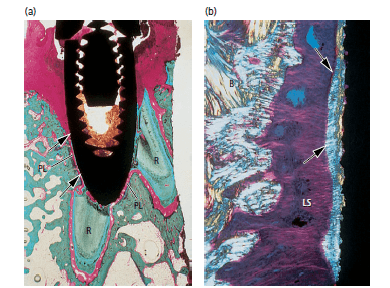
Рис. 13. а) микрофото титанового имплантата, размещенного в контакте с сохраненными верхушками корней. Островки цемента (стрелки) и периодонтальной связки (PL) имеются на корнях (R) и на поверхности имплантата. b) высокое увеличение в поляризованном свете периодонтальной связки, образованной вокруг имплантата. В цемент вплетаются (стрелки) шарпеевские волокна на поверхности имплантата. Волокна ориентированны перпендикулярно к поверхности, они проходят через связочное пространство (LS) и вплетаются в противоположную кость (B), как и в естественных зубах
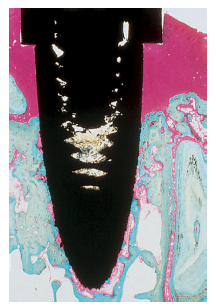
Рис. 14. Микрофотография титанового импланта без контакта с сохраненными корнями (контроль). В данном случае имеется непосредственный контакт между костью и имплантатом (остеоинтеграция)
Роль эпителия в заживлении пародонта
В области некоторых корней в эксперименте, описанном выше (Karring et al. 1985,) проникли ткани слизистой оболочки на ранних стадиях заживления, что позволило эпителию расти апикально вдоль поверхности корня. Количество новой прикрепленной соединительной ткани на этих корнях было значительно меньше образовавшихся на корнях, которые оставались изолированными на протяжении всего исследования. Этот вывод и результаты других исследователей ( Kon et al. 1969; Proye & Polson 1982) указывают на то, что апикальная миграция эпителия уменьшает коронарный прирост прикрепления, очевидно, предотвращая повторное заселение клеток связки на поверхности корня. Проникновение эпителия в область тканей пародонта, вероятнее всего, происходит в разной степени во время заживления после большинства лоскутных операций и трансплантации, применяемых в регенеративной терапии пародонта, которая может объяснить различные конечные результаты.
Эта точка зрения подтверждается результатами исследования на обезьянах Caton et al. (1980). Это исследование изучало заживление в связочном аппарате при поражениях пародонта после лечения четырьмя различными регенеративными хирургическими процедурами:
- Обработка корня и кюретаж мягких тканей
- Лоскутная операция по Widman без пересадки кости
- Лоскутная операция по Видману с размещением замороженного аутогенного красного костного мозга и губчатой кости
- Использование бета-трикальцийфосфата при внутрикостных дефектах
Заживление после всех этих методов лечения привело к образованию длинного соединительного эпителия, простирающегося до или близко к тому же уровню, что и до лечения.
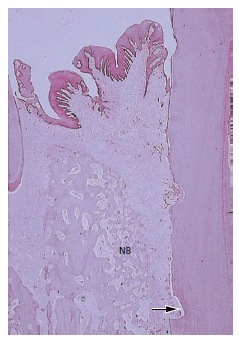
Рис. 15. Микрофото, иллюстрирующее внутрикостный дефект после лечения. Новая костная ткань была образована в зоне дефекта, но эпителий мигрировал апикально вдоль корня к выемке (стрелка) на корневой поверхности, указывающей дно дефекта перед обработкой
Корневая резорбция
В экспериментальных исследованиях, описанных ранее, грануляционные ткани, полученные из соединительной ткани десны или кости, вызывали резорбцию корня при контакте с обработанной поверхностью корня во время послеоперационного заживления (Karring et al. 1980, 1985; Nyman et al. 1980). Поэтому следует ожидать, что это явление будет происходить как частое осложнение пародонтальной хирургии, особенно после тех процедур, которые включают размещение трансплантатов для стимуляции формирования кости. Причина, по которой резорбция корней наблюдается редко, скорее всего, заключается в том, что после операции эпителий зубодесневого соединения мигрирует апикально, образуя защитный барьер на поверхности корня. Эта точка зрения подтверждается результатами экспериментального исследования на обезьянах (Karring et al. 1984), в котором корни, которые ранее подверглись пародонтиту, были извлечены и повторно имплантированы в контакте с костной и соединительной тканью, и покрыты тканевым лоскутом. Через различные промежутки времени погруженные корни подвергались воздействию со стороны полости рта через второй разрез в слизистой оболочке, что позволило эпителию мигрировать в рану. В образцах, где такая травма произошла в течение 2 недель, ранее пораженная часть корней была покрыта эпителием и не имела признаков резорбции. С увеличением интервалов между имплантацией корней и травмой уже меньшая часть пораженной поверхности корня была покрыта эпителием, и резорбция корней и анкилоз становились все более выраженными. Это наблюдение согласуется с результатами, представленными Bjorn et al. (1965), которые изучали заболевания пародонта у семи добровольцев, используя технику погружения, которая предотвращала апикальную миграцию эпителия. Авторы сообщили, что резорбция корня была действительно распространенным осложнением после этого вида терапии.
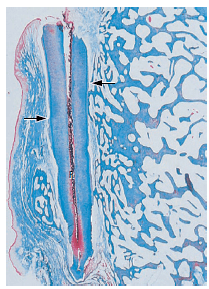
Рис. 16. Микрофото имплантируемого корня (R), где эпителию было позволено мигрировать в рану после 2 недели. Эпителий мигрировал коронально, по поверхности ранее вовлеченной в пародонтит, вниз до уровня, указанного стрелками. В местах покрытых эпителием нет никаких признаков резорбции. Апикальнее этого уровня поверхность корня демонстрируют резорбцию
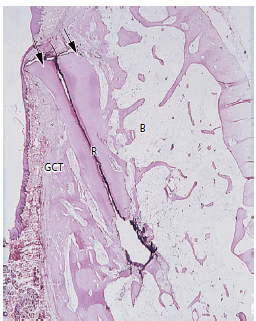
Рис. 17. Микрофото корня (R), где эпителию было позволено мигрировать в рану после 4 недель. Эпителий (стрелки) покрывает только корональный срез корневой поверхности. Обширная резорбция имеется на поверхности, обращенной к соединительной ткани десны (GCT), резорбцию и анкилоз не видно на поверхности, обращенной к костной ткани (B)
Продолжение материала Регенерация в пародонтологии. Часть 2
По материалам «Concepts in Periodontal Tissue Regeneration» Thorkild Karring, Jan Lindhe
